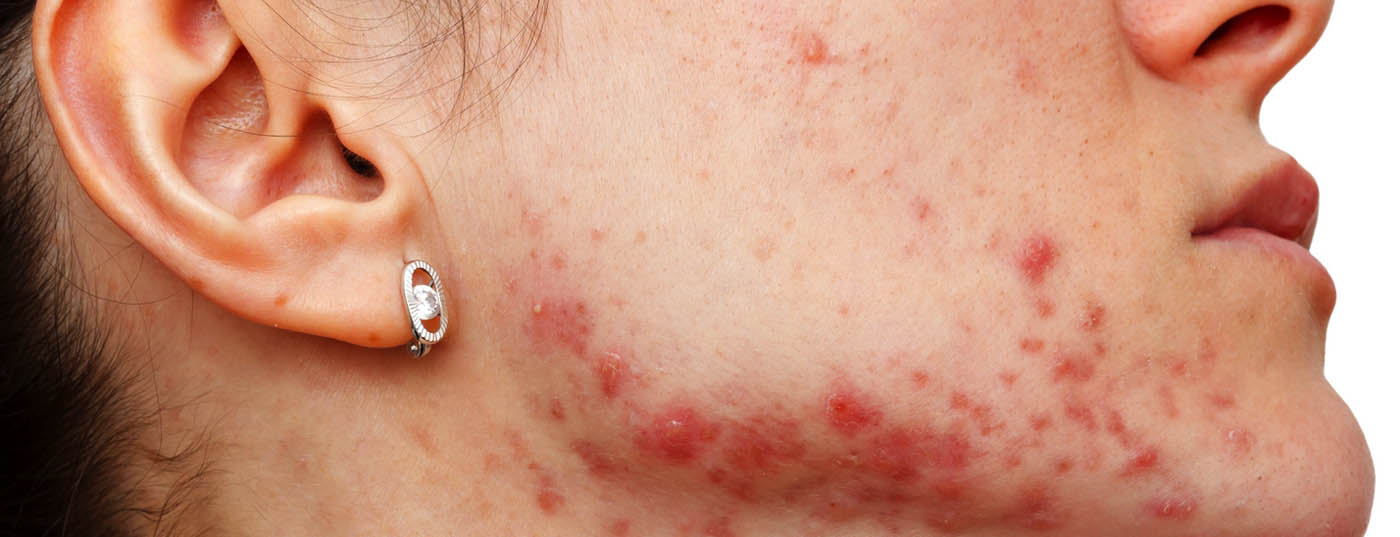
Pour environ 40% des personnes concernées, il s’agit d’une forme d’acné nécessitant un traitement. Le traitement dépend de la gravité et de l’expression individuelle des symptômes. Les lignes directrices actuelles contiennent des recommandations pratiques basées sur des données probantes.
L’acné vulgaire est une maladie de l’unité pilo-glandulaire qui se caractérise par des comédons non inflammatoires et des papules, pustules et nodules inflammatoires de la peau. En moyenne, les lésions d’acné touchent environ 70 à 95% des adolescents [1]. alors que seule une minorité d’entre eux a besoin d’un traitement médical. Les sites de prédilection sont le visage et le haut du corps. Dans la plupart des cas, la régression se fait spontanément après la puberté, mais les lésions d’acné, surtout si elles sont modérément à fortement inflammatoires, laissent souvent des cicatrices. Dans 10 à 40% des cas, la maladie persiste après l’âge de 25 ans ou débute même à cet âge, en particulier chez les femmes [2]. L’étiologie de l’acné vulgaire est multifactorielle. Outre une prédisposition génétique, ce sont surtout une production accrue de sébum (séborrhée) et un trouble de la kératinisation folliculaire (hyperkératose) ainsi qu’une colonisation bactérienne par Propionibacterium acnes et des réactions inflammatoires qui jouent un rôle.
Adapter le schéma thérapeutique à la symptomatologie individuelle
Les nodules et les kystes peuvent être douloureux et les cicatrices des lésions d’acné s’accompagnent souvent d’une détresse émotionnelle. Le traitement dépend de la gravité et peut être administré par des préparations topiques seules ou combinées à un traitement systémique (par ex. antibiotiques, acide azélaïque, peroxyde de benzoyle, rétinoïdes).
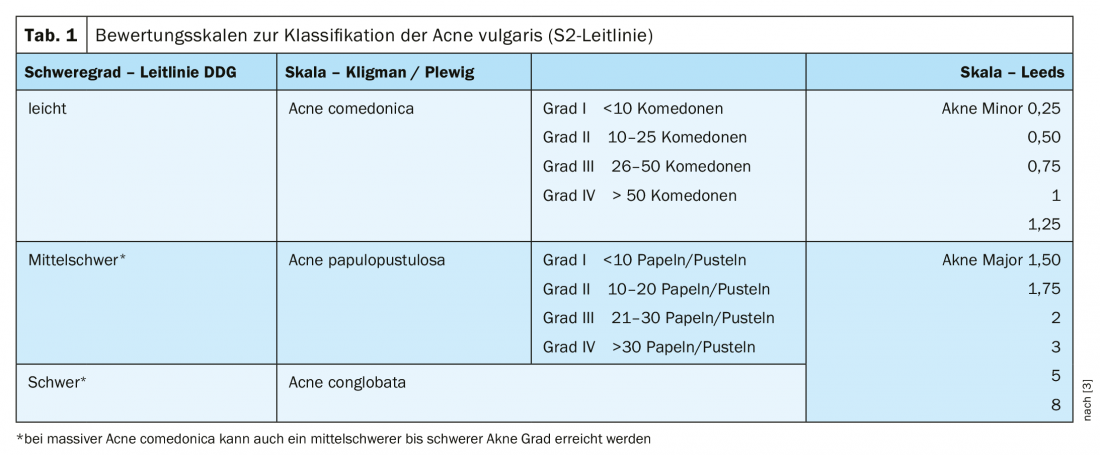
La grande variabilité des manifestations cliniques de l’acné se reflète dans la multitude de classifications et de classifications. Cependant, une évaluation clinique standardisée est nécessaire pour une classification adéquate de la gravité et pour documenter l’évolution du traitement. Pour une vue d’ensemble basée sur les échelles d’évaluation courantes, voir letableau 1 [3]. Les patients souffrant d’acné légère à modérée peuvent être traités par une combinaison d’approches thérapeutiques topiques, systémiques et physiques, les résultats du traitement variant d’une personne à l’autre. Les recommandations de traitement du guide S3 européen révisé pour le traitement de l’acné sont basées sur une évaluation basée sur des critères d’études contrôlées et sur l’expérience des experts [3].
Acné comédonienne : les données empiriques sont peu nombreuses, c’est pourquoi il n’existe pas de substances présentant un niveau de recommandation élevé dans ce domaine. Les combinaisons fixes ne semblent pas apporter de bénéfice supplémentaire dans ce cas, le traitement de choix étant les rétinoïdes topiques [4].
Acné papulopustuleuse : il a été démontré que les combinaisons fixes (adapalène/BPO, clindamycine/BPO ou trétinoïne/clindamycine) sont plus efficaces que la monosubstance correspondante. Les antibiotiques topiques doivent être associés au peroxyde de benzoyle, et l’association avec un rétinoïde topique semble également minimiser le développement de résistances [5]. Le traitement par antibiotiques systémiques devrait en outre être limité à trois mois, car la poursuite du traitement au-delà de cette période entraîne une augmentation du développement de la résistance et n’apporte aucun bénéfice supplémentaire [6,7]. De même, un traitement antibiotique systémique doit toujours être associé à des topiques (rétinoïdes et/ou peroxyde de benzoyle). En ce qui concerne les rétinoïdes, l’adapalène a entraîné moins d’irritations et a donc reçu un niveau de recommandation plus élevé que l’isotrétinoïne/trétinoïne topique [3]. Parmi les antibiotiques systémiques, la doxycycline est la substance de choix. La minocycline n’aurait pas une efficacité supérieure et serait associée à des effets secondaires rares mais potentiellement très graves tels que le “Drug Rash with Eosinophilia and Systemic Symptoms” (DRESS) [8].
En cas d’acné inflammatoire sévère, il est recommandé d’utiliser l’isotrétinoïne à un stade précoce [9]. Les lignes directrices S2k proposent initialement un traitement systémique par glucocorticoïdes pour éviter les cicatrices [10]. En tant que traitement complémentaire de l’acné légère à modérée, la luminothérapie peut être envisagée (en particulier la lumière bleue), les lésions inflammatoires y étant plus sensibles que les comédons. En ce qui concerne la thérapie photodynamique, il existe de bonnes preuves d’efficacité, mais les effets secondaires à court terme, parfois graves, constituent un point critique. En ce qui concerne les applications de la médecine laser, les preuves empiriques sont jusqu’à présent peu nombreuses. Les cas particuliers tels que le traitement à la dapsone ou le choix d’hormones anti-androgènes ne sont pas abordés dans la directive européenne, les recommandations à ce sujet se trouvent dans la directive allemande S2k, qui est toujours en vigueur [3]. La thérapie manuelle contre l’acné et les techniques de peeling, y compris la microdermabrasion, sont recommandées en accompagnement de la pharmacothérapie.
Acné tarda : cette forme d’acné est essentiellement traitée comme l’acné de l’adolescence. Il est important d’exclure les troubles endocrinologiques (par exemple, le syndrome des ovaires polykystiques ou un syndrome adrénogénital se manifestant tardivement). Une utilisation précoce de l’isotrétinoïne peut éventuellement permettre d’obtenir un meilleur résultat thérapeutique.
les états post-acnéiques : Les cicatrices ainsi que les hypo- et hyperpigmentations et les érythèmes peuvent être traités par des procédures chirurgicales, des peelings, des augmentations d’acide hyaluronique ou des lasers. En ce qui concerne les interventions chirurgicales, l’excision ou l’élévation par poinçonnage, la résolution des stries cicatricielles et la dermabrasion ont fait leurs preuves. Pour les applications de médecine laser, les procédés laser fractionnés sont particulièrement recommandés [3].
Acné pendant la grossesse : les rétinoïdes topiques et systémiques ainsi que les tétracyclines sont contre-indiqués. La lumière bleue, l’acide azélaïque, le BPO et l’érythromycine peuvent être utilisés en thérapie topique. Par voie systémique, l’érythromycine et le zinc constituent le traitement de choix, et la prednisone/prednisolone peut également être utilisée dans les cas graves.
Littérature :
- Gollnick H, Zouboulis CC : Not all acne is acne vulgaris. Dtsch Ärztbl 2014. Int111 : 301-312.
- Nägeli M, Läuchli S : Acné vulgaris : connaissances actuelles sur la pathogenèse et recommandations thérapeutiques, Forum Med Suisse 2017 ; 17(39) : 833-837.
- Nast A, et al. : S2k-Leitlinie zur Therapie der Akne. 2010. www.awmf.org
- Degitz K, Falk Ochsendorf A : Acné. JDDG 2017 ; 15(7) : 709-722.
- Jackson JM, et al : A randomized, investigator-blinded trial to assess the antimicrobial efficacy of a benzoyl peroxide 5%/ clindamycin phosphate 1% gel compared to a clindamycin phosphate 1,2%/tretinoin 0,025% gel in the topical treatment of acne vulgaris. J Drugs Dermatol 2010 ; 9 : 131-136.
- Dreno B, et al : An expert view on the treatment of acne with systemic antibiotics and/or oral isotretinoin in the light of the new European recommendations. Eur J Dermatol 2006 ; 16 : 565-571.
- Ochsendorf F : Traitement antibiotique systémique de l’acné vulgaire. J Dtsch Dermatol Ges 2010 ; 8 (Suppl 1) : S31-46.
- Ochsendorf F. Minocycline in acne vulgaris : benefits and risks. Am J Clin Dermatol 2010 ; 11 : 327-341.
- Nast A, Rosumeck S, Erdmann R et al. Rapport méthodologique sur le développement de l’European Evidence-
- based (S3) Guideline for the Treatment of Acne – Update 2016. http://euroderm.org/edf/
- Nast A, Bayerl C, Borelli C et al. [S2k-guideline for therapy of acne]. J Dtsch Dermatol Ges 2010 ; 8 (Suppl 2) : s1-59.
- Araviiskaia E : Management of mild to moderate acne, diaporama, Professeur Elena Araviiskaia, MD, PhD, Congrès de l’EADV, Madrid, 11.10.2019.
DERMATOLOGIE PRATIQUE 2020 ; 30(3) : 28-30