Le diabète de type 2 se développe souvent de manière insidieuse et sur une longue période. Chez les moins de 50 ans, un syndrome métabolique est souvent associé. Une attention particulière doit être accordée à la réduction du risque cardiovasculaire dans ce groupe d’âge. Le professeur Jochen Seufert a expliqué ce que cela signifie concrètement et quelles sont les autres connaissances actuelles à ce sujet dans le cadre du DGIM 2019.
Le critère d’âge pour les “jeunes” diabétiques de type 2 est arbitraire, selon le professeur Jochen Seufert, chef du service d’endocrinologie et de diabétologie à l’hôpital universitaire de Fribourg-en-Brisgau (D) [1]. La prévalence chez les moins de 50 ans est d’environ 5-10% selon les bases de données et il a décidé de l’utiliser comme seuil dans sa présentation [1].
Le groupe d’âge des enfants et adolescents concernés (11-18 ans) en Allemagne ne représenterait qu’une petite partie (environ 12 à 18 pour 100 000 personnes selon les données de la période 2014-2016) [2]. Le conférencier souligne que les taux de prévalence et d’incidence du diabète de type 2 liés à l’âge varient selon les régions du monde [1]. Il n’existe pas de lignes directrices pour le traitement du diabète de type 2 chez l’enfant et l’adolescent. En dehors de l’insuline, il n’existe pas d’antidiabétiques autorisés pour ce groupe d’âge, d’où l’importance de se concentrer sur des interventions non médicamenteuses adaptées à l’individu et à son mode de vie (alimentation, exercice, perte de poids, etc.). Les diabétiques de type 2 de plus de 18 ans disposent de toute la gamme des antidiabétiques, mais il faut tenir compte de certaines particularités par rapport aux personnes plus âgées.
Une évolution souvent insidieuse
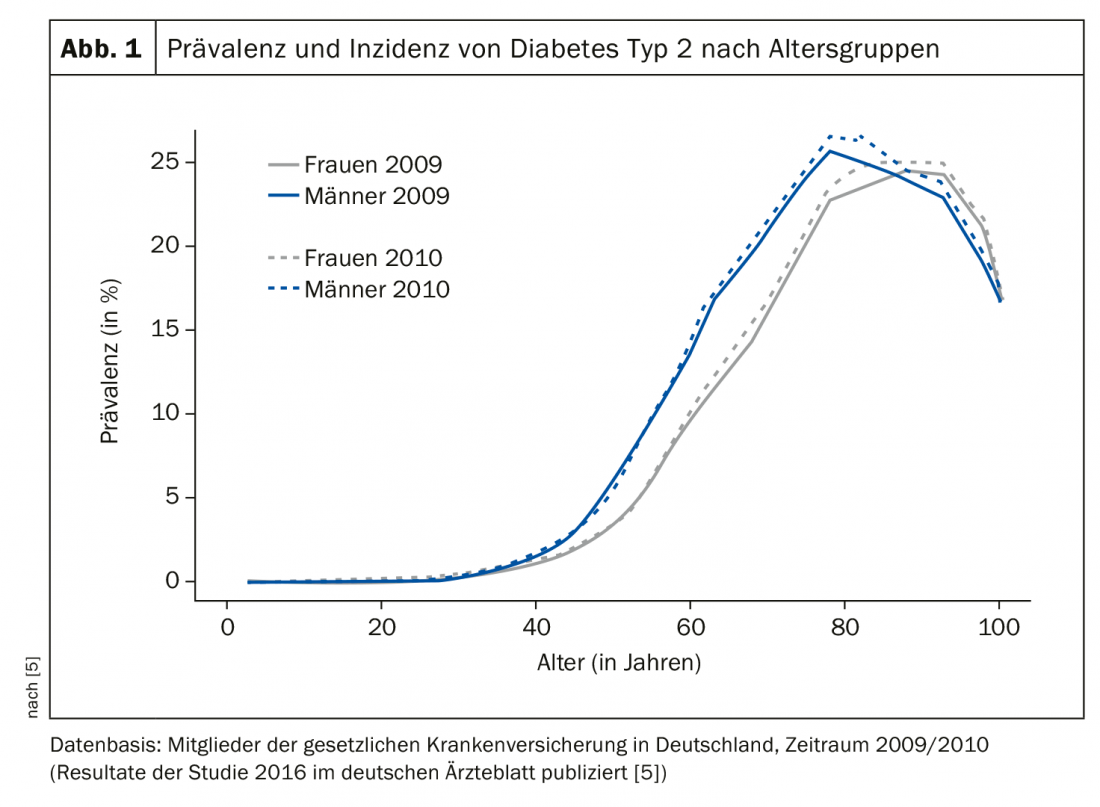
Il est fréquent que les taux de glucose soient élevés pendant un certain temps, mais ne soient pas diagnostiqués cliniquement, a-t-il ajouté. Cette phase peut s’étendre sur une période d’environ 3 à 7 ans [3]. Au niveau mondial, environ 50% des cas de diabète de type 2 dans la tranche d’âge 20-79 ans ne sont pas diagnostiqués en moyenne, cette proportion étant d’environ un tiers dans les pays hautement industrialisés [3,4]. La majorité des personnes atteintes de diabète de type 2 se trouve dans la tranche d’âge des 70-90 ans, a-t-il précisé. L’analyse d’un ensemble de données publiées en 2016 sur la prévalence et l’incidence du diabète de type 2 en Allemagne, avec les données de 65 millions d’assurés des caisses d’assurance maladie obligatoires en 2009 et 2010, montre ce qui suit (ill. 1) [5] : une augmentation brutale de la prévalence à partir de 50 ans, avec un pic aux alentours de 80 ans (environ 25%). Après 80 ans, la prévalence était d’environ 20-25% et baissait à 16,5% et 17,7% respectivement pour le groupe d’âge de 100 ans et plus.
Selon la FID et l’OMS, les critères de diagnostic du diabète de type 2 comprennent des symptômes tels que la fatigue, une forte sensation de soif, une envie fréquente d’uriner, plus une valeur ≥11,1 mmol/l (≥200 mg/dl) deux heures après la prise de 75 g de glucose dans le cadre d’un test de tolérance au glucose par voie orale (OGTT) ou une valeur de glucose à jeun ≥126 mg/dl (≥7,0 mmol/l) ou une glycémie postprandiale de 11,1 mmol/l (≥200 mg/dl) ou une valeur HbA1c ≥6,5% (48 mmol/mol) [7]. L’un des avantages de la mesure de l’HbA1c est son haut degré de standardisation, il s’agit d’un test indépendant de l’heure du jour et son coût est relativement faible. Lors de l’interprétation du taux d’HbA1c, il convient de prendre en compte les maladies préexistantes telles que l’anémie, l’insuffisance rénale et les hémoglobinopathies [3].
Selon la FID et l’ADA, la tolérance au glucose est considérée comme altérée lorsque la glycémie à jeun est comprise entre 100 mg/dl-125 mg/dl (5,6 mmol/l-6,9 mmol/l) et/ou l’HbA1c entre 5,7 et 6,4% (39-47 mmol/mol) [7,8]. Cet état est également appelé prédiabète et l’on estime que le nombre de cas non diagnostiqués est encore plus élevé que pour le diabète de type 2 [9]. Le prédiabète est un état considéré comme un facteur de risque pour le développement du diabète et des maladies cardiovasculaires et est souvent associé à l’obésité, à la dislipidémie et à des taux élevés de triglycérides et/ou à un faible taux de cholestérol HDL et à l’hypertension [8]. Le risque d’événements cardiovasculaires (infarctus du myocarde, apoplexie, AOP, insuffisance cardiaque) est d’autant plus faible que le taux d’HbA1c est bas [10].

La réduction du risque cardiovasculaire en ligne de mire
Les critères du syndrome métabolique (cardiovasculaire) sont, selon l’ADA 2019 : Résistance à l’insuline et diabète de type 2, obésité viscérale, dyslipoprotéinémie, hypertension artérielle, inflammation de bas grade. Il est important de reconnaître cette constellation de risques, en particulier chez les jeunes diabétiques de type 2, car il s’agit de la principale cause de maladies cardiovasculaires et de mortalité sous nos latitudes. Les jeunes diabétiques (seuil de 50 ans) ont également une espérance de vie réduite à cause du diabète et les décès cardiovasculaires en sont la principale cause, comme le montrent les études correspondantes [11]. Les efforts visant à réduire le risque cardiovasculaire sont importants dans ce groupe à risque. Il faut viser un traitement à long terme en mettant l’accent sur la prévention des complications à long terme, ce qui va également de pair avec une augmentation de l’espérance de vie , explique le conférencier [6].
Par rapport aux patients plus âgés, les jeunes patients présentent souvent moins de comorbidités, ce qui peut avoir un effet positif sur les possibilités de traitement médicamenteux. Par exemple, chez la patiente de l’étude de cas (encadré), les valeurs de la fonction rénale étaient dans la norme, de sorte qu’il n’est pas nécessaire de prendre en compte les contre-indications de certains antidiabétiques dans le contexte d’un dysfonctionnement rénal. Les critères de sélection des options thérapeutiques chez les jeunes diabétiques de type 2 sont en premier lieu la réduction prouvée des critères d’évaluation cliniquement pertinents et la réduction de la mortalité. On peut y parvenir par une thérapie multifactorielle axée sur les valeurs cibles (fig. 2).
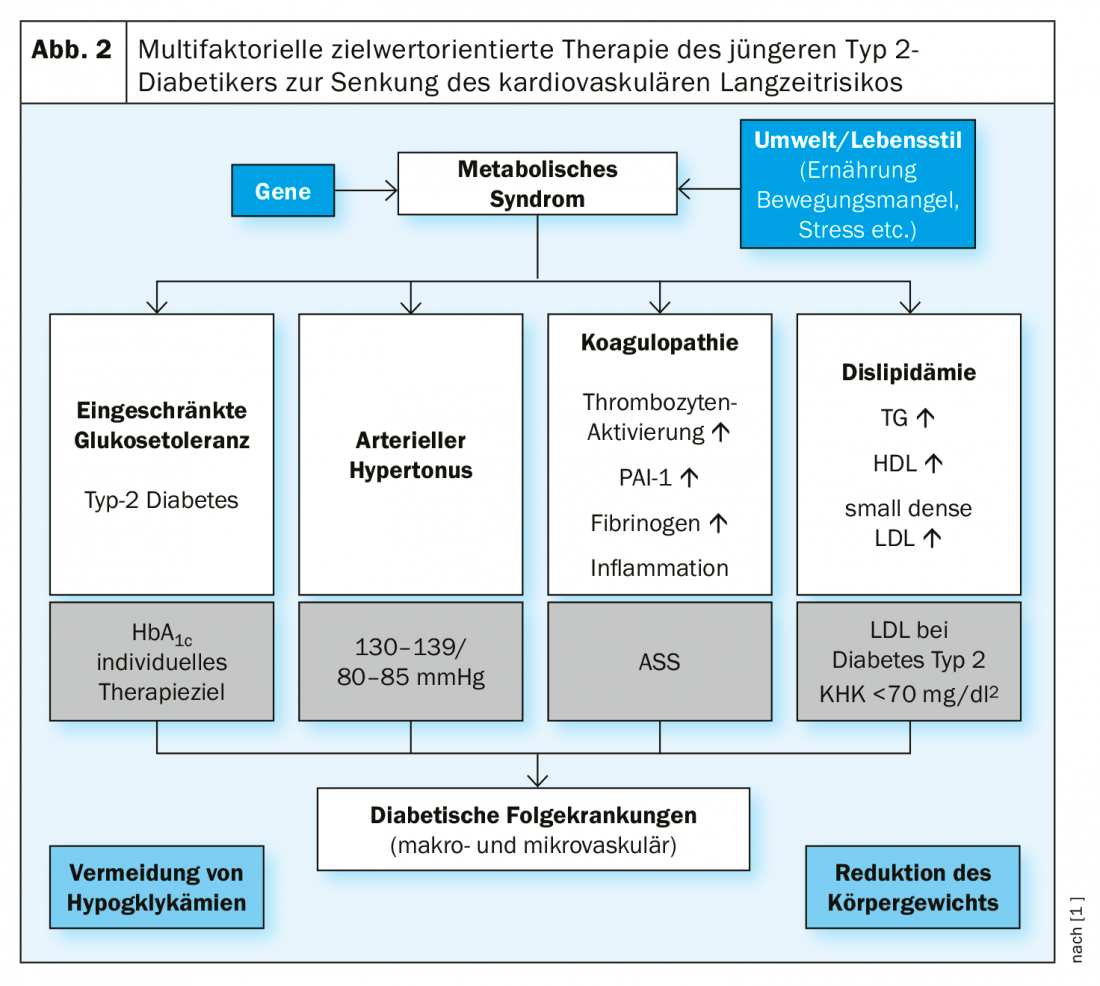
Le traitement se concentre sur l’atteinte des valeurs cibles concernant tous les symptômes du syndrome métabolique, ainsi que sur la réduction du poids corporel et l’arrêt du tabac. Comme le montrent les données de l’étude longitudinale danoise Steno-2, cette stratégie de traitement a permis d’obtenir une réduction de la mortalité et une diminution des complications micro et macrovasculaires [12–14].
Messages Take-Home
- Le diabète de type 2 se développe souvent de manière insidieuse sur une longue période.
- De nombreuses personnes de moins de 50 ans souffrent d’un syndrome métabolique et présentent des risques cardiovasculaires associés.
- Un traitement multifactoriel basé sur des objectifs peut contribuer à réduire le risque cardiovasculaire à long terme et la mortalité chez les diabétiques de type 2 de moins de 50 ans [1,12–14].
- Un schéma thérapeutique intensif approprié doit se concentrer sur le traitement des symptômes du syndrome métabolique : Contrôle de la glycémie, traitement de la dyslipidémie, réduction de la pression artérielle, inhibition de l’agrégation plaquettaire.
Source : DGIM 2019, Wiesbaden (D)
Littérature :
- Jochen Seufert, chef du service d’endocrinologie et de diabétologie, Clinique de médecine interne II, Hôpital universitaire de Fribourg-en-Brisgau (D), présentation de transparents : Thérapie du jeune diabétique de type 2, symposium clinique. 125. Congrès de la Société allemande de médecine interne, Wiesbaden, 5 mai 2019.
- Rosenbauer J : Journal of Health Monitoring 2019 ; 4(2) DOI 10.25646/5981
- Forouhi NG, et al : Medicine 2019 ; 47(1) : 22-27.
- Fédération internationale du diabète : IDF Diabetes Atlas 2017, www.idf.org/diabetesatlas
- Tamayo T, et al : Dtsch Arztebl Int 2016 ; 113(11) : 177-182 ; DOI : 10.3238/arztebl.2016.0177
- American Diabetes Association : Diabetes Care 2019 ; 42(Suppl. 1) : S13-S28. https://doi.org/10.2337/dc19-S002
- FIL : Recommandations de pratique clinique pour la gestion du diabète de type 2 en soins primaires 2017, www.idf.org
- American Diabetes Association (ADA) : Diabetes Care 42(Suppl. 1) : S13-S28. https://doi.org/10.2337/dc19-S002
- Greenberg R, Brookshier T : https://diabetesvoice.org
- Stratton IM, et al. : BMJ 2000 ; 321(7258) : 405-412.
- The emerging risk factors collaboration : N Engl J Med 2011 ; 364 : 829-841. DOI : 10.1056/NEJMoa1008862
- Gaede P, et al : N Engl J Med 2003 ; 348 : 383-393.
- Gaede P, Lund-Andersen H, Parving HH, Pedersen O : N Engl J Med 2008 ; 358 : 580-591.
- Gaede P, et al. : Diabetologia 2016 ; 59 : 2298-2307.
HAUSARZT PRAXIS 2019 ; 14(10) : 25-26 (publié le 24.10.19, ahead of print)