Le cancer chez l’enfant et l’adolescent pose des exigences particulières, tant aux personnes concernées qu’aux médecins traitants. Des centres spécialisés et interdisciplinaires travaillent donc en étroite collaboration dans des infrastructures définies afin d’assurer la survie des petits patients. Grâce à la recherche mondiale, à des approches thérapeutiques optimisées et à des mesures efficaces, cela fonctionne de mieux en mieux.
Les maladies malignes chez les enfants sont rares. En Suisse, environ 215 nouveaux cas sont diagnostiqués chaque année [1]. Les chances de guérison se sont également considérablement améliorées au cours des dernières années. Pourtant, le cancer est la deuxième cause de mortalité chez les enfants. Les cancers de l’enfant ne peuvent toutefois pas être comparés aux maladies malignes de l’adulte. Alors que les carcinomes >représentent 90% des nouveaux cas chez les adultes, ils sont extrêmement rares chez les enfants (<1,5%). Les connaissances acquises en oncologie adulte ne peuvent donc pas être appliquées telles quelles à l’oncologie pédiatrique [2].
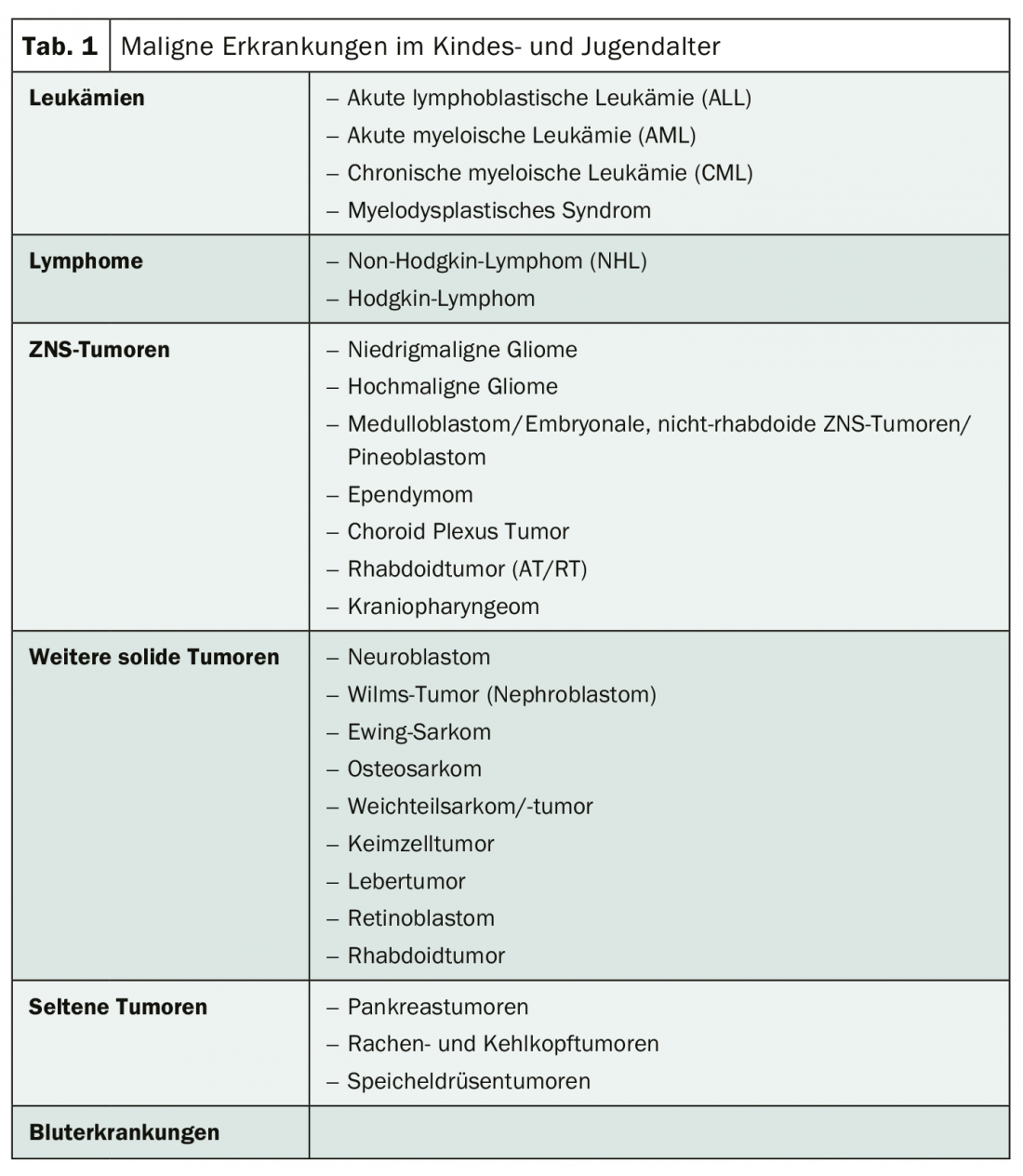
Chez les enfants, les leucémies sont les plus fréquentes (environ 33%), suivies des tumeurs du système nerveux central (environ 24%) et des lymphomes (environ 11%). S’y ajoutent le neuroblastome (environ 7%) et le néphroblastome (5%) (tableau 1) [3,4]. Alors que les tumeurs embryonnaires se rencontrent surtout chez les jeunes enfants, les tumeurs osseuses sont particulièrement présentes chez les adolescents et les jeunes adultes. Les maladies malignes chez les jeunes présentent certaines particularités :
- ils sont très rares,
- biologiquement, il s’agit de maladies qui peuvent généralement être traitées de manière curative,
- la complexité génétique est relativement faible,
- le taux de guérison est de >80%.
Le diagnostic entre des mains expertes
Détecter un cancer à un stade précoce est extrêmement difficile. En effet, les signes sont initialement plutôt inoffensifs. Toutefois, si des symptômes plutôt non spécifiques persistent, une maladie maligne doit être exclue (tab. 2) [5]. Chez les enfants, contrairement aux adultes, les examens de staging sont souvent effectués en milieu hospitalier. En principe, le diagnostic est toutefois effectué selon les mêmes principes et méthodes. Plus les méthodes d’examen sont choisies de manière adaptée, plus le diagnostic peut être effectué efficacement. C’est pourquoi l’oncologue pédiatre ne se contente pas de planifier les orientations vers des diagnostiqueurs spécialisés, mais aussi la séquence des mesures nécessaires. En particulier si elles doivent être effectuées sous sédation. Dans l’intérêt de l’enfant, il convient de pratiquer le moins d’anesthésies possible.

De nombreuses stratégies thérapeutiques sont basées sur les résultats de la stadification, c’est pourquoi cette évaluation est justement d’une importance cruciale. Par exemple, les néphroblastomes ne sont pas opérés en premier lieu après un diagnostic radiologique, mais sont chimiothérapés sans confirmation histologique du diagnostic [2]. Les tumeurs cérébrales, en revanche, sont enlevées chirurgicalement dans la mesure du possible. Étant donné qu’un diagnostic incomplet peut entraîner un traitement incorrect et empêcher ainsi une évaluation fiable de la réponse au traitement, l’évaluation initiale revêt une importance particulière en oncologie pédiatrique.
Concepts de traitement efficaces
Le traitement oncologique chez l’enfant est en principe multimodal et adapté au risque. La chimiothérapie, en particulier, occupe une place importante, car les maladies se développent généralement rapidement et métastasent tôt. Dans ce cas, il convient de privilégier une approche néoadjuvante, c’est-à-dire la combinaison d’une polychimiothérapie intensive et de mesures chirurgicales et/ou radiothérapeutiques locales. Presque toutes les maladies oncologiques pédiatriques répondent à un traitement par cytostatiques. Le moment opportun pour une opération dépend du diagnostic. Pour cela, il est indispensable de procéder à des études moléculaires complexes sur l’adaptation au risque. La radiothérapie est utilisée dans le cadre d’un traitement multimodal, à la fois curatif et palliatif. Les indications et la détermination de la région à irradier ainsi que les doses et les fractionnements sont ajustés pour les différents types de tumeurs en tenant compte des autres modalités de traitement, de l’âge des patients et des critères histologiques. Mais cette thérapie à trois piliers a ses limites. Elle est largement exploitée. De nouvelles voies sont donc également explorées en oncologie pédiatrique avec l’immunothérapie et l’immunothérapie moléculaires.
L’objectif de cette nouvelle approche est d’attaquer les cellules tumorales de la manière la plus spécifique et efficace possible, même chez les enfants, sans induire de toxicité concomitante. Pour ce faire, la chimiothérapie est combinée, par exemple, à l’administration d’anticorps ou de cellules CAR-T. Les cellules CAR-T peuvent être utilisées pour le traitement de la maladie. Les inhibiteurs de point de contrôle pourraient également être un moyen d’augmenter encore les taux de guérison chez les enfants.
Étant donné que ces méthodes influencent la croissance tumorale et l’interaction entre le système immunitaire et la tumeur de différentes manières, des combinaisons efficaces pourraient également être prometteuses en termes de prévention des récidives. Cependant, seul l’avenir nous dira si et comment ils peuvent être intégrés dans les protocoles de traitement actuels [2,6,7].
Littérature :
- www.bfs.admin.ch/bfs/de/home/statistiken/gesundheit/gesundheitszustand/krankheiten/krebs/bei-kindern.html (dernier accès le 05.06.2020)
- Eggert A : Oncologie pédiatrique – un aperçu. Oncologie aujourd’hui 2016 ; 7 : 48-54.
- www.kinderkrebsinfo.de/erkrankungen/index_ger.html (dernier accès le 05.06.2020)
- www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/leben-mit-krebs/beratung-und-hilfe/kinderonkologie-was-hilft-kindern-mit-krebs-und.html (dernier accès le 05.06.2020)
- www.kinderkrebsinfo.de/patienten/fragen_zu_krebs/was_sind_die_zeichen_einer_krebserkrankung/index_ger.html (dernier accès le 05.06.2020)
- www.kinderkrebsinfo.de/patienten/forschung/neue_therapien/immuntherapie/index_ger.html (dernier accès le 05.06.2020)
- von der Weid N : Immunothérapies en oncologie pédiatrique. SZO 2018 ; 4 : 27-30.
InFo ONKOLOGIE & HÉMATOLOGIE 2020 ; 8(3) : 34-35