L’implantation de prothèses de genou et de hanche est l’une des opérations les plus courantes en Suisse, avec environ 40 000 interventions par an. Malgré la méthodologie établie, les études montrent que jusqu’à 20% des patients ne sont pas satisfaits du résultat obtenu après l’implantation d’une prothèse totale de genou. Le risque de révision d’une prothèse de genou est d’environ 6% au cours des 5 premières années. Environ 60% de ces révisions sont dues à des erreurs chirurgicales. Il est donc toujours nécessaire d’améliorer la précision opérationnelle et de minimiser les erreurs chirurgicales.
L’implantation de prothèses de genou et de hanche est l’une des opérations les plus courantes en Suisse, avec environ 40 000 interventions par an. Malgré la méthodologie établie, les études montrent que jusqu’à 20% des patients ne sont pas satisfaits du résultat obtenu après l’implantation d’une prothèse totale de genou [1]. Selon le registre suisse des prothèses, qui recense obligatoirement toutes les implantations de prothèses de genou et de hanche, le risque de révision d’une prothèse de genou est d’environ 6% au cours des 5 premières années [2]. Si l’on examine de manière critique les raisons de ces révisions, on peut formuler qu’environ 60% de ces révisions sont dues à des erreurs chirurgicales. Les mauvais positionnements des composants de la prothèse et les instabilités articulaires sont responsables ensemble d’une part significative des révisions. Les patients concernés ont souvent une longue période de souffrance et les coûts pour le système de santé sont importants en raison des traitements supplémentaires, des opérations et, le cas échéant, de l’incapacité de travail. Il est donc toujours nécessaire d’améliorer la précision opérationnelle et de minimiser les erreurs chirurgicales.
Chez une grande partie des autres patients insatisfaits, la prothèse de genou est correctement implantée selon les aspects techniques actuellement en vigueur et le patient signale néanmoins des limitations dans la fonction et la capacité de charge du genou. Dans ce contexte, un grand débat a récemment émergé dans la littérature spécialisée sur l’objectif correct à atteindre pour le positionnement de la prothèse. De nombreux auteurs proclament la nécessaire individualisation du traitement et de l’orientation de la prothèse en fonction de la grande variabilité de l’anatomie du patient [3–5]. Cependant, les méthodes chirurgicales manuelles établies visent un alignement standardisé et systématiquement mécanique de la prothèse et une personnalisation reproductible est ici limitée. En conséquence, de nombreux auteurs estiment qu’il est nécessaire d’apporter un soutien technique aux chirurgiens afin qu’ils puissent mettre en œuvre de nouveaux concepts dans le domaine des prothèses du genou et ainsi réduire le nombre élevé de patients insatisfaits mentionné ci-dessus [6,7].
Développements antérieurs de l’assistance par ordinateur dans les opérations de remplacement articulaire
Dès la fin des années 1990, la “navigation par ordinateur” a été introduite pour améliorer la précision de l’implantation et éviter les erreurs de positionnement des prothèses de genou et de hanche. Les systèmes établis aujourd’hui sont basés sur une navigation passive, sans image. Pendant l’opération, le chirurgien saisit des repères anatomiques spécifiques à l’aide d’une sonde infrarouge. Ces coordonnées sont ensuite projetées sur un modèle d’articulation générique issu d’une base de données stockée, qui est disponible pour la mesure angulaire et la détermination de la taille de la prothèse. Pendant l’opération, le chirurgien visualise en temps réel sur l’écran de l’ordinateur l’orientation de son trait de scie et de l’implant. Il a donc un contrôle passif de ses actions.
Selon les données actuelles, cette technique est tout à fait appropriée pour augmenter la précision de l’implantation. Différentes méta-analyses montrent qu’il y a moins d’écarts par rapport à l’objectif d’orientation fixé à presque tous les niveaux [8,9]. Il n’est pas aussi clairement établi que cela entraîne déjà une réduction du taux de révision. Dans les grands centres, cet effet est tout à fait décrit [10], alors que dans les registres de prothèses, il n’est visible que dans des analyses de sous-groupes spécifiques de patients très jeunes, par exemple [11]. Cependant, aucun effet n’a pu être démontré en ce qui concerne le résultat et la satisfaction des patients [12]. L’une des explications possibles de cette situation de données est le manque persistant d’individualisation de la thérapie par l’utilisation de modèles standard qui ne peuvent reproduire les conditions anatomiques spécifiques que de manière limitée. En Suisse, environ 10% des prothèses de genou sont aujourd’hui implantées avec l’aide de la navigation.
Les guides de sciage personnalisés (PSI), qui ont été utilisés pour la première fois en 2006 dans le domaine des prothèses du genou, constituent une nouvelle étape dans l’assistance technique à la chirurgie [13]. Cette technologie consiste à réaliser une imagerie IRM ou scanner avant l’opération et à la segmenter pour obtenir un modèle de genou personnalisé pour le patient. Une planification individuelle de l’opération peut alors être réalisée sur ordinateur. Pour transférer cette planification dans la salle d’opération, des guides de sciage individuels sont calculés et fabriqués (impression 3D), qui peuvent être positionnés sur l’articulation du genou en peropératoire. Vous définissez la position de la prothèse.
D’après les données actuelles, il est également décrit pour cette technique une réduction d’implants d’alignement par rapport à l’implantation manuelle [14]. Mais les ISP sont surtout intéressantes en raison de la possibilité de personnaliser la position de la prothèse en fonction de l’anatomie du patient. Certaines études et méta-analyses montrent qu’avec de tels soins personnalisés, il est possible d’obtenir une amélioration du résultat pour le patient [15,16]. Cependant, les publications font également état d’un risque d’erreur accru des guides et de divergences parfois importantes de la position de la prothèse par rapport à la planification préopératoire chez des patients individuels [14,13]. On critique également le fait que la planification informatique ne peut utiliser que des données d’imagerie anatomique et n’aborde pas les paramètres dynamiques tels que la tension des tissus mous. Ces limites, ainsi que le temps nécessaire à la planification, n’ont pas encore permis à cette technique de s’imposer à grande échelle. Actuellement, environ 15% des prothèses de genou sont implantées en Suisse à l’aide de PSI. Actuellement, la technique PSI est développée en combinaison avec des lunettes de réalité augmentée afin de visualiser la planification informatique en peropératoire et d’éviter les erreurs d’alignement. Cependant, il n’existe pas encore de données à ce sujet, mais plutôt des rapports de faisabilité préliminaires [17].
Systèmes robotiques pour les opérations de remplacement des articulations
Les premières approches de la chirurgie assistée par robot dans le domaine des prothèses articulaires remontent à la fin des années 1990. Le “RoboDoc”, introduit à l’époque, était un système de fraisage entièrement automatisé qui réalisait la préparation de l’os fémoral lors de l’implantation d’une prothèse de hanche. D’un point de vue technologique, il s’agissait d’un robot industriel peu modifié qui dépendait de l’immobilité de l’objet – l’os – pendant le processus de fraisage. Il a dû être fixé en conséquence. Cela a entraîné de nombreux problèmes et aussi des complications spécifiques, de sorte que la technologie a été complètement abandonnée en Europe (même après beaucoup de relations publiques négatives).
Depuis lors, les technologies robotiques ont énormément évolué. Les systèmes modernes peuvent par exemple réagir aujourd’hui à des influences extérieures – par exemple le chirurgien – et adapter leur plan d’opération de manière dynamique et en temps réel en trois dimensions dans l’espace. L’os peut donc aujourd’hui bouger pendant le fraisage ou le sciage et l’outil robotique n’est plus nécessairement autonome par rapport au robot, mais peut être guidé par l’opérateur (technologie dite haptique). Le robot assiste donc plutôt le chirurgien en contrôlant le plan de sciage correct et, le cas échéant, en le freinant s’il devait sortir du plan d’opération. Contrairement à la navigation par ordinateur dont nous avons parlé, il s’agit donc désormais d’un outil actif qui ne se contente pas de fournir des données sur l’orientation de la prothèse, mais qui aide plus ou moins activement à la mise en œuvre du plan d’opération.
Il n’existe pas de définition précise de ce qu’est concrètement un robot chirurgical, si ce n’est la caractéristique d’assistance active à une ou plusieurs étapes de travail. Jusqu’à présent, quatre systèmes d’assistance pour la prothèse articulaire ont été autorisés en Suisse, qui se qualifient eux-mêmes d'”assistance robotique à la chirurgie” (tableau 1). Ils se distinguent toutefois par leurs détails technologiques, leurs manipulations et leurs possibilités. En conséquence, il est critique de considérer la chirurgie assistée par robot comme quelque chose d’uniforme, y compris en ce qui concerne les données cliniques, leur utilité et leur valeur ajoutée ! Dans ce qui suit, nous allons d’abord aborder brièvement les principales différences entre les technologies, afin de pouvoir en juger dans la discussion des preuves, car tous les robots ne se ressemblent pas.

Technologie MAKO
La technologie dite MAKO est déjà utilisée en clinique depuis 2006, d’abord de manière isolée pour les prothèses partielles de genou [18]. Plus tard, des applications pour les prothèses totales de hanche ont été ajoutées et, plus récemment, en 2016, la prothèse totale de genou. Il s’agit donc actuellement du seul système capable de couvrir toute la gamme des genoux et des hanches et pour lequel on dispose d’une expérience clinique de plus de 10 ans. En 2018, Hirslanden Berne a mis en service les 2 premiers de ces systèmes MAKO en Suisse et a déjà réalisé plus de 1000 interventions avec ces systèmes à ce jour. Entre-temps, il existe 2 autres machines en Suisse.
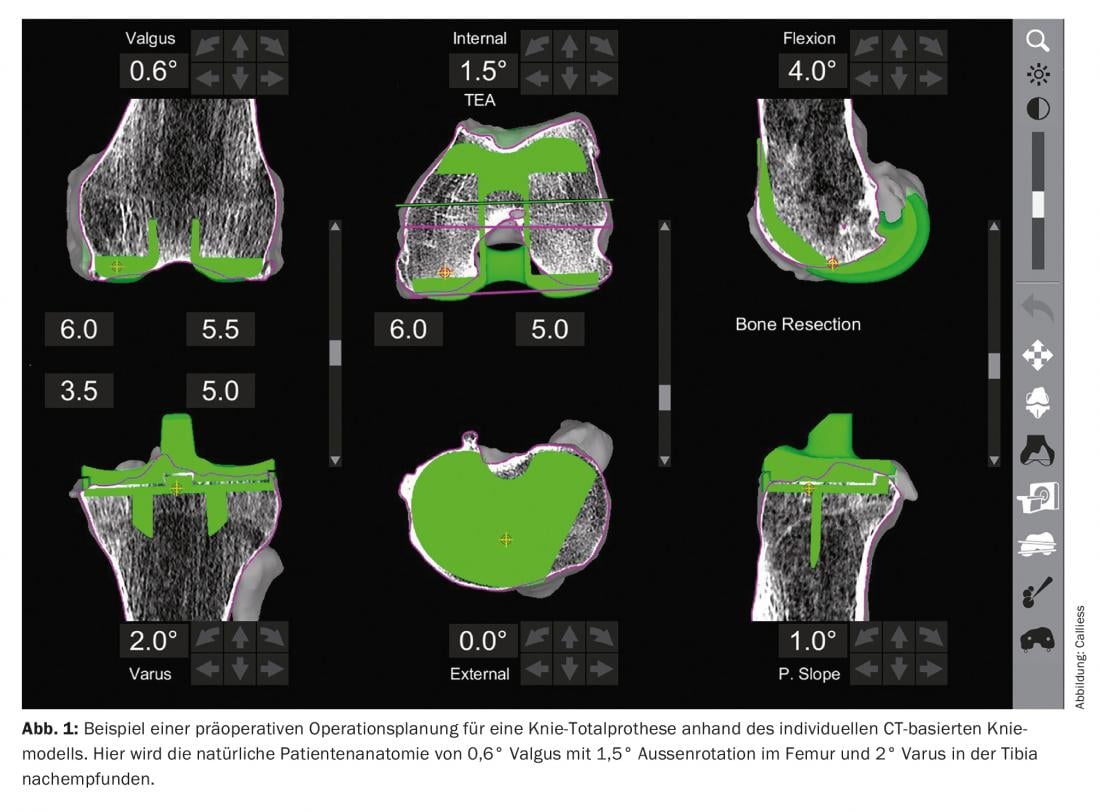
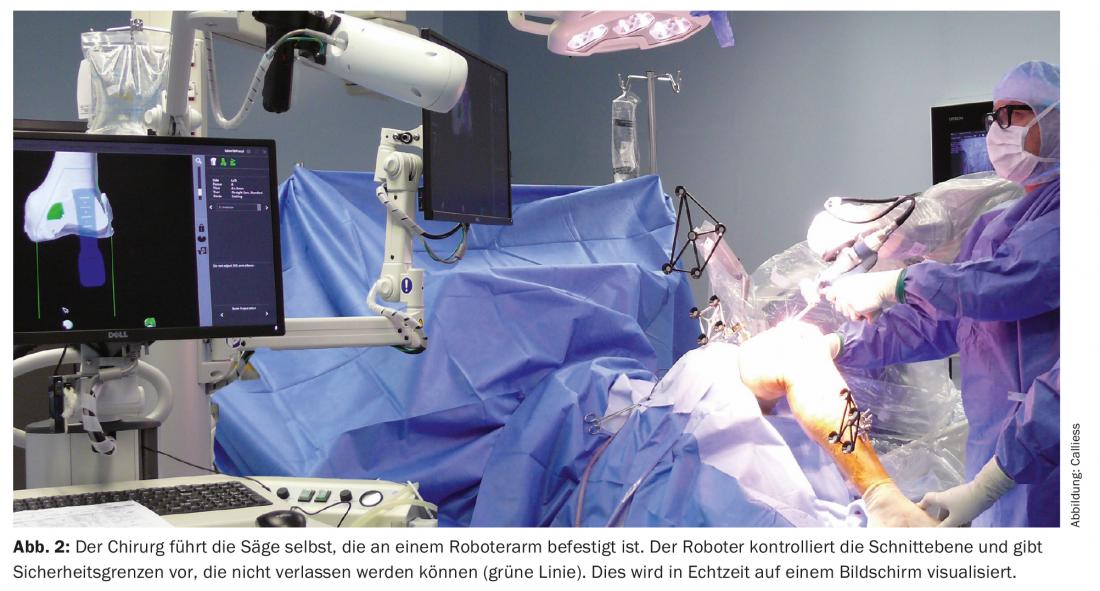
La particularité de cette technologie est qu’elle est basée sur des données d’image du patient (similaire à la technologie PSI). Un scanner de la hanche, du genou et de la cheville est réalisé en préopératoire et segmenté en un modèle osseux personnalisé. Le chirurgien a ainsi la possibilité d’établir un plan d’opération préopératoire individualisé pour chaque patient (fig. 1). Ce plan est vérifié et ajusté en peropératoire sur la base de paramètres dynamiques – la tension des ligaments, le profil de mouvement de l’articulation du genou – et peut être modifié en fonction de l’évolution de la situation. Après avoir déterminé virtuellement l’orientation concrète de la prothèse à l’aide de ces informations, les coupes de scie correspondantes, ou le fraisage du lit de l’implant, sont ensuite effectués avec l’aide du bras haptique du robot. L’outil de travail est guidé par le chirurgien, le robot maintient le niveau correct ou fixe des limites à l’activation de l’outil en freinant ou en arrêtant l’outil de travail (Fig. 2). Le chirurgien ne peut donc pas quitter le plan et les tissus mous environnants sont activement protégés. La planification assistée par imagerie permet de visualiser les ostéophytes et de vérifier objectivement la position finale de la prothèse, comme la stabilité des ligaments. Par rapport aux PSI, il est donc possible de prendre en compte des paramètres supplémentaires et de réduire ce que l’on appelle les aberrations d’alignement grâce à l’assistance du robot.
NAVIO/CORI
Le deuxième système robotique répond au nom de NAVIO ou CORI dans la 2e génération [19]. Il est disponible sur le marché européen depuis 2015 environ. Là encore, il existe des applications pour les prothèses partielles et totales du genou, tandis que l’application de la hanche est encore en cours de développement. Actuellement, aucune machine CORI n’est utilisée en Suisse.
Sur le plan technologique, il s’agit, contrairement au MAKO, d’un système dit sans image, basé sur un modèle. Comme pour la navigation par ordinateur dont nous avons parlé, les coordonnées osseuses peropératoires sont déterminées et servent à créer un modèle osseux générique. Ce qui est particulier, c’est qu’en plus de ce modèle, le chirurgien peut prélever la surface osseuse réelle en peropératoire à l’aide d’une sonde. Il en résulte à l’écran comme un pseudo-CT qui est disponible pour la planification individualisée. Ici aussi, il est possible d’enregistrer des paramètres dynamiques de mouvement et de stabilité qui peuvent être utilisés dans la planification virtuelle de l’opération et l’orientation de la prothèse. La partie robotique consiste en une pièce à main naviguée avec une tête de fraisage. Le lit de la prothèse est ainsi fraisé. La tête de fraisage se rétracte dès que l’on quitte la zone de fraisage définie. Il est également possible de réaliser des trous de positionnement à la fraise, dans lesquels sont ensuite insérés des blocs de sciage conventionnels. Dans ce cas, le chirurgien applique une scie manuelle conventionnelle à travers le bloc de coupe positionné, sans que cela soit guidé par un robot.
OMNIBOT
Le système OMNIBot est une plate-forme de navigation complétée par une unité robotique passive [20]. Les premières applications cliniques ont eu lieu en 2007, et depuis 2019, certains appareils sont également utilisés en Suisse. Actuellement, une seule application est disponible pour les prothèses totales de genou.
Le système OmniBot est exclusivement basé sur les principes décrits de la navigation informatique basée sur des modèles. La coupe de scie tibiale est réalisée de manière traditionnelle (sans assistance robotique). La particularité de ce système est que, contrairement aux autres systèmes, il introduit un tendeur de ligament à pression contrôlée qui, contrairement à la détermination subjective de la stabilité ligamentaire par le chirurgien, la détermine selon des paramètres objectifs. Une courbe de stabilité est enregistrée sur toute l’amplitude du mouvement. Ces données sont ensuite utilisées pour planifier virtuellement l’alignement de la prothèse jusqu’à ce qu’une tension ligamentaire optimale soit obtenue avec la prothèse. Le système est en train de développer des aides pour les chirurgiens. La réalisation des coupes de scie sur le fémur est assistée par une petite unité robotisée sur l’os fémoral, qui place un gabarit de coupe de scie conventionnel dans le bon plan. Le chirurgien utilise donc sa scie manuelle habituelle de la même manière que dans le système décrit précédemment. L’objectif de ce système n’est donc pas tant de reproduire correctement l’anatomie osseuse que d’optimiser la tension ligamentaire.
ROSA
Le plus jeune représentant de la chirurgie articulaire assistée par robot est le système ROSA [21], utilisé depuis 2021 dans quelques cliniques en Suisse. Les prothèses partielles sont actuellement limitées à des centres de développement sélectionnés.
D’un point de vue technologique, ROSA est, comme les deux précédents, un système de navigation sans image et basé sur un modèle. Il est toutefois possible de présélectionner le modèle générique du genou en préopératoire à l’aide de radiographies standardisées, ce qui permet de planifier la position de la prothèse en préopératoire et de réduire le risque d’erreur lors de l’enregistrement du système de coordonnées peropératoire.
Comme pour les systèmes décrits ci-dessus, il est possible de lire la stabilité des ligaments en peropératoire et de l’intégrer dans la planification virtuelle de l’opération. Lors de l’opération, on utilise alors un guide de sciage qui est positionné dans le bon plan à l’aide d’un bras robotisé. Le sciage lui-même est effectué à la main avec une scie conventionnelle, comme décrit précédemment.
D’autres systèmes sont actuellement en cours de développement, chacun ayant ses spécificités. Ils n’ont cependant pas encore d’autorisation de mise sur le marché en Suisse. Dans l’ensemble, la robotique en Suisse en est encore à ses débuts. En 2021, moins de 3% des prothèses primaires du genou ont été implantées à l’aide de ces systèmes robotisés [2].
Base de données actuelle
Augmentation de la précision et de l’exactitude
En fonction de la durée variable de la disponibilité clinique des systèmes décrits, les preuves sont très hétérogènes. Tous ces systèmes ont en commun l’objectif d’augmenter la précision de l’opération et d’éviter les erreurs de positionnement de l’implant. Cela est facile à vérifier sur le plan méthodologique à l’aide d’analyses radiologiques des résultats. Il n’est pas surprenant que toutes les technologies mentionnées fassent l’objet de rapports positifs indiquant que cet objectif primaire semble certainement atteint [19,20,22,23]. Il a été démontré qu’il permettait d’atteindre avec une grande précision la position souhaitée de la prothèse et de réduire les écarts (outliers) dans la position de l’axe de la jambe par rapport à l’implantation manuelle. Des différences claires entre les systèmes et les technologies n’ont pas encore été décrites.
Dans un travail comparatif personnel, nous avons une fois examiné la précision pour la détermination correcte de la taille de la prothèse entre l’implantation manuelle conventionnelle, le système MAKO basé sur l’imagerie et le système NAVIO sans imagerie pour la prothèse partielle [24]. Les deux méthodes robotisées se sont révélées supérieures à la technique manuelle en termes de paramètres cliniquement pertinents. La comparaison directe des technologies révèle un avantage pour la technique MAKO basée sur le scanner. Il semble donc y avoir un avantage dans la planification grâce à l’anatomie osseuse visible en préopératoire ; les régions difficiles à voir en peropératoire sont clairement visualisées et une distinction entre l’os natif et les ostéophytes formés est possible. En outre, la source d’erreur “chirurgien” lors de la saisie du système de coordonnées est réduite.
Réduction des complications et des révisions
Sur la base des preuves positives de l’augmentation de la précision chirurgicale et de la prévention des erreurs, la question se pose à nouveau de savoir si cela entraîne (automatiquement) une réduction du taux de révision et des complications ?
Sur cet aspect du taux de complications, deux méta-analyses récentes ont été publiées l’année dernière, qui n’ont initialement pas trouvé de différence pour les prothèses de genou assistées par robot par rapport au standard manuel [25,26]. Il convient toutefois de noter que la littérature de 2007-2019, voire 2019-2020, a été incluse – c’est-à-dire des publications assez précoces sur les différentes technologies par rapport à l’expérience clinique, en tenant potentiellement compte de la courbe d’apprentissage. En outre, la littérature considère invariablement le taux de révision précoce (généralement les 90 premiers jours !), qui n’est souvent pas lié en premier lieu à des erreurs techniques dans le positionnement de la prothèse – c’est-à-dire des infections, des troubles de la cicatrisation ou des fractures.
Si l’on examine le paramètre du taux de révision des prothèses de genou assistées par robot par rapport aux implantations manuelles, il est particulièrement intéressant d’examiner le registre australien des prothèses [11]. En Australie, la technique chirurgicale utilisée est enregistrée de manière très détaillée (contrairement à la plupart des autres registres) et un peu plus de 70% des implantations de prothèses de genou y sont réalisées à l’aide de techniques informatiques et robotiques. En 2021, la méthodologie assistée par robot représentait déjà 16,6% des prothèses totales de genou et même 30% des prothèses partielles.
Les données du registre de 2021 indiquent un avantage minime pour la robotique dans le cas des prothèses totales du genou pour le taux de révision à 3 ans enregistré jusqu’à présent, mais sans signification statistique claire actuellement. Dans ce cas, il faudra attendre le suivi à plus long terme.
En ce qui concerne les prothèses partielles du genou, une opération où la précision du positionnement de la prothèse joue un rôle plus important et est plus sujette aux erreurs, la situation est intéressante : Le rapport annuel du registre des prothèses de 2019 a montré un avantage très significatif de la prothèse partielle de genou assistée par robot par rapport au standard manuel après 3 ans. A l’époque, ces données représentaient presque exclusivement le système MAKO et de grands centres spécialisés qui ont été les premiers à introduire la technique. Dans le rapport actuel de 2021, cet effet de réduction du taux de complications n’apparaît plus de manière significative. Une explication possible est que les technologies sont désormais très différentes et qu’elles sont regroupées sous le terme de “robotique assistée”, ainsi que les nombreux nouveaux utilisateurs qui peuvent influencer les données par leur courbe d’apprentissage. La prothèse partielle utilisée avec la technologie MAKO est toujours celle qui présente le taux de révision le plus faible dans le registre australien. De même, seule la prothèse partielle MAKO peut être clairement identifiée dans le SIRIS [2]. Là encore, le taux de révision à 2 ans est nettement inférieur à la moyenne : 1,8% vs 4,6%. Si l’on considère à nouveau les données des méta-analyses et des grands centres pour les prothèses partielles du genou, on constate également une différence statistiquement significative dans le taux de révision par technologie robotique [27,28].
Courbe d’apprentissage et coûts
Comme nous venons de l’évoquer, il est tout à fait envisageable que la courbe d’apprentissage de l’opérateur ait une influence sur les paramètres discutés. Actuellement, la littérature évalue surtout la courbe d’apprentissage par rapport au temps d’opération. On constate ici qu’un travail efficace avec le robot s’apprend rapidement et qu’après quelques cas seulement (7 à 20 selon les auteurs), on obtient un temps d’opération reproductible et à peine plus long [26,29]. Certains travaux peuvent même démontrer qu’une réduction supplémentaire du temps opératoire est possible au fil du temps, jusqu’à ce qu’il soit neutre par rapport au flux de travail pré-robotique après environ 100 cas. Cependant, cela nécessite un grand nombre de cas et un pourcentage élevé d’adaptation de la technologie.
Il ne semble pas y avoir de courbe d’apprentissage significative en ce qui concerne la précision de l’opération – c’est-à-dire la réalisation précise des coupes de scie – [30]. Nous avons nous-mêmes pu démontrer dans une étude que même un chirurgien encore peu expérimenté peut réaliser une grande précision d’implantation grâce à la technique robotique [31]. Cependant, le taux de complications chez ces opérateurs inexpérimentés était tout de même plus élevé que les données présentées pour les centres spécialisés robotisés.
Cela m’amène à un point de discussion essentiel de la courbe d’apprentissage, sous-représenté dans la littérature : la bonne prise de décision peropératoire. L’assistance robotique aide clairement le chirurgien à améliorer l’exécution d’un plan chirurgical, mais pas à créer et à affiner ce plan (du moins dans l’état actuel de la technique). Il fournit de nombreuses données et informations supplémentaires sur l’articulation et les paramètres dynamiques, qui doivent être enregistrées et interprétées par le chirurgien. Des erreurs peuvent également survenir et la prothèse peut ne pas être positionnée de manière optimale dès la planification. A cet égard, il est nécessaire d’avoir une grande expérience des systèmes et d’apprendre en permanence en fonction des paramètres disponibles pour améliorer et développer les algorithmes de décision. Cet état de fait constitue un certain obstacle à l’adaptation de la nouvelle technologie pour de nombreux opérateurs. Une spécialisation et un nombre de cas élevés avec la robotique semblent donc indispensables malgré l’assistance technique active.
Un deuxième facteur dans ce contexte concerne les coûts supplémentaires des technologies qui ne sont pas reflétés dans le système de rémunération actuel et qui rendent difficile le déploiement généralisé de la robotique. Selon une étude personnelle, les coûts supplémentaires s’élèvent à environ 1600-2500 CHF par intervention, en fonction de la technologie utilisée (sans image ou assistée par scanner) [32]. Il existe une dépendance partielle au nombre de cas et à l’efficacité des processus de travail du chirurgien et du service de chirurgie. La planification et le réglage peropératoires purs semblent ici prendre plus de temps qu’une possibilité de planification préopératoire.
Résultat pour les patients
Enfin, l’un des facteurs décisifs pour évaluer la valeur ajoutée de la robotique dans les interventions articulaires reste l’amélioration de l’issue et de la satisfaction des patients. Ce n’est que de cette manière que les coûts supplémentaires peuvent finalement être justifiés, même si l’effet de la réduction des coûts par la réduction des opérations de révision est actuellement plutôt faible.
Il existe déjà quelques données solides et de qualité sur les prothèses partielles du genou. Canetti et ses co-auteurs décrivent une récupération plus rapide de la capacité sportive après une prothèse partielle assistée par robot [33]. Le groupe de travail de Marc Blyth a pu montrer dans une étude prospective, randomisée et en double aveugle que les prothèses de genou robotisées ont montré une rééducation plus rapide en moyenne et moins de douleurs postopératoires que le groupe de comparaison opéré de manière conventionnelle [34]. Cependant, un an après l’opération, aucune différence significative n’était plus détectable. Cet effet a été décrit dans d’autres études. En termes d’interprétation, la réduction de la douleur postopératoire est probablement due à la technique chirurgicale plus douce pour les tissus mous, qui s’applique surtout aux fraises robotisées (MAKO, NAVIO).
En ce qui concerne les prothèses totales de genou, les données sont également tout à fait positives. Une méta-analyse publiée récemment montre un bénéfice significatif pour la fonction du genou et le résultat rapporté par le patient en ce qui concerne la prothèse totale de genou assistée par robot – Evidence level : good [26]. Par analogie avec les expériences décrites avec les ISP, les études qui se distinguent le plus sont celles qui utilisent la possibilité de planification virtuelle en trois dimensions de telle sorte que la prothèse est implantée de manière personnalisée pour le patient. Plusieurs auteurs précisent que le résultat est significativement meilleur lorsque l’anatomie pré-arthrosique peut être reconstruite avec la prothèse [35-37]. Si l’on suit les mêmes concepts orientés mécaniquement que ceux issus de la technique manuelle, le résultat pour le patient n’est pas amélioré.
Un autre aspect intéressant pour l’amélioration du résultat des patients est l’utilisation plus fréquente de solutions prothétiques partielles au lieu d’une prothèse totale grâce à la robotique. Ou la combinaison de deux prothèses partielles avec conservation des ligaments croisés au lieu d’une prothèse totale avec résection des ligaments croisés (Fig. 3). Comme nous l’avons vu, l’un des principaux contre-arguments de la prothèse partielle – l’augmentation du taux de révision – semble bien pris en compte par l’assistance robotique. Étant donné que du point de vue du résultat pour le patient, la prothèse partielle est supérieure à la prothèse totale lorsqu’elle est correctement indiquée, l’augmentation de la proportion de prothèses partielles constitue déjà une amélioration du résultat pour le patient. Ainsi, nous réalisons aujourd’hui environ 45% de nos implantations de prothèses de genou sous forme de prothèses partielles, contrairement à la moyenne suisse qui est actuellement d’environ 17% [2].
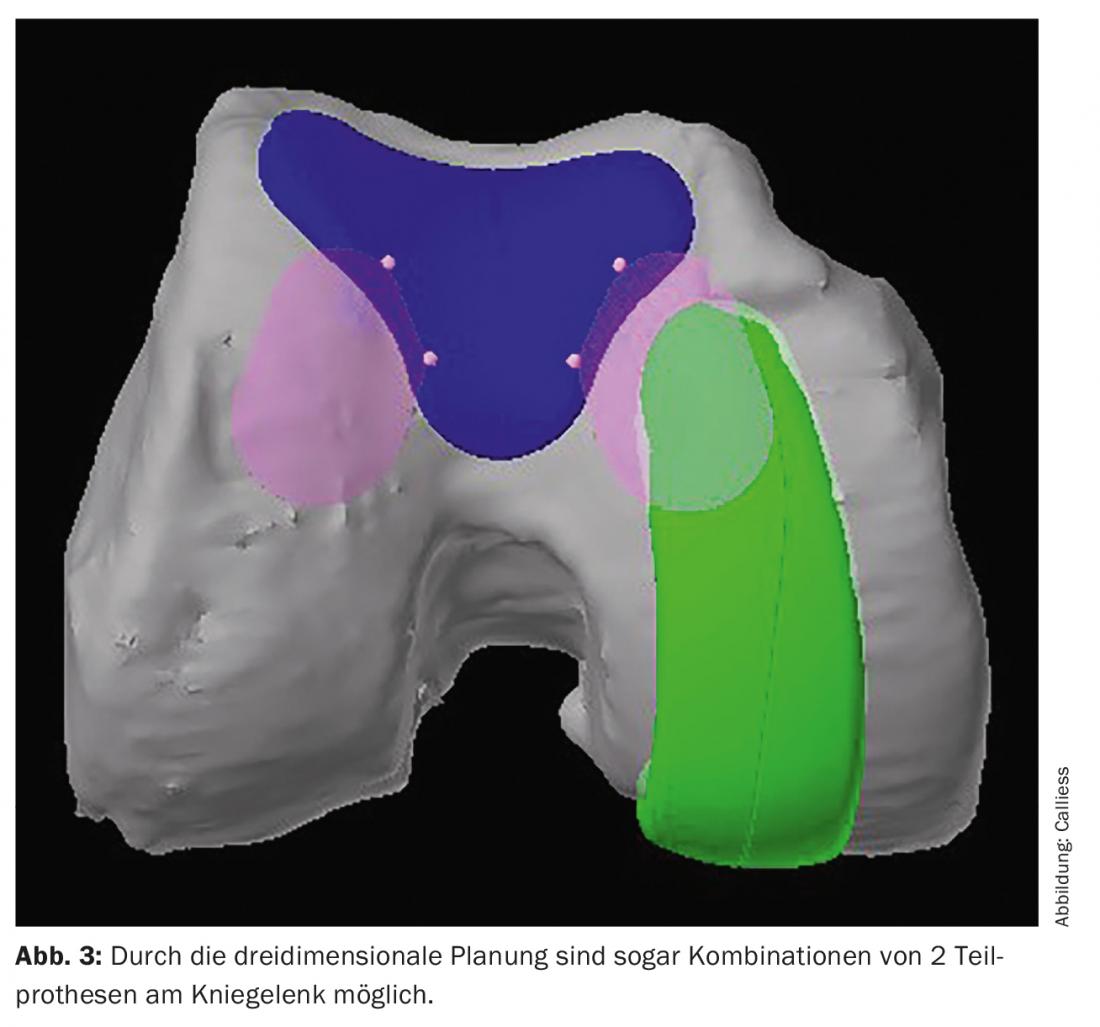
Valeur ajoutée ou marketing ?
Si nous revenons donc maintenant brièvement sur la question initiale, formulée de manière quelque peu publicitaire, on peut résumer que dans le domaine des prothèses partielles de genou, une réelle valeur ajoutée a été démontrée grâce à l’assistance robotique. Certes, le résultat pour le patient d’une prothèse partielle assistée par robot n’est pas nécessairement meilleur à moyen terme qu’une prothèse opérée de manière conventionnelle, mais la rééducation est plus courte et le risque de révision nettement réduit. Si, grâce à l’utilisation de robots, davantage de prothèses partielles sont implantées au lieu de prothèses totales, le système de santé en profite également d’un point de vue économique global : les prothèses partielles présentent comparativement moins de complications, une meilleure qualité de vie et des coûts de traitement globalement moins élevés. Les surcoûts liés à l’utilisation de robots sont compensés par ces effets.
Pour les prothèses totales de genou, la valeur ajoutée scientifiquement confirmée en termes de rééducation et de risque de révision est encore moins clairement établie. La robotique présente toutefois une valeur ajoutée en permettant de mieux prendre en compte l’anatomie naturelle du patient et d’individualiser le traitement en fonction de paramètres décisionnels objectifs. Il est prouvé que cela a le potentiel d’améliorer la qualité des soins et le résultat. Cependant, si les mêmes principes opératoires de la prothèse de genou conventionnelle sont appliqués, la valeur ajoutée est faible.
Messages Take-Home
- Actuellement, en Suisse, seulement 3% environ des prothèses de genou sont assistées par un robot.
- L’assistance robotique assistée par imagerie entraîne une réduction significative du taux de révision des hémiprothèses de genou (1,8% vs 4,6% à 2 ans).
- Pour les prothèses totales du genou, il est possible d’individualiser la fourniture/l’orientation de la prothèse avec une grande précision. Cela améliore le résultat des patients.
- Inconvénients actuels : coûts d’exploitation élevés et courbe d’apprentissage pour l’opérateur individuel.
Littérature :
- Rodriguez-Merchan EC : Patient Satisfaction Following Primary Total Knee Arthroplasty : Contributing Factors. Arch Bone Jt Surg 2021 ; 9 (4) : 379-386 ; doi : 10.22038/abjs.2020.46395.2274.
- Rapport annuel du Registre national conjoint suisse, Hanche et Genou 2012-2021. https://swiss-medtech.ch/news/siris-report-2021
- Beckmann J, Meier MK, Benignus C, et al. : Arthroplastie du genou contemporaine : un pour tous ou le temps de la diversité ? Arch Orthop Trauma Surg 2021 ; 141 (12) : 2185-2194 ; doi : 10.1007/s00402-021-04042-4.
- Riviere C, Lazic S, Boughton O, et al : Concepts actuels pour l’alignement des implants de genou : patient-specific or systematic ? EFORT Open Rev 2018 ; 3 (1) : 1-6 ; doi : 10.1302/2058-5241.3.170021.
- Riviere C, Iranpour F, Auvinet E, et al : Alignment options for total knee arthroplasty : A systematic review. Orthop Traumatol Surg Res 2017 ; 103 (7) : 1047-1056 ; doi : 10.1016/j.otsr.2017.07.010.
- Ettinger M, Tucking LR, Savov P : [Kinematic alignment in total knee arthroplasty with image-based and image-independent robotic support]. Orthopédie 2020 ; 49(7) : 604-610 ; doi : 10.1007/s00132-020-03924-6.
- Urish KL, Conditt M, Roche M, Rubash HE : Robotic Total Knee Arthroplasty : Surgical Assistant for a Customized Normal Kinematic Knee. Orthopedics 2016 ; 39(5) : e822-827 ; doi : 10.3928/01477447-20160623-13.
- Cheng T, Zhao S, Peng X, Zhang X : La chirurgie assistée par ordinateur améliore-t-elle l’alignement postopératoire du membre et le positionnement de l’implant après une arthroplastie totale du genou ? Une méta-analyse des essais contrôlés randomisés ? Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA 2012 ; 20(7) : 1307-1322 ; doi : 10.1007/s00167-011-1588-8.
- Fu Y, Wang M, Liu Y, Fu Q : Alignment outcomes in navigated total knee arthroplasty : a meta-analysis. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA 2012 ; 20 (6) : 1075-1082 ; doi : 10.1007/s00167-011-1695–1696.
- Baier C, Wolfsteiner J, Otto F, et al : Clinical, radiological and survivorship results after ten years comparing navigated and conventional total knee arthroplasty : a matched-pair analysis. International orthopaedics 2017 ; 41(10) : 2037-2044 ; doi : 10.1007/s00264-017-3509-z.
- Australian Orthopaedic Association National Joint Replacement Registry Rapport annuel 2021. https://aoanjrr.sahmri.com/annual-reports-2021.
- Lee DY, Park YJ, Hwang SC, et al : Aucune différence dans les résultats à moyen et long terme de la navigation assistée par ordinateur versus l’arthroplastie totale du genou conventionnelle. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA 2020 ; 28(10) : 3183-3192 ; doi : 10.1007/s00167-019-05808-5.
- Calliess T, Ettinger M, Stukenborg-Colsmann C, Windhagen H : [Custom-fit kinematic alignment in total knee arthroplasty using PSI. L’histoire de la technologie ShapeMatch]. L’Orthopade 2016 ; 45 (4) : 314-321 ; doi : 10.1007/s00132-016-3240-2.
- Thienpont E, Schwab PE, Fennema P : Efficacité des instruments spécifiques aux patients dans l’arthroplastie totale du genou : une revue systématique et une méta-analyse. The Journal of bone and joint surgery American 2017 ; 99 (6) : 521-530 ; doi : 10.2106/JBJS.16.00496.
- Woon JTK, Zeng ISL, Calliess T, et al : Outcome of kinematic alignment using patient-specific instrumentation versus mechanical alignment in TKA : a meta-analysis and subgroup analysis of randomised trials. Arch Orthop Trauma Surg 2018 ; 138(9) : 1293-1303 ; doi : 10.1007/s00402-018-2988-8.
- Calliess T, Bauer K, Stukenborg-Colsman C, et al : PSI kinematic versus non-PSI mechanical alignment in total knee arthroplasty : a prospective, randomized study. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA 2017 ; 25(6) : 1743-1748 ; doi : 10.1007/s00167-016-4136-8.
- Fucentese SF, Koch PP : A novel augmented reality-based surgical guidance system for total knee arthroplasty. Arch Orthop Trauma Surg 2021 ; 141(12) : 2227-2233 ; doi : 10.1007/s00402-021-04204-4.
- Roche M : Le système robotique d’arthroplastie du genou MAKO. Arch Orthop Trauma Surg 2021 ; 141(12) : 2043-2047 ; doi : 10.1007/s00402-021-04208-0.
- Sicat CS, Chow JC, Kaper B, et al : Component placement accuracy in two generations of handheld robotics-assisted knee arthroplasty. Arch Orthop Trauma Surg 2021 ; 141(12) : 2059-2067 ; doi : 10.1007/s00402-021-04040-6.
- Shatrov J, Murphy GT, Duong J, Fritsch B : Arthroplastie totale du genou assistée par robot avec la plateforme OMNIBot : examen des principes d’utilisation et des résultats. Arch Orthop Trauma Surg 2021 ; 141(12) : 2087-2096 ; doi : 10.1007/s00402-021-04173-8.
- Batailler C, Hannouche D, Benazzo F, Parratte S : Concepts et techniques d’une nouvelle technique robotiquement assistée pour l’arthroplastie totale du genou : le système de genou ROSA. Arch Orthop Trauma Surg 2021 ; 141(12) : 2049-2058 ; doi : 10.1007/s00402-021-04048-y.
- Parratte S, Price AJ, Jeys LM, et al : Accuracy of a New Robotically Assisted Technique for Total Knee Arthroplasty : A Cadaveric Study. J Arthroplasty 2019 ; 34(11) : 2799-2803 ; doi : 10.1016/j.arth.2019.06.040.
- Batailler C, Fernandez A, Swan J, et al : MAKO CT-based robotic arm-assisted system is a reliable procedure for total knee arthroplastie : a systematic review. Knee Surg Sports Traumatol Arthrosc 2021 ; 29(11) : 3585-3598 ; doi : 10.1007/s00167-020-06283-z.
- Batailler C, Bordes M, Lording T, et al : Amélioration de la mise en place avec un système robotisé basé sur l’image par rapport aux techniques sans image et conventionnelles dans l’arthroplastie du genou unicompartimental médial. Bone Joint J 2021 ; 103-B(4) : 610-618 ; doi : 10.1302/0301-620X.103B4.BJJ-2020-1453.R1.
- Chin BZ, Tan SSH, Chua KCX, et al : Robot-Assisted versus Conventional Total and Unicompartmental Knee Arthroplasty : A Meta-analysis of Radiological and Functional Outcomes. J Knee Surg 2021 ; 34(10) : 1064-1075 ; doi : 10.1055/s-0040-1701440.
- Zhang J, Ndou WS, Ng N, et al : L’arthroplastie totale du genou assistée par bras robotisé est associée à une amélioration de la précision et des résultats rapportés par les patients : une revue systématique et une méta-analyse. Knee Surg Sports Traumatol Arthrosc 2021 ; doi : 10.1007/s00167-021-06464-4.
- Batailler C, White N, Ranaldi FM, et al : Improved implant position and lower revision rate with robotic-assisted unicompartmental knee arthroplasty. Knee Surg Sports Traumatol Arthrosc 2019 ; 27(4) : 1232-1240 ; doi : 10.1007/s00167-018-5081-5.
- Sun Y, Liu W, Hou J, et al : L’arthroplastie unicompartimentale du genou assistée par robot a-t-elle des taux de complication et de révision plus faibles que la procédure conventionnelle ? A systematic review and meta-analysis. BMJ Open 2021 ; 11(8) : e044778 ; doi : 10.1136/bmjopen-2020-044778.
- Chen Z, Bhowmik-Stoker M, Palmer M, et al : Time-Based Learning Curve for Robotic-Assisted Total Knee Arthroplasty : A Multicenter Study. J Knee Surg 2022 ; doi : 10.1055/s-0042-1744193.
- Vermue H, Luyckx T, Winnock de Grave P, et al : L’arthroplastie totale du genou assistée par robot est associée à une courbe d’apprentissage pour le temps chirurgical mais pas pour l’alignement des composants, l’alignement du membre et l’équilibrage des espaces. Knee Surg Sports Traumatol Arthrosc 2022 ; 30(2) : 593-602 ; doi : 10.1007/s00167-020-06341-6.
- Savov P, Tuecking LR, Windhagen H et al : Robotics improves alignment accuracy and reduces early revision rates for UKA in the hands of low-volume UKA surgeons. Arch Orthop Trauma Surg 2021 ; 141(12) : 2139-2146 ; doi : 10.1007/s00402-021-04114-5.
- Christen B, Tanner L, Ettinger M, et al : Comparative Cost Analysis of Four Different Computer-Assisted Technologies to Implant a Total Knee Arthroplasty over Conventional Instrumentation. J Pers Med 2022 ; 12(2) ; doi : 10.3390/jpm12020184.
- Canetti R, Batailler C, Bankhead C, et al : Retour plus rapide au sport après une arthroplastie unicompartimentale latérale robotisée du genou : une étude comparative. Arch Orthop Trauma Surg 2018 ; 138 (12) : 1765-1771 ; doi : 10.1007/s00402-018-3042-6.
- Gilmour A, MacLean AD, Rowe PJ, et al. : Arthroplastie du genou unicompartimentale assistée par bras robotisé vs conventionnelle. Les résultats cliniques sur 2 ans d’un essai contrôlé randomisé. J Arthroplasty 2018 ; 33 (7S) : S109-S115 ; doi : 10.1016/j.arth.2018.02.050.
- Huber K, Christen B, Calliess S, Calliess T : True Kinematic Alignment Is Applicable in 44% of Patients Applying Restrictive Indication Criteria-A Retrospective Analysis of 111 TKA Using Robotic Assistance. J Pers Med 2021 ; 11 (7) ; doi : 10.3390/jpm11070662.
- Winnock de Grave P, Luyckx T, Claeys K, et al : Higher satisfaction after total knee arthroplasty using restricted inverse kinematic alignment compared to adjusted mechanical alignment. Knee Surg Sports Traumatol Arthrosc 2022 ; 30 (2) : 488-499 ; doi : 10.1007/s00167-020-06165-4.
- Elbuluk AM, Jerabek SA, Suhardi VJ, et al : Head-to-Head Comparison of Kinematic Alignment Versus Mechanical Alignment for Total Knee Arthroplasty. J Arthroplasty 2022 ; doi : 10.1016/j.arth.2022.01.052.
PRATIQUE DU MÉDECIN DE FAMILLE 2022 ; 18(4) : 6-13











