Per proteggere il cuore e i reni, si raccomanda sempre più spesso di associare inizialmente la metformina con un inibitore SGLT-2 o un agonista del recettore GLP-1. Al contrario, le sulfoniluree e gli inibitori della DPP-4 sono diventati meno importanti. Tuttavia, non tutti i pazienti in Svizzera che potrebbero beneficiare dei vantaggi dei nuovi gruppi di farmaci li ricevono effettivamente. A questo proposito, gli esperti ritengono che sia necessario recuperare il ritardo – e per buone ragioni.
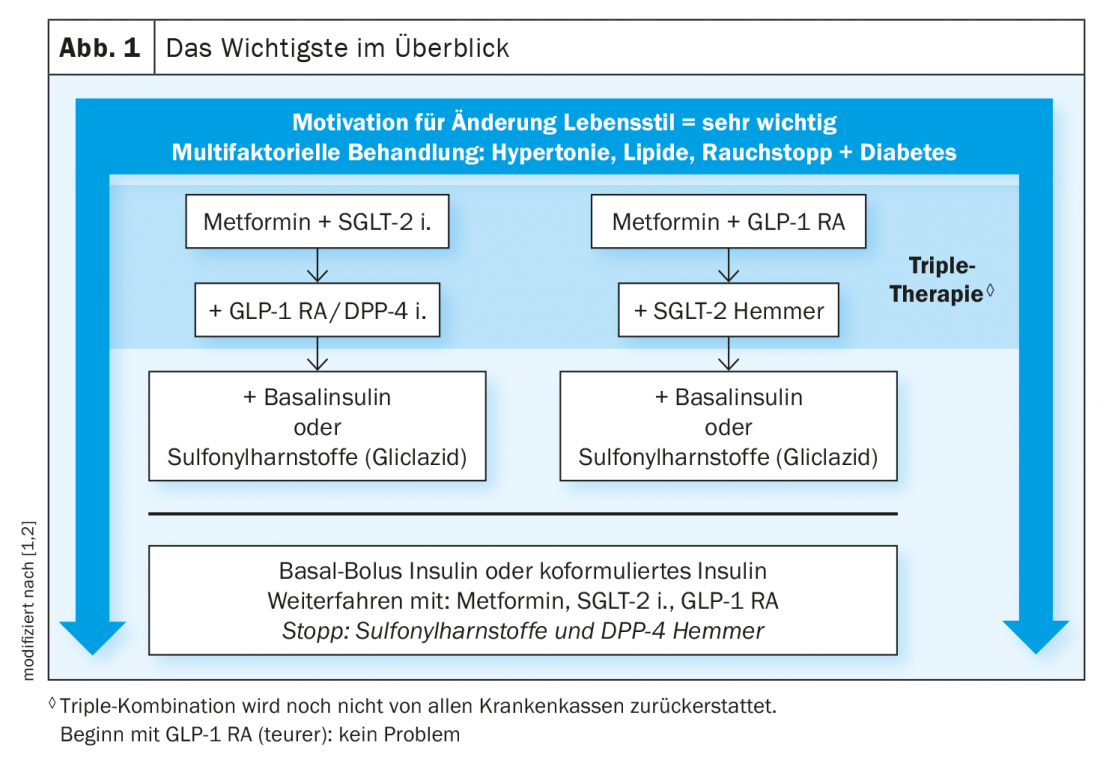
Le attuali raccomandazioni della Società Svizzera di Endocrinologia e Diabetologia (SGED) per il trattamento del diabete mellito di tipo 2 forniscono una buona base al medico di base per scegliere la migliore strategia terapeutica possibile insieme al paziente, spiega il Prof. Roger Lehmann, MD, Capo del Dipartimento di Endocrinologia, Diabetologia e Nutrizione Clinica dell’Ospedale Universitario di Zurigo. [1,2]. Nel contesto della moderna terapia del diabete, il controllo glicemico è un obiettivo terapeutico importante, ma si punta a una riduzione del rischio multifattoriale oltre a questo (riquadro, Fig. 1). I criteri più importanti per la decisione terapeutica possono essere chiariti sulla base delle seguenti quattro domande:
- Il paziente ha bisogno di insulina? Questo vale per circa il 25% dei diabetici di tipo 2. In questi casi, si può iniziare con l’insulina basale o con l’insulina coformulata.
- L’eGFR è inferiore a 60 ml/min? Questo vale anche per circa un quarto dei pazienti. In questo caso, la raccomandazione è di prescrivere un SGLT-2-i o un GLP-1-RA.
- Il paziente ha una malattia cardiovascolare? Questo è stato il caso per un quarto o un terzo. In questi casi si dovrebbero utilizzare anche SGLT-2-i o GLP-1-RA.
- È presente un’insufficienza cardiaca? Questo è soddisfatto da circa il 10-25% dei diabetici di tipo 2. In questo caso, per tutte le forme di insufficienza cardiaca, dovrebbe essere prescritto l’SGLT-2-i.
Sebbene la terapia di prima linea sia ancora la metformina, a condizione che la velocità di filtrazione glomerulare (eGFR) sia superiore a 30 ml/min, in molti casi è utile la combinazione con un SGLT-2-i e/o un GLP-1 RA. Se non è efficace, dovrebbe essere prescritta una tripla combinazione di metformina più SGLT-2-i più GLP-1-RA, consiglia il relatore. Se neanche questo ha successo, è indicata l’insulina.
Si raccomanda la combinazione precoce con SGLT-2-i e/o GLP-1-RA
Sia l’SGLT-2-i che il GLP-1-RA – a differenza della metformina – hanno dimostrato negli studi sui grandi endpoint cardiovascolari di avere un beneficio aggiuntivo in termini di MACE a 3 punti e di prevenzione dell’insufficienza cardiaca, oltre a un effetto positivo sul mantenimento dell’eGFR. Il Prof. Lehmann sostiene che soprattutto i diabetici di tipo 2 che hanno una malattia renale cronica dovrebbero tutti ricevere un SGLT-2-i o un GLP-1-RA – ma attualmente solo circa la metà dei pazienti con questa indicazione viene prescritta. La raccomandazione ufficiale che la terapia con SGLT-i può essere mantenuta fino a quando non è necessaria la dialisi è stata fatta finora solo per canagliflozin, ma in base ai dati attuali questo dovrebbe valere anche per empagliflozin, dapagliflozin e ertugliflozin. “Ci vorrà del tempo prima che arrivino le raccomandazioni ufficiali”, spiega il relatore [1].
Per quanto riguarda il rischio cardiovascolare, è importante considerare non solo un periodo di dieci anni, ma l’intero arco della vita. Il corrispondente rischio cumulativo di un’HbA1c mal controllata per molti anni è considerevole.

Tenere conto delle caratteristiche individuali del paziente
La terapia multifattoriale del diabete comprende anche il trattamento di altri importanti fattori di rischio, in particolare l’ipertensione, il fumo e la dislipidemia. Nei diabetici di tipo 2 di età superiore a 50 anni, una riduzione delle LDL di 1 mmol, una riduzione del rischio cardiovascolare del 50-55%, ha spiegato il relatore. Nei pazienti obesi e in genere quando si desidera una perdita di peso, nonché nei pazienti più giovani con una lunga aspettativa di vita, i GLP-1-RA sono più adatti come combinazione iniziale con la metformina. Numerosi studi dimostrano che i GLP-1-RA riducono l’infiammazione caratteristica del diabete di tipo 2, sia cardiaca che vascolare [3]. “Sicuramente sono da preferire agli inibitori della DPP-4”, aggiunge il relatore. Il principale meccanismo d’azione del GLP-1-RA è quello di aumentare l’insulina, diminuire il glucagone e ridurre l’appetito. Secondo i dati attuali, gli SGLT-2-i hanno un piccolo vantaggio rispetto ai GLP-1-RA nella riduzione dell’eGFR [1]. (Tab. 1). Altre caratteristiche del paziente che sono più indicative di SGLT-2-i sono: Sospetto di insufficienza cardiaca ed età avanzata. Nei pazienti che non possono tollerare il GLP-1-RA, si può utilizzare l’SGLT-2-i se l’IMC è inferiore a 28. Il Prof. Lehmann descrive i meccanismi d’azione dell’SGLT-2-i come segue: “Il glucosio viene filtrato nel rene e il 90% del riassorbimento avviene attraverso l’SGLT-2 – se si inibisce questo, una parte sostanziale del glucosio viene escreta nelle urine” [1]. Più bassa è la funzione renale, meno zucchero viene escreto e minore è la riduzione dell’HbA1c. “Ma l’effetto nefroprotettivo rimane”, sottolinea il relatore [1]. Il principale effetto collaterale di SGLT-2-i è rappresentato dalle infezioni micotiche genitali, in quanto l’escrezione di glucosio nelle urine offre condizioni di crescita ottimali per la Candida.

Cautela con le sulfoniluree e gli inibitori della DPP-4
Le sulfoniluree, che in passato erano utilizzate anche in Svizzera, hanno perso la loro importanza in questo Paese. Ciò è dovuto principalmente all’aumento di peso evidenziato negli studi e all’aumento del rischio di ipoglicemia, spiega il Prof. Lehmann. Tuttavia, i sottotipi di diabete MODY 1, MODY 3 e il diabete neonatale rispondono molto bene alle sulfoniluree e questa opzione terapeutica potrebbe quindi essere presa in considerazione per i pazienti interessati, ha precisato il relatore. È importante notare, tuttavia, che le sulfoniluree non devono mai essere somministrate in combinazione con l’insulina, poiché ciò comporta un rischio di ipoglicemia 40 volte maggiore. Anche gli inibitori della DPP-4 hanno perso importanza. Ciò è dovuto principalmente alla mancanza di ulteriori benefici cardiovascolari negli studi con endpoint corrispondenti (CARMELINA, TECOS, SAVOR-TIMI) [1,5–7]. Ci sono diverse spiegazioni per il fatto che gli inibitori della DPP-4 sono comunque utilizzati frequentemente: da un lato, questi farmaci abbassano in modo affidabile l’HbA1c, dall’altro, possono essere prescritti senza complicazioni e non provocano ipoglicemia o aumento di peso. Tuttavia, poiché gli inibitori della DPP-4 non hanno mostrato effetti sugli eventi cardiovascolari, oggi sono considerati solo una seconda scelta dopo la metformina, spiega il relatore. Perché: “Tutti i pazienti con diabete di tipo 2 hanno un rischio elevato o molto elevato”, afferma il Prof. Lehmann.
Cos’altro è importante considerare? Secondo le “Regole per i giorni di malattia” dello SGED, l’assunzione di metformina e SGLT-2-i deve essere temporaneamente sospesa in presenza dei seguenti sintomi: vomito, diarrea, ricovero in ospedale, intervento chirurgico (anche ad esempio prima della colonscopia). Ciò è dovuto al rischio di chetoacidosi con SGLT-2-i e di acidosi lattica con la metformina, secondo il relatore [1,4].
Congresso: Aggiornamento della medicina interna generale FomF
Letteratura:
- “Diabete di tipo 2 – Una panoramica”, Prof. Roger Lehmann, MD, Forum per la Formazione Medica Continua, Aggiornamento, 19.05.2022
- Lehmann R, et al.: Raccomandazioni della Società Svizzera di Endocrinologia e Diabetologia (SGED/SSED) per il trattamento del diabete mellito di tipo 2, 2020; www.sgedssed.ch/diabetologie/sged-empfehlungen-diabetologie, (ultimo accesso 30.06.2022).
- Drucker DJ: La biologia cardiovascolare del Peptide-1 glucagone-simile. Cell Metab 2016; 12; 24: 15-30.
- SGED: Regole sui giorni di malattia, www.sgedssed.ch/diabetologie/sick-day-rules-card, (ultimo accesso 30.06.2022).
- Rosenstock J, et al; Investigatori CARMELINA. Effetto di Linagliptin vs Placebo sugli eventi cardiovascolari maggiori negli adulti con diabete di tipo 2 e alto rischio cardiovascolare e renale: lo studio clinico randomizzato CARMELINA. JAMA 2019; 321(1): 69-79.
- Green JB, et al; Gruppo di studio TECOS. Effetto di Sitagliptin sugli esiti cardiovascolari nel diabete di tipo 2. N Engl J Med 2015; 373(3): 232-242.
- Scirica BM, et al; Comitato direttivo e sperimentatori SAVOR-TIMI 53. Saxagliptin e gli esiti cardiovascolari nei pazienti con diabete mellito di tipo 2. N Engl J Med 2013; 369(14): 1317-1326.
- Schneider L, Lehmann R: Supporto decisionale per la terapia personalizzata nel diabete mellito di tipo 2. “Guida svizzera al diabete”. Swiss Med Forum 2021; 21(1516): 251-256.
PRATICA GP 2022; 17(7): 20-21