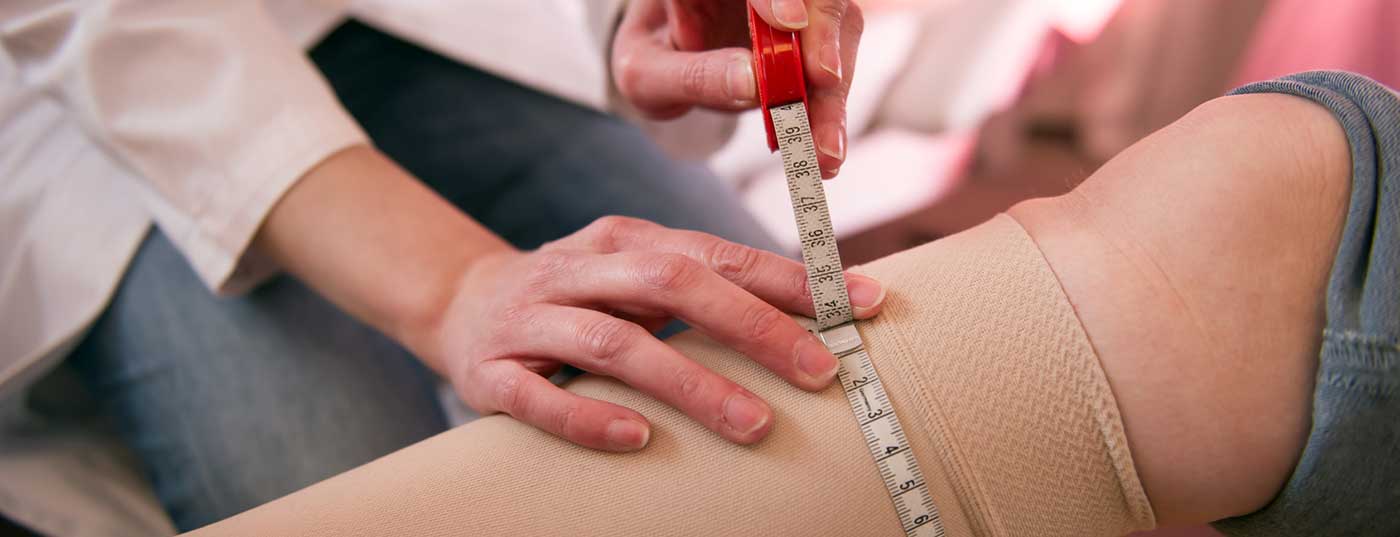
In Europa, l’insufficienza venosa cronica è una delle cause più comuni di ferite croniche. Oltre alle procedure chirurgiche e invasive, la terapia compressiva è un pilastro importante nel trattamento. Tra le altre cose, la giusta classe di compressione e le proprietà del materiale adatto sono decisive per il successo della terapia, per cui è necessario prendere in considerazione le circostanze individuali. Questa è la conclusione della linea guida s2k preparata sotto gli auspici della Società tedesca di flebologia.
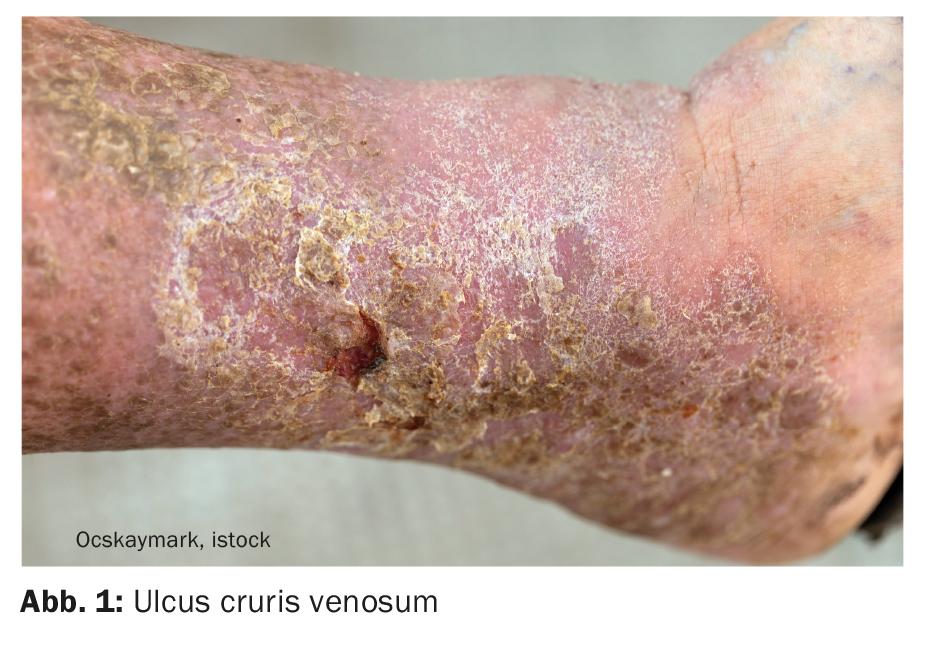
L’ulcera venosa della gamba (Fig. 1), chiamata anche gamba aperta, è una ferita cronica causata da una malattia venosa. Se eseguita in modo adeguato, la terapia compressiva provoca un aumento del ritorno venoso, una riduzione dell’edema e una rimozione dei metaboliti attraverso la costrizione dei vasi venosi indotta dalla pressione. Riducendo il sovraccarico di pressione e volume nel sistema venoso, il dolore viene alleviato [1,2]. La pelle inizialmente secca, squamosa, indurita e scolorita di colore giallo-marrone diventa di nuovo più morbida ed elastica. Inoltre, la terapia compressiva crea un supporto stabile per i muscoli della gamba, in modo da intensificare il lavoro della caviglia e della pompa muscolare della parete in particolare. La terapia compressiva può quindi ottenere inizialmente una decongestione periferica e, nel prosieguo, la guarigione delle ulcerazioni.
Riduzione del disagio e miglioramento della qualità di vita.
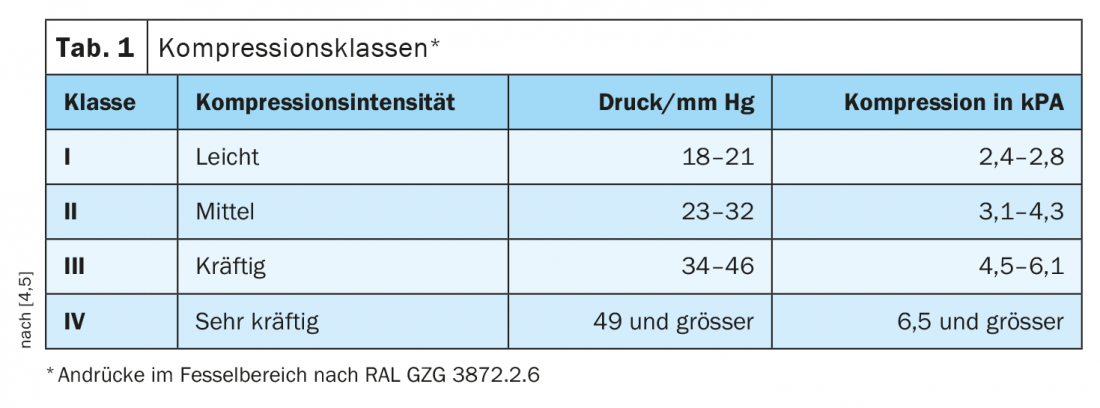
Con un trattamento compressivo continuo con bende elastiche o con calze compressive, il tasso di guarigione per le ferite di medie dimensioni con un diametro di 1-5 cm è del 50-70% dopo tre mesi e dell’80-85% dopo sei mesi [3]. La linea guida S2k sulla terapia medica compressiva, pubblicata nel 2019 sotto gli auspici della Società tedesca di flebologia e valida fino al 2023, riassume le attuali raccomandazioni basate sull’evidenza [4]. Vengono utilizzate calze compressive medicali (MKS), bendaggi compressivi flebologici (PKV) e sistemi compressivi adattativi medicali (MAK) [4]. La linea guida pone grande enfasi sul miglioramento della qualità di vita dei pazienti che ricevono la compressione. Solo un dispositivo di compressione accuratamente selezionato e adattato individualmente può sviluppare l’effetto completo e contribuire a migliorare il benessere del paziente; questo vale anche per la selezione della classe di compressione (box) .

Fase di decongestione vs. fase di mantenimento: cosa bisogna considerare?
Durante la fase di decongestione, occorre fornire una forte compressione per ridurre l’edema e favorire la guarigione dell’ulcera [5]. Il bendaggio compressivo flebologico (box) deve essere applicato con una pressione elevata. Soprattutto per i pazienti affetti da ulcera venosa, la linea guida enfatizza i sistemi multicomponente nella fase di decongestione. A differenza dei bendaggi a breve durata, i sistemi multicomponente sono in grado di mantenere la pressione di contatto relativamente costante per molte ore o giorni. I nuovi sistemi di compressione disponibili da qualche anno riducono al minimo i problemi di applicazione per il paziente o l’operatore sanitario, il che aumenta l’aderenza. Grazie all’applicazione più semplice, questi sistemi sono più rapidi e meno soggetti a errori rispetto al complesso bendaggio compressivo [5].

Dopo la fase iniziale di decongestione, si raccomanda di passare dai bendaggi compressivi flebologici alle calze compressive a doppio strato per ulcere, nei casi appropriati. Il consiglio di utilizzare calze compressive a due strati per i pazienti con ulcere venose alle gambe è giustificato dalla migliore praticabilità e dalla maggiore rigidità. La maggiore rigidità porta a una guarigione più rapida e migliore.
Materiali a maglia piatta o a maglia circolare?
Secondo la linea guida, il criterio per prescrivere i tessuti a maglia piatta come alternativa ai tessuti a maglia circolare non si basa principalmente su una diagnosi specifica, ma sui risultati specifici del paziente. La differenza decisiva tra il tessuto a maglia piatta e il tessuto a maglia circolare risiede nei seguenti tre punti: maggiore rigidità (rapporto più alto tra pressione di lavoro e pressione di riposo, particolarmente importante in caso di edema resistente alla terapia), maggiore rigidità di flessione (più difficile per il tessuto a maglia piatta scivolare nelle pieghe, quindi meno punti di corda), i punti del tessuto a maglia piatta possono essere aumentati o diminuiti individualmente (quindi è possibile adattarsi a circonferenze insolite di gambe, braccia o corpo). [4,5]. Ad esempio, la linea guida raccomanda di prescrivere una qualità a maglia piatta per cambiamenti circonferenziali relativamente grandi in un arto o per arti di forma conica, nonché per pieghe tissutali approfondite, poiché il materiale a maglia rotonda non è adatto per adattarsi a determinate condizioni anatomiche [4].
Evitare le incompatibilità indotte meccanicamente
Più spesso delle reazioni allergiche, ci sono intolleranze indotte meccanicamente ai materiali di compressione. Non è stato dimostrato che una particolare tecnica di bendaggio, ad esempio secondo Pütter, Sigg o Fischer, sia superiore ad un’altra [5]. La linea guida sottolinea i seguenti aspetti relativi al bendaggio compressivo:
- Una benda tubolare di cotone, che viene applicata sotto il ginocchio, serve come protezione della pelle.
- Il sottotappeto può aiutare a prevenire le ulcere da pressione.
- I pressori e i cuscinetti possono migliorare ulteriormente l’efficacia.
- Le strisce di fissaggio del gesso sono adatte per fissare l’estremità del bendaggio, mentre le clip di fissaggio comportano un rischio di lesioni.
- La larghezza del bendaggio si basa sulla forma e sul diametro della rispettiva parte del corpo.
- Di solito sono necessarie almeno due bende per un trattamento compressivo adeguato.
- Il piede è sempre in posizione funzionale (estensione dorsale).
- Già all’inizio, è necessario garantire una buona pressione sugli investimenti. I tacchi troppo larghi, ad esempio sull’avampiede, possono portare alla formazione di edemi.
- Il rotolo di benda viene srotolato direttamente sulla pelle sotto una tensione permanente, in modo che il bendaggio si adatti uniformemente alla gamba.
- Stringere troppo i singoli anelli di legame disturba il gradiente di pressione. Per esempio, le costrizioni possono provocare una congestione venosa (e persino aumentare il rischio di trombosi), danni alla pressione nervosa o necrosi.
- In caso di edema pronunciato dell’avampiede o di linfedema, anche le dita dei piedi devono essere compresse per evitare l’influenza dell’edema.
Ci sono controindicazioni o rischi?
Prima della terapia compressiva, è importante determinare i rischi e le controindicazioni e regolare la terapia di conseguenza. Secondo la linea guida, si devono considerare i seguenti rischi e controindicazioni per la terapia medica compressiva [4]:
Controindicazioni:
- Arteriopatia periferica avanzata se si applica uno di questi parametri: ABPI <0,5, pressione dell’arteria della caviglia <60 mmHg, pressione dell’alluce <30 mmHg o TcPO2 <20 mmHg dorso del piede Se si utilizzano materiali anelastici, si può comunque tentare di applicare la compressione con una pressione dell’arteria della caviglia compresa tra 50 -60 mmHg, sotto stretta sorveglianza clinica.
- Insufficienza cardiaca scompensata (NYHA III + IV)
- Flebite settica
- Phlegmasia coerulea dolens
Rischi:
- Dermatosi da pianto pronunciato
- Intolleranza al materiale di compressione
- Disturbi gravi della sensibilità delle estremità
- Neuropatia periferica avanzata (ad esempio, nel diabete mellito)
- Poliartrite cronica primaria
In questi casi, la decisione sul trattamento deve essere presa soppesando i benefici e i rischi e selezionando il dispositivo di compressione più appropriato. Un bendaggio improprio (pressioni di contatto eccessive, strangolamento) provoca dolore e può causare danni ai tessuti e persino necrosi e danni da pressione ai nervi periferici, soprattutto alle prominenze ossee (attenzione: teste di perone) [7,8].
Gli effetti collaterali e i rischi della terapia compressiva possono essere evitati seguendo le regole di una corretta applicazione. Questo include l’imbottitura delle aree a rischio di pressione e la cura regolare della pelle. I seguenti sintomi devono indurre a rimuovere immediatamente l’apparecchio di compressione e a controllare i risultati clinici: Colorazione blu o bianca delle dita dei piedi, parestesia e intorpidimento, dolore crescente, mancanza di respiro e sudorazione, limitazione acuta dei movimenti.
Letteratura:
- Dissemond J, et al: Terapia compressiva delle ulcere venose delle gambe nella fase decongestionante. Med Klin Intensivmed Notfmed DOI 10.1007/s00063-016-0254-9
- Dissemond J, et al: Terapia compressiva delle ulcere alle gambe. Der Hautarzt 2016; 67: 311-325.
- Ospedale Universitario di Zurigo: La gamba aperta (Ulcus cruris venosum), www.usz.ch/app/uploads/2020/07/M_Broschuere_Ulcus-2016_A5_INTERNET_TW.pdf
- Rabe E, et al.: s2k-Leitlinie: Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK), www.awmf.org/leitlinien/detail/ll/037-005.html
- Stücker M, Rabe E : La nuova linea guida S2k: Terapia medica compressiva delle estremità con calze compressive medicali (MCS), bendaggi compressivi flebologici (PKV) e sistemi compressivi adattativi medicali (MAK). Flebologia 2019; 48: 321-324
- Mosti G, Iabichella ML, Partsch H: La terapia compressiva nelle ulcere miste aumenta la produzione venosa e la perfusione arteriosa. J Vasc Surg 2012; 55: 122-128.
- Chan CLH, et al: Ulcerazione dell’alluce con bendaggio compressivo: studio osservazionale. BMJ 2001; 323: 1099.
- Usmani N, Baxter KF, Sheehan-Daze R: Impulso parzialmente reversibile del nervo peroneo comune secondario alla compressione con bendaggio a quattro strati in un caso cronico di ulcerazione venosa. Br J Derm 2004; 150: 1224-1225.
PRATICA DERMATOLOGICA 2021; 31(6): 16-18