La somministrazione a breve termine di corticosteroidi sistemici (SCS) è un’opzione efficace e ad azione rapida per risolvere i sintomi acuti dell’asma, comprese le esacerbazioni. La somministrazione precoce di SCS per il trattamento di crisi epilettiche gravi è considerata standard; si raccomanda di somministrarla al paziente entro un’ora. In pratica, tuttavia, la SCS viene spesso prescritta per un periodo di tempo più lungo, che può tuttavia essere associato a effetti collaterali.
Le SCS hanno un effetto antinfiammatorio inibendo la produzione di mediatori pro-infiammatori e riducendo la chemiotassi delle cellule infiammatorie nei polmoni. Tuttavia, probabilmente a causa della loro efficacia, della relativa convenienza o dell’impressione che le somministrazioni brevi siano innocue, è stata segnalata una significativa sovra-prescrizione di SCS sia negli adulti che nei bambini con asma, scrivono il Prof. David Price dell’Observational and Pragmatic Research Institute, Singapore, e i suoi colleghi [1]. L’Iniziativa Globale per l’Asma (GINA) raccomanda la SCS per il trattamento a breve termine, di solito 5-7 giorni, delle esacerbazioni acute gravi.
I pazienti con asma spesso assumono SCS in aggiunta a ICS a medio o alto dosaggio e talvolta a corticosteroidi nasali, tutti noti per la loro biodisponibilità sistemica. Sono stati documentati effetti collaterali cumulativi dell’uso di ICS, quindi potrebbe esserci un rischio aggiuntivo di effetti collaterali correlati agli steroidi nei pazienti che assumono sia ICS che SCS. I ricercatori fanno riferimento a una revisione sistematica e a una meta-analisi i cui autori hanno scoperto che l’effetto di risparmio della SCS da parte degli ICS ad alto dosaggio è dovuto principalmente agli effetti sistemici. Essi ipotizzano che 1000 µg di fluticasone propionato abbiano effetti sistemici simili a 5 mg di prednisone e che 2500 µg di budesonide abbiano effetti sistemici simili a 5 mg di prednisone. È stato suggerito che le alte dosi di ICS dovrebbero essere considerate dannose quanto le basse dosi di SCS.
Il diabete di tipo 2 è un effetto collaterale comune
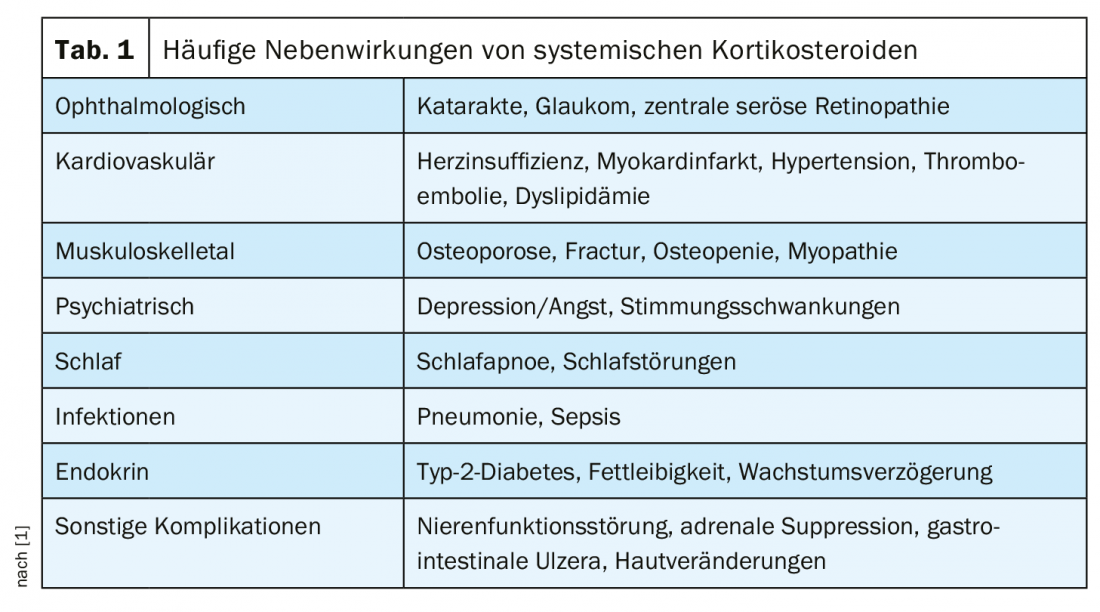
Le comorbidità gravi più comuni associate alla somministrazione a lungo termine di SCS comprendono l’osteoporosi e l’osteopenia, il diabete di tipo 2, l’obesità e le malattie cardiovascolari. Inoltre, l’uso della SCS è stato associato a sintomi psichiatrici come insonnia, ansia o comportamento aggressivo, disturbo dispeptico, ipertensione e dislipidemia (Tab. 1). La relazione dose-risposta per l’esposizione cumulativa alla SCS con la maggior parte degli eventi avversi è iniziata in uno studio recente con esposizioni cumulative da 1 g a <2,5 g e per alcuni esiti con esposizioni cumulative da 0,5 g a <1 g.

L’insorgenza del diabete di tipo 2 è uno degli eventi avversi più comuni associati alla somministrazione di SCS e vi sono prove di un effetto cumulativo dell’aumento dell’esposizione. I pazienti con asma che hanno ricevuto una dose media giornaliera di SCS ≥7,5 mg/die hanno avuto un’incidenza cumulativa a 15 anni di diabete di tipo 2 (37,5%) che era cinque volte superiore rispetto ai pazienti che hanno ricevuto <0,5 mg/die. Anche tre iniezioni di steroidi all’anno comportano un aumento del rischio di sviluppare il diabete di tipo 2 a lungo termine, scrivono gli autori. Altri studi hanno dimostrato, ad esempio, un effetto significativo della SCS a breve termine sul cambiamento di umore nei pazienti affetti da asma: Dopo soli 3-7 giorni di terapia con prednisone, i medici e i pazienti hanno riferito un aumento significativo dei sintomi di mania e di sbalzi d’umore. Allo stesso modo, 8 giorni di terapia SCS hanno causato un disturbo organico dell’umore nei pazienti con disturbi oculari; l’ipomania si è verificata in circa il 30% dei pazienti e la sindrome depressiva nel 10-12%.
Limitazione della dose cumulativa a 1 g/anno
Ci sono rischi associati sia all’uso intermittente a breve termine della SCS, sia all’uso a lungo termine. Un recente rapporto ha stimato che il 93% dei pazienti con asma grave aveva almeno una condizione correlata all’esposizione alla SCS. Questo include la morbilità e soprattutto la mortalità. L’uso regolare della SCS è associato a una maggiore mortalità per tutte le cause rispetto a chi non la usa [1].
Sebbene i benefici di brevi cicli di SCS superino i rischi nei pazienti con asma acuta, queste terapie non sono giustificate in tutti i pazienti, concludono il Prof. Price e i suoi colleghi. I miglioramenti dei sintomi dell’asma ottenuti con la SCS, anche in corsi brevi, devono essere soppesati rispetto agli effetti collaterali di questa terapia. Suggeriscono quindi che la consapevolezza degli effetti potenzialmente dannosi della SCS, indipendentemente dalla dose, dalla durata o dalla frequenza di somministrazione, deve essere ulteriormente aumentata tra gli operatori sanitari. Una dose cumulativa di 1 g all’anno potrebbe essere considerata una soglia facilmente recuperabile. Ciò equivale a quattro brevi somministrazioni di SCS alle dosi abituali utilizzate per trattare un’esacerbazione dell’asma, e gli studi avrebbero dimostrato che la prevalenza di molte comorbidità indotte dai corticosteroidi aumenta a dosi superiori a questo livello. Poiché ai pazienti con asma può essere prescritta la SCS anche per il trattamento di polipi nasali, rinosinusite o altre comorbidità, gli autori raccomandano la soglia di 1 g all’anno come dose totale che dovrebbe includere la prescrizione di SCS per ogni indicazione.
SCS sì, ma con cautela!
Nei pazienti adatti, le SCS sono un’opzione di trattamento molto efficace per le esacerbazioni acute dell’asma, ma è importante evitare un uso inappropriato, hanno concluso i ricercatori. Trovare questo equilibrio tra l’efficacia di e la sicurezza è di estrema importanza. Altrimenti, i pazienti con asma non portano con sé solo la malattia, ma anche le morbilità legate agli steroidi. I risultati degli studi esaminati suggeriscono che anche periodi di dosaggio molto brevi (3-7 giorni) di SCS sono sufficienti a produrre esiti negativi significativi nei pazienti. L’uso inappropriato a breve termine della SCS per trattare esacerbazioni o sintomi lievi dell’asma deve quindi essere considerato un problema sanitario significativo che deve essere affrontato attraverso l’educazione.
Letteratura:
- Price D, Castro M, Bourdin A, et al: European Respiratory Review 2020; 29: 190151; doi: 10.1183/16000617.0151-2019.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2020; 2(3): 39-40