Nonostante i progressi delle radiochemioterapie combinate, la laringectomia totale gioca ancora un ruolo importante nel carcinoma laringeo e ipofaringeo avanzato. Le misure della riabilitazione oncologica comprendono anche gli aspetti psicosociali.
Nonostante i progressi nei protocolli di trattamento delle radiochemioterapie combinate, la laringectomia totale gioca ancora un ruolo importante nella terapia del carcinoma laringeo e ipofaringeo avanzato. Questa operazione cambia notevolmente la vita del paziente e ha drastiche conseguenze psicosociali. Di seguito, i singoli aspetti di questo trattamento saranno discussi in modo più dettagliato.
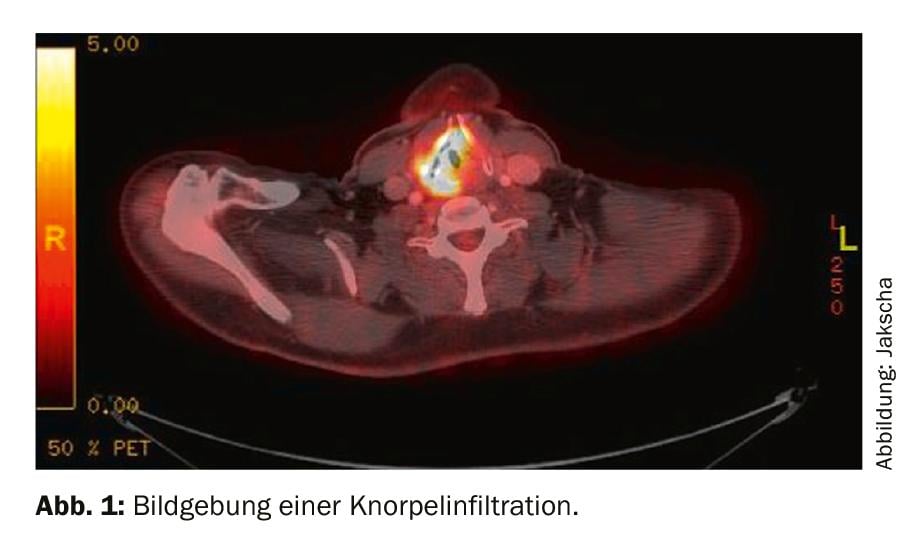
La laringectomia è indicata per il carcinoma laringeo avanzato con infiltrazione della tiroide e/o della cartilagine cricoidea (Fig. 1). Il tumore primario può anche originare dall’ipofaringe e infiltrarsi nella laringe. Se non c’è infiltrazione della cartilagine, in alternativa si può somministrare la radiochemioterapia combinata. Oltre a questa classica indicazione per la laringectomia in caso di tumore maligno, raramente l’indicazione può esistere anche in caso di compromissione funzionale o perdita di funzione della laringe. Per esempio, le malattie neurologiche o la sclerosi postradiogena possono portare a una grave disfagia con polmonite da aspirazione ricorrente. Nella prima fase, i pazienti ricevono una gastrostomia e non possono assumere cibo e liquidi per via orale. Se nel corso della malattia si verificano ripetute polmoniti da aspirazione gravi, si deve prendere in considerazione una laringectomia.
Tecnica, ricostruzione, terapia adiuvante
In una laringectomia classica, di solito vengono rimossi la tiroide, la cricoide e lo ioide. Il moncone tracheale viene suturato cranialmente alla pelle e si forma un tracheostoma. Il tubo faringeo è principalmente chiuso. Questo rimuove il tumore e separa i passaggi dell’aria e del cibo. Da quel momento in poi, il paziente respira attraverso il tracheostoma.
Dopo l’asportazione del tumore, si deve verificare se la mucosa faringea è sufficiente per la chiusura primaria. In caso contrario, per ottenere una funzione di deglutizione sufficiente è necessaria una ricostruzione, che aumenta la morbilità dell’intervento e quindi la probabilità di limitazioni successive. In questo caso, sono disponibili lembi locali peduncolati, come il lembo del pettorale maggiore, oppure lembi liberi in cui viene eseguita una microanastomosi.
L’entità dell’intervento e le possibili conseguenze sono definite dall’estensione del tumore e dall’estensione delle metastasi ai linfonodi cervicali. Pertanto, l’esito funzionale non può essere sempre confrontato in termini di deglutizione e funzione vocale. Maggiore è lo stadio T e N, maggiori sono le limitazioni post-terapeutiche. Idealmente, una laringectomia con chiusura primaria della faringe è sufficiente e non richiede una terapia adiuvante. In questo caso, la funzione di deglutizione e la qualità della voce sono spesso molto buone.
Se vengono rilevate metastasi ai linfonodi cervicali o se si tratta di un carcinoma ipofaringeo primario, la radioterapia adiuvante è necessaria per il controllo locoregionale. Se le metastasi ai linfonodi cervicali mostrano una crescita extracapsulare o se si è verificata una resezione incompleta, la chemioterapia deve essere somministrata in aggiunta alla radioterapia adiuvante. Questo, a sua volta, ha una serie di effetti collaterali e può prolungare l’intero processo di riabilitazione.
Riabilitazione della voce
La prima laringectomia totale fu eseguita da Theodor Billroth nel 1873. Già all’epoca, una prima cannula a valvola parlante per la riabilitazione vocale fu descritta da Carl Gussenbauer nel 1874. Oggi ci sono 3 opzioni principali disponibili per la riabilitazione vocale.
La variante più comune è la voce tracheoesofagea che utilizza una valvola parlante. Si tratta di un impianto semipermanente che deve essere cambiato regolarmente, di solito nella poltrona di visita. Questa valvola è inserita attraverso il tracheostoma tra la parete posteriore della trachea e l’esofago. Nella regione si utilizzano soprattutto protesi Provox® e Blom-Singer® in diverse dimensioni e design. La gestione della valvola di solito può essere appresa facilmente, ma è necessario un cambio regolare. In media, un cambio avviene ogni tre mesi. Le valvole con rivestimento in teflon hanno una vita funzionale più lunga. Tuttavia, sono molto più costosi e occorre ottenere un’approvazione dei costi da parte dell’assicurazione sanitaria prima di inserire questa valvola.
Un’altra opzione per la riabilitazione vocale è la voce esofagea, chiamata anche voce sostitutiva del ructus. Qui i pazienti imparano a creare vibrazioni mucose nel segmento faringo-esofageo dopo aver deglutito aria, il che consente loro di parlare senza dita. Tuttavia, questo tipo di riabilitazione vocale è difficile da imparare ed è passato un po’ in secondo piano rispetto alle possibilità odierne di utilizzare una valvola vocale.
Una variante ancora più rara della riabilitazione vocale è la cosiddetta elettrolaringe con l’aiuto di un dispositivo Servox. Questo dispositivo, che produce vibrazioni meccaniche, deve essere premuto contro il pavimento della bocca, in modo che la vibrazione venga trasmessa alla faringe e alla cavità orale. La lingua e le labbra vengono poi utilizzate per l’articolazione. La voce prodotta sembra monotona e meccanica.
Conseguenze e restrizioni
Come già accennato in precedenza, l’entità delle limitazioni dipende fortemente dall’entità dell’intervento e dall’eventuale terapia adiuvante. L’obiettivo primario è ripristinare la funzione di deglutizione con l’alimentazione perorale e la riabilitazione vocale.
La valvola vocale viene solitamente inserita poco prima della chiusura della mucosa faringea e può essere utilizzata dopo alcuni giorni. Esiste un rischio maggiore di fistola salivare faringocutanea durante gli interventi che comportano ricostruzioni complesse o laringectomie dopo la radioterapia. In questi casi, l’inserimento della valvola vocale viene ritardato di qualche settimana e richiede un’altra anestesia generale. Con una valvola parlante funzionante, i pazienti possono comunicare normalmente e anche telefonare, ma devono usare una mano per chiudere il tracheostoma. Da qualche tempo è disponibile il cosiddetto sistema Provox® FreeHands FlexiVoice™, che consente di parlare senza dita o con la chiusura manuale dello stoma.
Se la mucosa faringea può essere risparmiata il più possibile durante l’intervento, l’assunzione di cibo nel post-operatorio non viene limitata. Se una parte della mucosa deve essere rimossa o se c’è una cicatrice e una perdita di elasticità del tubo faringeo dopo la radioterapia, può verificarsi una disfagia di vario grado. A seconda del grado, la carne e il pane, ad esempio, possono essere deglutiti in modo più difficile. Se la xerostomia è grave dopo la radioterapia, ciò comporta anche una restrizione dell’assunzione di cibo. In ogni caso, il cibo deve essere sufficientemente inumidito.
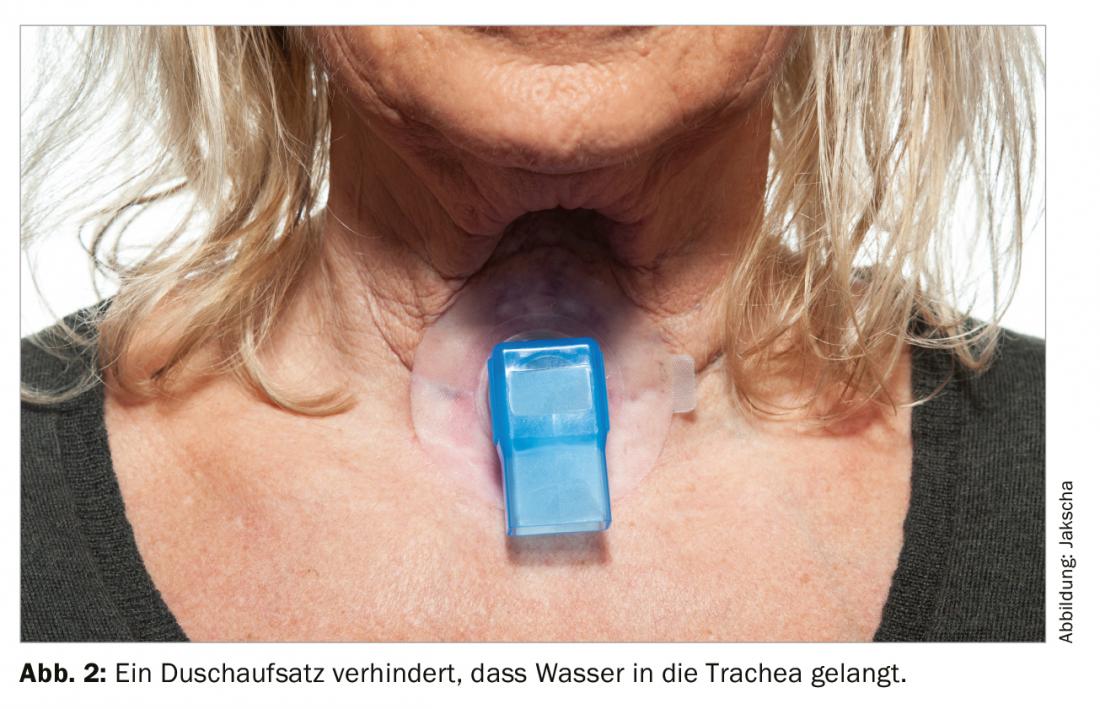
I pazienti dopo la laringectomia respirano attraverso il tracheostoma. Ciò significa che non c’è ventilazione nasale, motivo per cui l’olfatto è ridotto. Si percepiscono solo odori molto forti. Le limitazioni vocali e olfattive sono i problemi più comuni riferiti dai pazienti laringectomizzati dopo l’intervento. Questo è associato a difficoltà nel mangiare in pubblico e con gli amici, motivo per cui si tende a ritirarsi e a ridurre i contatti sociali. A causa del tracheostoma, i pazienti laringectomizzati non possono nuotare e devono fare attenzione, quando fanno la doccia, che l’acqua non entri nella trachea (Fig. 2).
Cura del tracheostoma
Poiché le vie aeree sono separate dalle vie alimentari, le secrezioni tossite non possono essere inghiottite e devono essere eliminate dal tracheostoma. La produzione di secrezioni è spesso elevata nel post-operatorio, motivo per cui inizialmente viene utilizzato un dispositivo di aspirazione. Questa unità può essere acquistata o affittata. La produzione di secrezioni dei polmoni è molto individuale e può limitare notevolmente una normale vita quotidiana. È necessaria un’aspirazione regolare, soprattutto nei primi mesi dopo l’intervento. A lungo termine, l’aspirazione o l’inalazione spesso non sono più indicate.
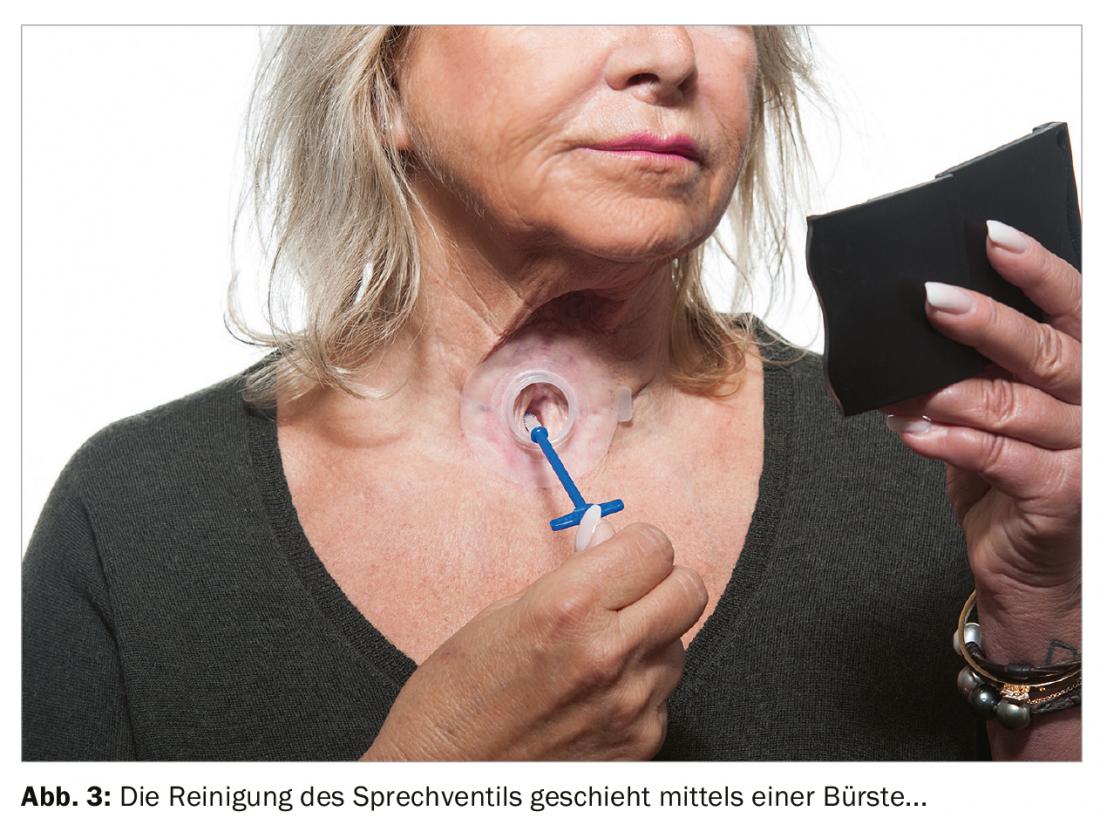
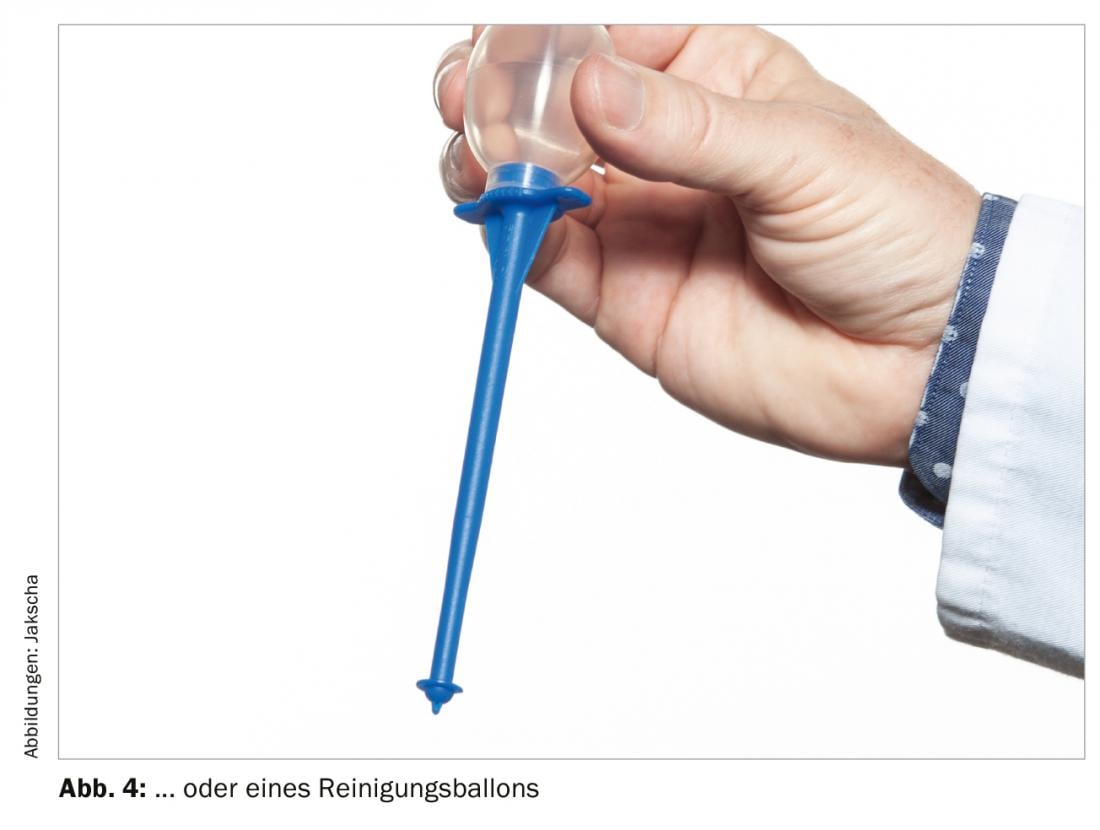
Se viene utilizzata una valvola parlante, è necessario pulire la valvola più volte al giorno. Nella maggior parte dei casi si utilizza una piccola spazzola per questo scopo. (Fig. 3). Si può anche utilizzare un piccolo palloncino, che pulisce la valvola mediante un flusso d’aria. (Fig. 4). L’obiettivo della cura della valvola è mantenere la funzione della valvola per poter parlare, evitare un difetto della valvola causato da residui di cibo e ridurre il biofilm della flora cutanea e faringea con la candida, che a lungo termine distrugge la valvola in silicone. La vita funzionale delle valvole varia, di solito è di pochi mesi.
Nella seconda settimana dopo la laringectomia, i pazienti di solito iniziano a occuparsi del tracheostoma. Questo viene fatto con uno specchio e una luce. Imparare a usarlo richiede tempo e una guida infermieristica intensiva. Spesso c’è un ostacolo emotivo da superare per venire a patti con l’anatomia cambiata e le nuove circostanze di vita.
Da alcuni anni, si utilizzano cerotti per stoma adatti alla pelle, che devono essere cambiati regolarmente e consentono l’uso di un filtro con scambio di calore e umidità dell’aria respirata (Fig. 5) . Da allora, l’incidenza della tracheite acuta è diminuita in modo significativo, soprattutto nei mesi invernali. A seconda del Paese e del livello di assistenza medica, i foulard per il collo sono ancora utilizzati esclusivamente per proteggere il tracheostoma.

Parallelamente all’apprendimento della cura del tracheostoma, inizia la terapia logopedica per esercitarsi a deglutire e parlare. L’uso della valvola parlante può richiedere da alcuni giorni a diverse settimane di terapia. Se la radioterapia ha luogo dopo l’intervento, il linguaggio e la deglutizione possono essere limitati a causa degli effetti collaterali della terapia. La dermatite da radiazioni rende temporaneamente impossibile indossare il cerotto per lo stoma.
Capacità di lavorare e viaggiare
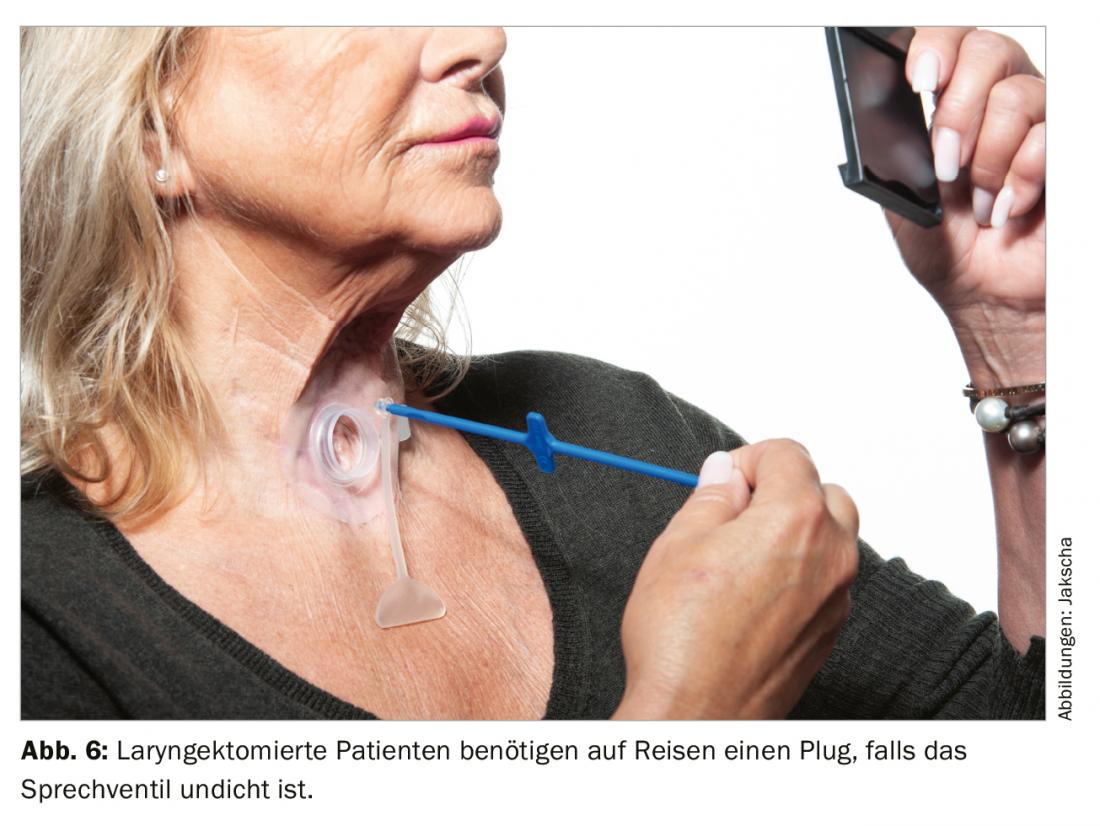
I pazienti laringectomizzati sono solitamente in grado di viaggiare, a seconda delle loro comorbidità, e possono anche utilizzare l’aereo. Se utilizza una valvola parlante, è consigliabile avere con sé un tappo adatto alla valvola (Fig. 6) . Se durante il viaggio si verifica un difetto nella valvola parlante, questo tappo può essere utilizzato per chiudere la valvola. Ciò significa che l’assunzione di cibo e liquidi è ancora possibile, ma non è più possibile parlare con la spina in uso. Dopo il ritorno, la valvola parlante può essere cambiata. A seconda della destinazione e della durata, i pazienti si informano anche su un eventuale cambio della valvola parlante in loco da parte di uno specialista. È necessario imparare anche l’uso della spina. Ogni paziente deve essere istruito a questo proposito. Se è necessario un dispositivo di aspirazione, questo deve essere certificato dal medico curante, in modo che possa essere trasportato sull’aereo.
La capacità di lavorare deve essere valutata individualmente. In generale, c’è un’impossibilità a lavorare se ci sono requisiti igienici particolari o un alto livello di polvere e sporcizia sul posto di lavoro. Una restrizione viene data anche se il paziente è particolarmente dipendente dall’olfatto o dalla voce nello svolgimento del suo lavoro. Se si cerca di riprendere l’attività professionale, questa deve avvenire il più rapidamente possibile a una percentuale bassa, per superare gli ostacoli psicologici e rafforzare la fiducia del paziente in se stesso. Anche l’assicurazione svizzera per l’invalidità dovrebbe essere coinvolta il prima possibile, in modo da poter avviare le misure di riabilitazione adeguate. Un fattore importante per la ripresa dell’attività professionale è il grado di qualificazione professionale e il tipo di riabilitazione vocale. Nei pazienti più giovani che lavorano, ci si può aspettare un numero significativamente maggiore di difficoltà finanziarie post-terapeutiche, a causa delle loro circostanze di vita, rispetto ai pazienti più anziani che ricevono già una pensione e sono quindi finanziariamente sicuri.
Sessualità
Di norma, la sessualità viene discussa raramente. Dopo una laringectomia, non ci sono restrizioni mediche formali per essere sessualmente attivi. I pazienti laringectomizzati devono abituarsi alla mutata percezione del corpo. Per questo è necessario del tempo. Naturalmente, si devono prendere in considerazione anche gli effetti collaterali dell’intera terapia, in particolare della chemioterapia, e gli eventuali effetti collaterali sulla libido. Alcuni pazienti riferiscono restrizioni nell’attività sessuale, ma anche una riduzione dell’intimità con il partner. Non è raro che questo argomento venga evitato durante la relazione. Può quindi essere utile includere l’argomento nel supporto psicologico del paziente e/o del partner.
Assistenza psicosociale
L’informazione preoperatoria sull’entità dell’intervento e sulle sue conseguenze gioca un ruolo cruciale nella soddisfazione del paziente per l’assistenza e nel coinvolgimento nel processo decisionale. Riduce lo stress affettivo, migliora la comunicazione con i parenti e ha un impatto sui dati relativi alla qualità della vita dopo l’intervento. I pazienti con un’estensione avanzata del tumore hanno spesso bisogno di maggiori informazioni prima dell’intervento per poter valutare le conseguenze della terapia. Si raccomanda a tutti i pazienti di avere contatti con altri pazienti affetti prima della laringectomia. In questo caso, è importante lo scambio e il contatto regolare con le organizzazioni di auto-aiuto. Questa possibilità può anche facilitare il reinserimento sociale in seguito.
Si raccomanda il supporto psicologico per i pazienti e i loro familiari. Oltre al supporto per quanto riguarda l’impotenza percepita e i timori di recidiva, il supporto perioperatorio è utile anche per quanto riguarda l’abbandono della voce come parte di sé. Con un’adeguata assistenza psico-oncologica, può essere possibile elaborare meglio il sentimento di vergogna e ridurre il comportamento di evitamento con il ritiro sociale. In questo contesto, anche il ruolo del medico di famiglia come confidente, che può consigliare, sostenere e motivare il paziente, gioca un ruolo importante.
Messaggi da portare a casa
- L’entità delle limitazioni della voce e della funzione di deglutizione dopo la laringectomia e l’eventuale terapia adiuvante dipende dall’estensione della malattia tumorale.
- La riabilitazione vocale più comune e di successo dopo la laringectomia è quella con una protesi vocale, che deve essere cambiata regolarmente.
- I pazienti laringectomizzati sono solitamente in grado di viaggiare e, a seconda della professione esercitata e della qualifica, possono ottenere un ritorno all’attività professionale.
- L’olfatto è ancora presente, ma la funzione olfattiva è gravemente limitata a causa della separazione delle vie dell’aria e del cibo.
- L’assistenza psicosociale di accompagnamento sostiene la gestione della malattia, riduce le paure e contrasta il ritiro sociale.
Ulteriori letture:
- Babin E, et al: Qualità di vita psicosociale nei pazienti dopo la laringectomia totale. Rev. Laryngol Otol Rhinol (Bord) 2009; 130: 29-34.
- Bozec A, et al: Valutazione delle informazioni fornite ai pazienti sottoposti a faringolaringectomia totale e qualità di vita: uno studio prospettico multicentrico. Eur Arch of Oto-Rhino-Laryngol 2019; 276: 2531-2539.
- Costa JM, et al: Impatto della laringectomia totale sul ritorno al lavoro. Acta Otorrinolaringol Esp 2017; 69: 74-79.
- Eadie TL, et al.: Affrontare la vita e la qualità della vita dopo la laringectomia totale. Otolaryngol Head Neck Surg 2012; 146: 959-965.
- Low C, et al: Problemi di intimità e disfunzioni sessuali in seguito a un importante trattamento del cancro della testa e del collo. Oral Oncol 2009; 45: 898-903.
- Moreno KF, et al: Sessualità dopo il trattamento del cancro della testa e del collo: risultati basati sulla modifica del questionario di adattamento sessuale. Laringoscopio 2012; 122: 1526-1531.
- Pereira da Silva A, et al: Qualità della vita nei pazienti sottoposti a laringectomia totale. J Voice 2015; 29: 382-388.
- Perry A, et al: Qualità della vita dopo la laringectomia totale: funzionamento, benessere psicologico e autoefficacia. Int J Lang Commun Disord 2015; 50: 467-475.
- Roick J, et al: L’integrazione sociale e la sua importanza per la qualità di vita dopo la laringectomia. Laryngorhinootologie 2014; 93: 321-326.
- Singer S, et al: Problemi sessuali dopo la laringectomia totale o parziale. Laringoscopio 2008; 118: 2218-2224.
PRATICA GP 2019; 14(12): 8-11