Il diabete di tipo 2 spesso si sviluppa gradualmente e per un lungo periodo di tempo. Nelle persone sotto i 50 anni, la sindrome metabolica è spesso associata. Occorre prestare particolare attenzione alla riduzione del rischio cardiovascolare in questa fascia di età. Il Prof. Jochen Seufert, MD, ha illustrato cosa significa in termini concreti e quali sono le altre scoperte attuali a questo proposito, in occasione del DGIM 2019.
Il criterio dell’età per i diabetici di tipo 2 “giovani” è arbitrario, afferma il Prof. Dr. med. Jochen Seufert, Capo del Dipartimento di Endocrinologia e Diabetologia dell’Ospedale Universitario di Friburgo in Brisgovia (D) [1]. La prevalenza negli under 50 è di circa il 5-10%, a seconda del database, e ha deciso di utilizzare questo dato come cut-off nella sua presentazione [1].
Il gruppo di età dei bambini e degli adolescenti colpiti (11-18 anni) in Germania rappresenta solo una piccola percentuale (secondo i dati del periodo 2014-2016, circa 12-18 per 100.000 persone) [2]. Il relatore ha sottolineato che i tassi di prevalenza e di incidenza del diabete di tipo 2 legati all’età variano a livello regionale in tutto il mondo [1]. Non esiste una linea guida per il trattamento del diabete di tipo 2 nell’infanzia e nell’adolescenza. A parte l’insulina, non esistono farmaci antidiabetici approvati per questa fascia d’età, per cui è importante concentrarsi su interventi personalizzati sullo stile di vita non farmacologico (dieta, esercizio fisico, riduzione del peso, ecc.). Nei diabetici di tipo 2 di età superiore ai 18 anni, è disponibile l’intero spettro di farmaci antidiabetici, anche se bisogna tenere conto di alcune caratteristiche particolari rispetto ai pazienti più anziani.
Spesso si tratta di uno sviluppo graduale
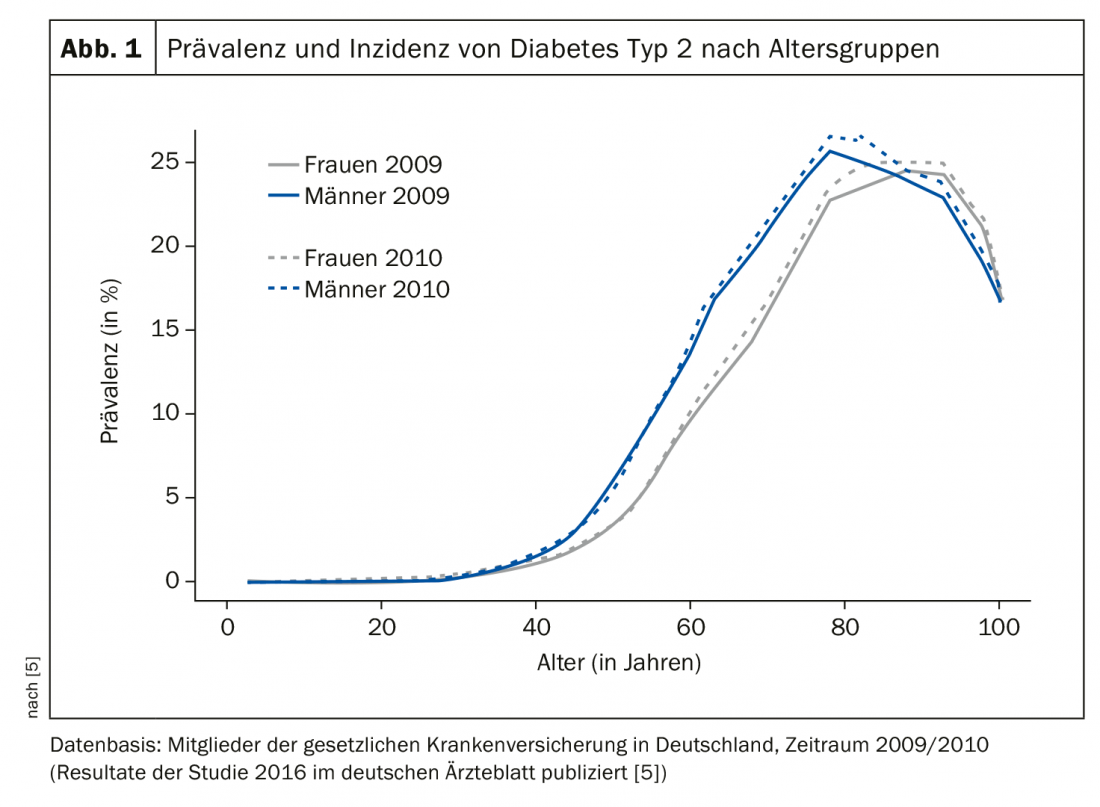
È comune che i livelli di glucosio siano elevati per un periodo di tempo, ma non vengano diagnosticati clinicamente. Questa fase può estendersi per un periodo di circa 3-7 anni [3]. A livello globale, in media, circa il 50% dei casi di diabete di tipo 2 nella fascia di età 20-79 anni non viene diagnosticato, con una percentuale di circa un terzo nei Paesi altamente industrializzati [3,4]. La maggior parte delle persone affette da diabete di tipo 2 ha un’età compresa tra i 70 e i 90 anni, ha detto il relatore. La valutazione di un set di dati pubblicato nel 2016 sulla prevalenza e l’incidenza del diabete di tipo 2 in Germania, con le informazioni di 65 milioni di assicurati delle casse malattia statutarie degli anni 2009 e 2010, mostra quanto segue (Fig. 1) [5]: un forte aumento della prevalenza a partire dai 50 anni, con un picco intorno agli 80 anni (circa il 25%). Dopo gli 80 anni, la prevalenza era di circa il 20-25% e diminuiva al 16,5% e al 17,7%, rispettivamente, nel gruppo di età pari o superiore a 100 anni.
Secondo l’IDF e l’OMS, i criteri diagnostici per il diabete di tipo 2 includono sintomi come affaticamento, forte sensazione di sete, minzione frequente più un valore ≥11,1 mmol/l (≥200 mg/dl) due ore dopo l’assunzione di 75 g di glucosio in un test di tolleranza orale al glucosio (OGTT) o un valore di glucosio a digiuno ≥126 mg/dl (≥7,0 mmol/l) o un livello di glicemia postprandiale di 11,1 mmol/l (≥200 mg/dl) o un livello di HbA1c ≥6,5% (48 mmol/mol) [7]. Un vantaggio della misurazione dell‘HbA1c è l’alto grado di standardizzazione, è un test indipendente dall’ora del giorno e i costi sono relativamente bassi. Quando si interpreta il valore di HbA1c, si devono prendere in considerazione anche condizioni preesistenti come l’anemia, l’insufficienza renale e le emoglobinopatie [3].
Secondo l’IDF e l’ADA, la tolleranza al glucosio compromessa è definita da livelli di glucosio nel sangue a digiuno compresi tra 100 mg/dl-125 mg/dl (5,6 mmol/l-6,9 mmol/l) e/o HbA1c 5,7-6,4% (39-47 mmol/mol) [7,8]. Questa condizione è nota anche come prediabete e si presume che il numero di casi non diagnosticati sia addirittura superiore a quello del diabete di tipo 2 [9]. Il prediabete è una condizione considerata un fattore di rischio per lo sviluppo del diabete e delle malattie cardiovascolari ed è spesso associato a obesità, dislipidemia e livelli elevati di trigliceridi e/o colesterolo HDL basso e ipertensione [8]. Il rischio di eventi cardiovascolari (infarto, apoplessia, PAVK, insufficienza cardiaca) è minore quanto più basso è il valore di HbA1c [10].

Focus sulla riduzione del rischio cardiovascolare
I criteri della sindrome metabolica (cardiovascolare) secondo l’ADA 2019 sono: Resistenza all’insulina e diabete di tipo 2, obesità viscerale, dislipoproteinemia, ipertensione arteriosa, infiammazione di basso grado. È importante riconoscere questa costellazione di rischio, soprattutto nei diabetici di tipo 2 più giovani, perché si tratta della principale causa di malattia cardiovascolare e di mortalità alle nostre latitudini. I diabetici più giovani (cut-off 50 anni) hanno anche un’aspettativa di vita limitata a causa del diabete e la causa principale è la morte cardiovascolare, come dimostrato da studi pertinenti [11]. Gli sforzi per ridurre il rischio cardiovascolare sono importanti in questo gruppo a rischio. Si dovrebbe puntare a una terapia a lungo termine con un focus sulla prevenzione delle complicanze a lungo termine, che va di pari passo con l’aumento dell’aspettativa di vita, spiega il relatore [6].
Rispetto ai pazienti anziani, quelli più giovani hanno spesso meno comorbidità, il che può avere un effetto positivo sulle opzioni di trattamento farmacologico. Ad esempio, nel paziente del caso di studio (riquadro), i valori della funzione renale erano nel range normale, per cui non è necessario considerare le controindicazioni di alcuni farmaci antidiabetici in relazione alla disfunzione renale. I criteri per la selezione delle opzioni terapeutiche nei diabetici di tipo 2 più giovani sono principalmente la riduzione comprovata di endpoint clinicamente rilevanti e la riduzione della mortalità. Questo obiettivo può essere raggiunto attraverso una terapia multifattoriale, orientata agli obiettivi (Fig. 2).
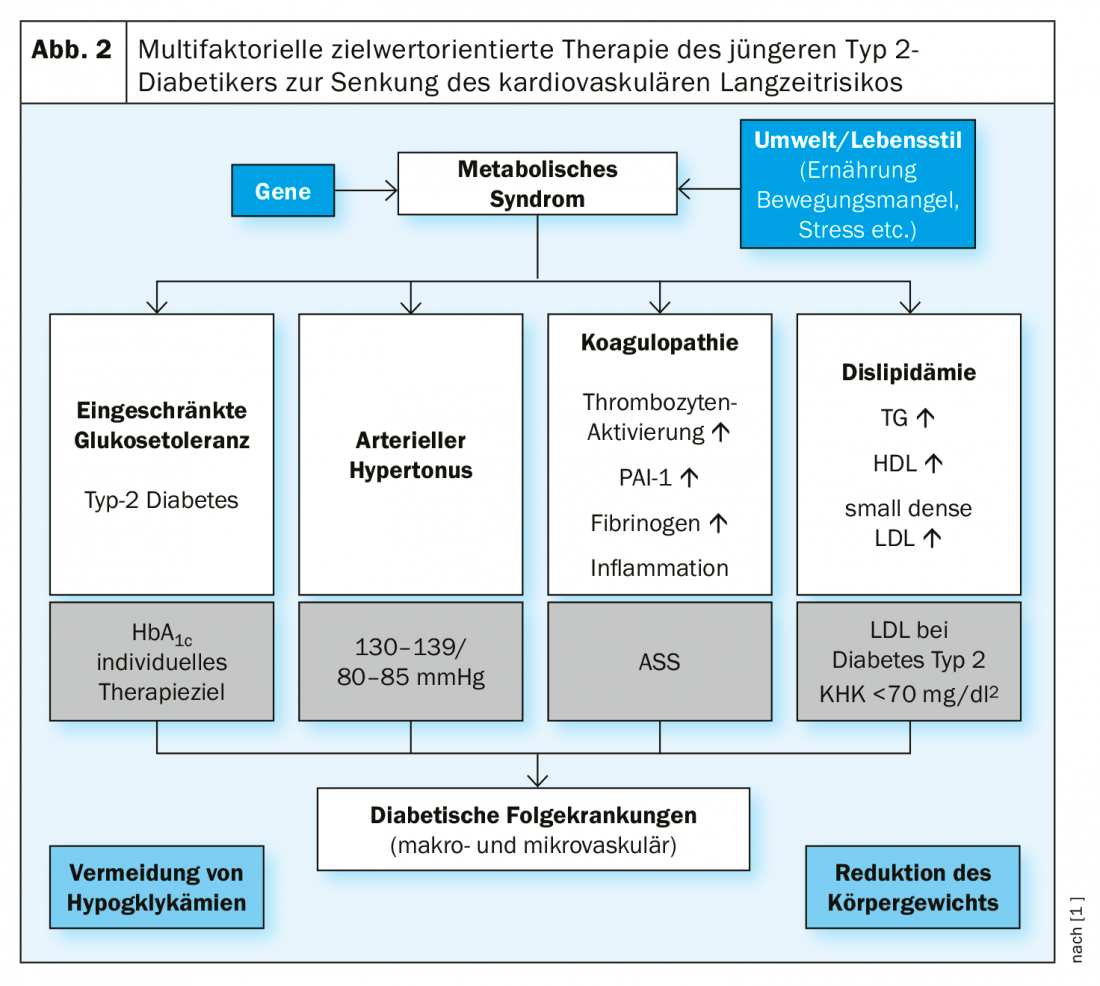
Il focus del trattamento è il raggiungimento dei valori target per tutti i sintomi della sindrome metabolica, oltre alla riduzione del peso corporeo e all’interruzione del fumo. Come dimostrano i dati dello studio longitudinale danese Steno-2, questa strategia di trattamento ha ottenuto una riduzione della mortalità e una riduzione delle complicanze micro e macrovascolari [12–14].
Messaggi da portare a casa
- Il diabete di tipo 2 si sviluppa spesso in modo graduale e per un lungo periodo di tempo.
- Molte persone di età inferiore ai 50 anni presentano una sindrome metabolica con rischi cardiovascolari associati.
- La terapia multifattoriale orientata agli obiettivi può aiutare a ridurre il rischio cardiovascolare a lungo termine e la mortalità nei diabetici di tipo 2 sotto i 50 anni [1,12–14].
- L’obiettivo di un regime di terapia intensiva appropriato dovrebbe essere il trattamento dei sintomi della sindrome metabolica: Controllo della glicemia, terapia della dislipidemia, riduzione della pressione arteriosa, inibizione dell’aggregazione piastrinica.
Fonte: DGIM 2019, Wiesbaden (D)
Letteratura:
- DGIM: Prof. Dr. med. Jochen Seufert, Capo del Dipartimento di Endocrinologia e Diabetologia, Clinica di Medicina Interna II, Ospedale Universitario di Friburgo in Brisgovia (D), Presentazione della diapositiva: Terapia del giovane diabetico di tipo 2, Simposio clinico. 125. Congresso della Società tedesca di medicina interna, Wiesbaden, 5 maggio 2019.
- Rosenbauer J: Journal of Health Monitoring 2019; 4(2) DOI 10.25646/5981
- Forouhi NG, et al: Medicina 2019; 47(1): 22-27.
- Federazione Internazionale del Diabete: IDF Diabetes Atlas 2017, www.idf.org/diabetesatlas
- Tamayo T, et al: Dtsch Arztebl Int 2016; 113(11): 177-182; DOI: 10.3238/arztebl.2016.0177.
- American Diabetes Association: Diabetes Care 2019; 42(Suppl. 1): S13-S28. https://doi.org/10.2337/dc19-S002
- IDF: Raccomandazioni di pratica clinica per la gestione del diabete di tipo 2 nell’assistenza primaria 2017, www.idf.org
- American Diabetes Association (ADA): Diabetes Care 42(Suppl. 1): S13-S28. https://doi.org/10.2337/dc19-S002
- Greenberg R, Brookshier T: https://diabetesvoice.org
- Stratton IM, et al: BMJ 2000; 321(7258): 405-412.
- La collaborazione sui fattori di rischio emergenti: N Engl J Med 2011; 364: 829-841. DOI: 10.1056/NEJMoa1008862
- Gaede P, et al: N Engl J Med 2003; 348: 383-393.
- Gaede P, Lund-Andersen H, Parving HH, Pedersen O: N Engl J Med 2008; 358: 580-591.
- Gaede P, et al: Diabetologia 2016; 59: 2298-2307.
HAUSARZT PRAXIS 2019; 14(10): 25-26 (pubblicato il 24.10.19, prima della stampa).