La prevalenza della malattia arteriosa periferica è in aumento. La mortalità a 5 anni nella PAVK asintomatica e sintomatica è doppia rispetto ai pazienti senza PAVK. Lo screening e la diagnosi iniziale sono possibili con mezzi semplici. È necessario un trattamento farmacologico. Il trattamento farmacologico e l’allenamento alla camminata ottimizzano i fattori di rischio cardiovascolare. Le opzioni di trattamento poco invasive sono diverse e in continua espansione. Le opzioni di trattamento meno invasive sono ragionevoli anche per i pazienti anziani e polimorfi. Pianificazione della terapia preferibilmente interdisciplinare. Selezionare il tipo di terapia adatta al singolo paziente.
La prevalenza della malattia arteriosa periferica aumenta in modo significativo con l’età della popolazione. In genere si aggira intorno al 3-10% e raggiunge il 15-20% nelle persone di >70 anni [1]. Il mantenimento della mobilità e della qualità della vita sono obiettivi definiti a qualsiasi età. Parallelamente, cresce la richiesta di terapie meno invasive e più ampiamente disponibili a costi responsabili. I sintomi della malattia arteriosa periferica limitano in modo massiccio la qualità della vita delle persone attive. L’ischemia critica dell’arto minaccia l’arto e la vita del paziente. Oltre alle misure conservative, come la terapia farmacologica per ottimizzare i fattori di rischio cardiovascolare e l’antiaggregazione, e l’allenamento della deambulazione per promuovere la perfusione collaterale, possiamo offrire una terapia interventistica in entrambe le situazioni. Si va dagli interventi minimamente invasivi, puramente cateterizzati, alle misure combinate chirurgiche e cateterizzate (i cosiddetti interventi ibridi), fino alla chirurgia vascolare come la tromboendarterectomia aperta e il bypass. Successivamente, vengono discussi gli interventi meno invasivi basati su cateteri e ibdrine.
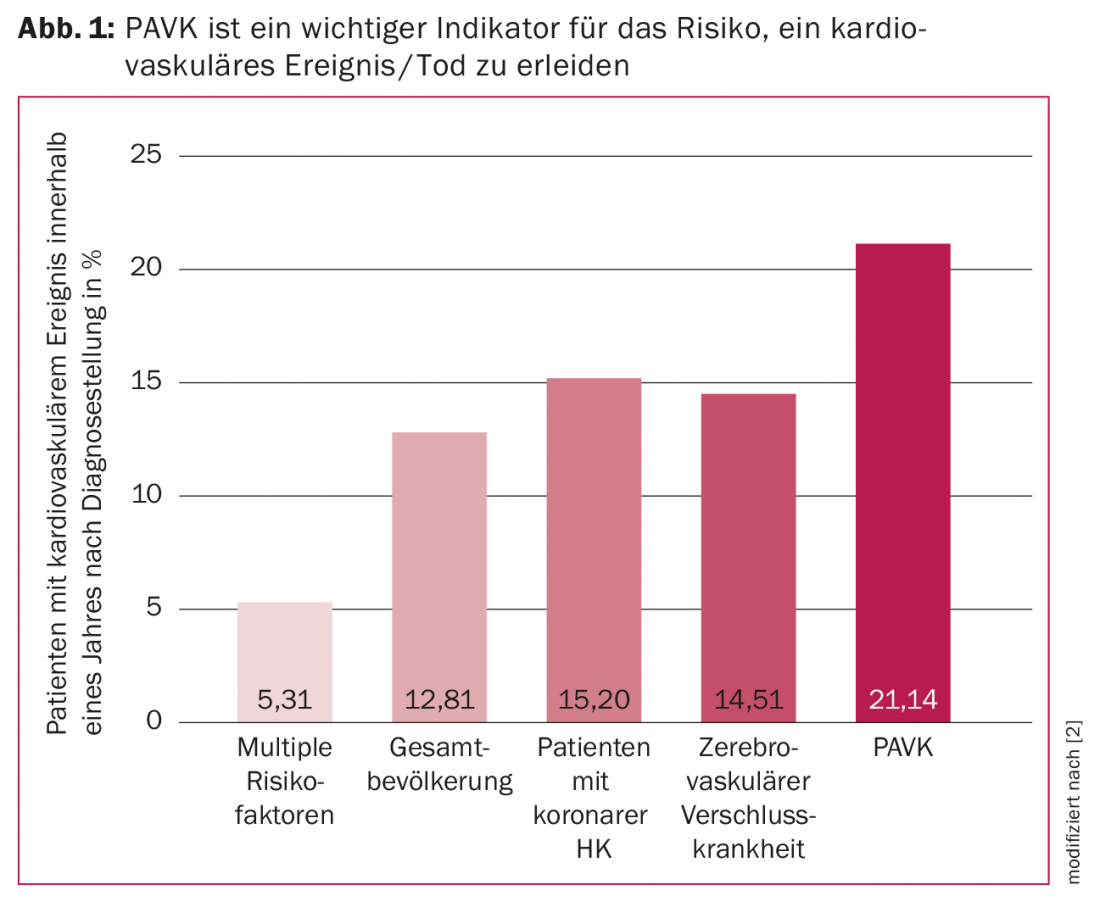
Significato della malattia arteriosa periferica
Le persone con malattia arteriosa periferica hanno un rischio più elevato di un evento ischemico cardiovascolare rispetto ai pazienti con malattia occlusiva coronarica o cerebrovascolare [2]. Il rischio di mortalità a 5 anni è lo stesso nei pazienti asintomatici e sintomatici con PAVK e il doppio rispetto ai pazienti senza PAVK [3].
Diagnosi della malattia occlusiva arteriosa periferica nella pratica quotidiana
Oltre all’anamnesi tipica, come i sintomi della claudicazione intermittente, i metodi di esame disponibili nella pratica clinica quotidiana, come l’auscultazione, la palpazione del polso e la misurazione della pressione dell’arteria della caviglia con calcolo dell’indice brachiale della caviglia ( [ABI]), sono utili per riconoscere alcuni dei pazienti senza ulteriori esami tecnici e per indirizzarli verso ulteriori indagini.
Opzioni di trattamento della malattia arteriosa periferica
Le misure conservative devono essere presentate al paziente come parte indispensabile della terapia. La terapia farmacologica per ottimizzare i fattori di rischio cardiovascolare e l’antiaggregazione, così come l’allenamento alla camminata, influenzano la prognosi cardiovascolare. La riduzione della qualità di vita causata dalla claudicazione intermittenteè notevole, soprattutto per le persone attive. La riduzione dell’ampiezza di movimento legata al dolore influenza non solo il benessere fisico, ma anche quello mentale. Le misure terapeutiche meno invasive oggi disponibili dovrebbero essere utilizzate con criterio anche nei pazienti anziani e polimorfi. Molto spesso sono possibili senza anestesia generale, in anestesia locale o, nel caso di procedure combinate di chirurgia e catetere, in anestesia locoregionale.
Il tasso di complicanze (emorragia del sito di puntura, spuria di aneurisma o embolia artero-arteriosa o occlusione trombotica precoce) è basso in mani esperte e spesso gestibile con il cateterismo.
Procedura tecnica e tipo di reperto vascolare patologico
Le opzioni di intervento basate su cateteri crescono con l’aumentare dell’esperienza e dell’innovazione in termini di pensiero e materiali. L’accesso arterioso viene solitamente scelto inguinalmente attraverso l’arteria femorale. A seconda del piano di trattamento, si può utilizzare un approccio anterogrado (verso le arterie delle gambe) o retrogrado (verso le arterie pelviche) omolaterale o crossover da un lato attraverso la biforcazione aortica al lato opposto. Sono possibili anche approcci di forza bruta. Inoltre, se necessario, per la rivascolarizzazione dell’occlusione nell’area delle arterie della gamba per il passaggio retrogrado del filo, la puntura viene eseguita anche a livello crurale distale, o nell’area delle arterie del piede.
Oggi, oltre alle coronarie e ai vasi che riforniscono il cervello, le arterie degli arti superiori e inferiori fino al piede – l’aorta e i suoi rami come le arterie mesenteriche e renali – vengono trattate con la tecnologia dei cateteri.
Le indicazioni comprendono il trattamento di stenosi circoscritte fino alla rivascolarizzazione di occlusioni emboliche fresche, ma anche trombotiche fresche; o più vecchie fino alle occlusioni croniche, in parte fino alle arterie del piede (in caso di lesioni non cicatrizzanti), sia unilateralmente (anche bilateralmente nella stessa procedura), sia attraverso lo stesso crossover di accesso femorale o, in caso di reperti nella biforcazione aortica, anche bifemoralmente allo stesso tempo (la cosiddetta tecnica kissing balloon o kissing stent).
Requisiti tecnici
La maggior parte delle procedure arteriose con catetere sono eseguite sotto imaging angiografico (radiazioni ionizzanti) con mezzo di contrasto contenente iodio o, nel caso di una funzione renale gravemente compromessa, conCO2. Ciò richiede una struttura radiografica in grado di effettuare angiografie, che può variare dall’arco a C appropriato ai sistemi compatti fino a una sala operatoria ibrida. La puntura arteriosa può essere eseguita anche sotto controllo ecografico. Gli interventi circoscritti sarebbero possibili solo sotto guida ecografica, con lo svantaggio del corrispondente dispendio di tempo e della mancanza di documentazione angiografica dei risultati.
Materiale tecnico e nozioni tecniche di base di Cather
Per l’angioplastica percutanea transluminale (PTA), abbiamo bisogno di un accesso arterioso, che viene creato dalla puntura arteriosa percutanea tramite un filo guida e l’inserimento di un blocco (catetere corto a lume spesso con valvola di non ritorno) con la tecnica di Seldinger. Il filo guida viene fatto avanzare sotto controllo visivo sulla lesione da trattare e posizionato nel lume del vaso distale sano. Il materiale del catetere può essere fatto avanzare su questo. Utilizziamo cateteri di dilatazione a palloncino non rivestiti, palloncini a rilascio di farmaco paclitaxel (“Drug Eluting Balloon” [DEB]), stent in acciaio inossidabile medicale (i cosiddetti “stent in metallo nudo”) di diverse leghe come cobalto-cromo, cobalto-nichel o platino-cromo o stent a rilascio di farmaco (i cosiddetti “stent”). “Stent a rilascio di farmaco” [DES] con Everolismo o Paclitaxel) [4,5]. L’ulteriore sviluppo dei materiali cerca costantemente di ridurre il tasso di restenosi e di richiusura. L’uso di palloncini a rilascio di farmaco ha ridotto significativamente il tasso di restenosi. L’uso dei cosiddetti stent bioresorbibili sarebbe molto allettante. Tuttavia, i dati relativi alle arterie periferiche sono ancora insufficienti per formulare raccomandazioni [6]. Vengono utilizzati anche stent rivestiti in PTFE, soprattutto nel trattamento di aneurismi, fistole AV e perforazioni iatrogene. A seconda del tipo di procedura, sono disponibili cateteri per trombectomia e aterectomia e dispositivi speciali di rientro. L’ulteriore sviluppo dei materiali apre costantemente nuovi campi di trattamento.
Interventi tecnici sui cateteri – indicazioni ed esempi
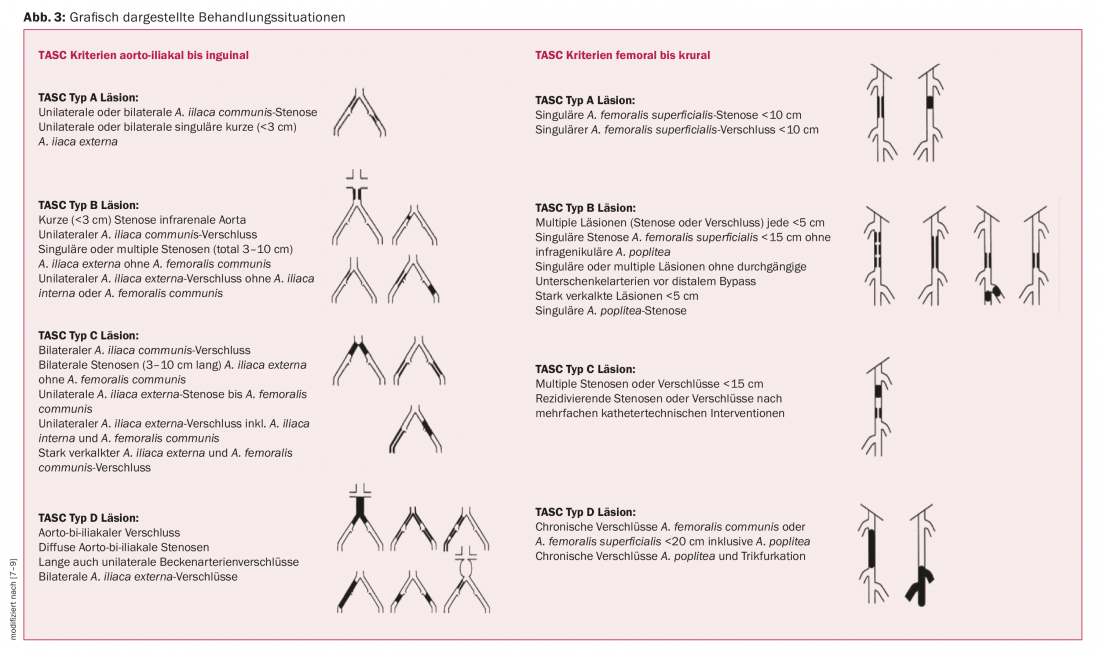
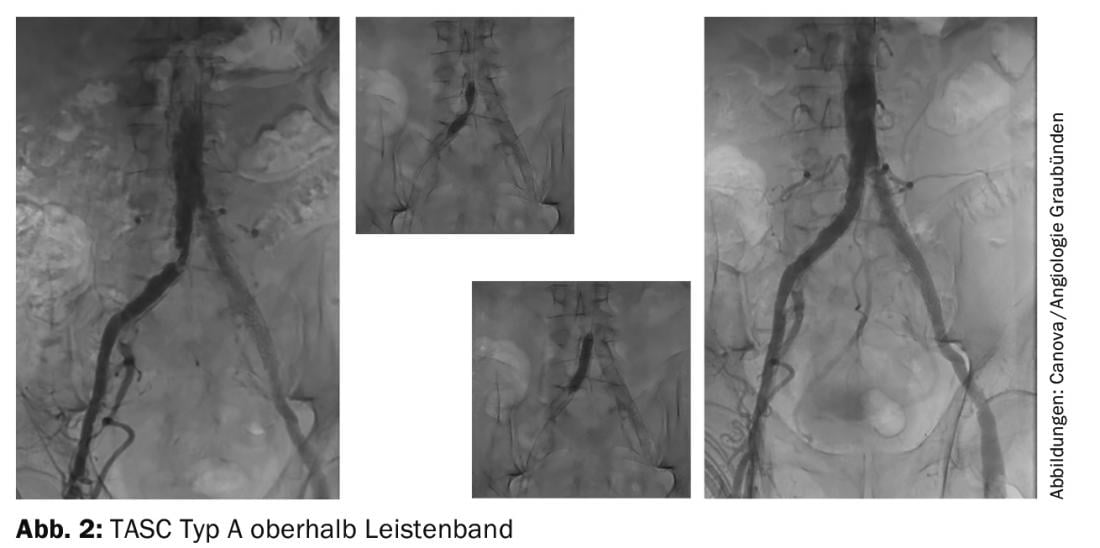
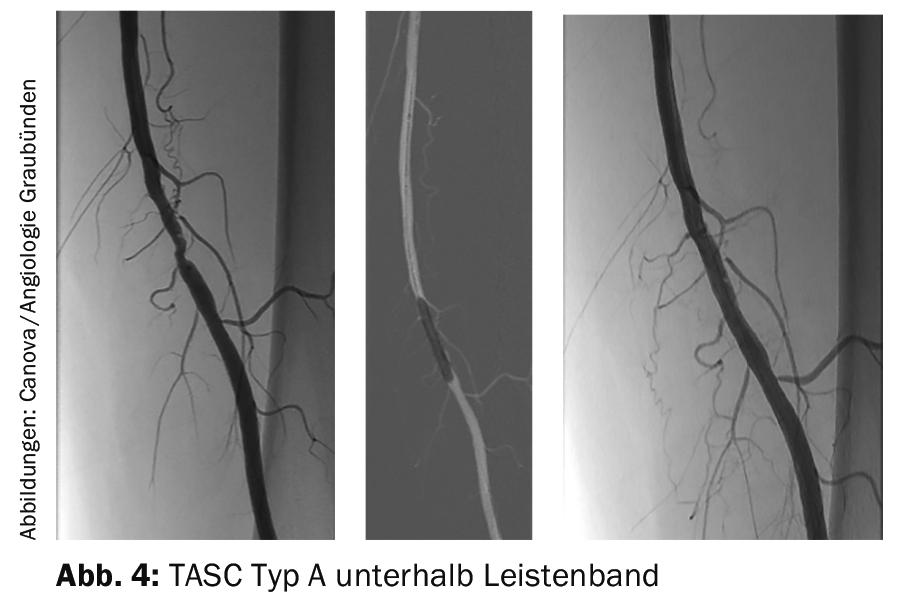
L’indicazione e la selezione del trattamento interventistico si basano su raccomandazioni basate sull’evidenza e devono essere adattate al paziente nell’ambito di discussioni interdisciplinari che coinvolgono medici vascolari di diverse specializzazioni (ad esempio, chirurghi, radiologi, angiologi). Le raccomandazioni per la scelta della terapia sono contenute nel documento TASC (“Trans Atlantic Inter-Society Consensus”). [7–9]A seconda della localizzazione (aortica, iliaca, femorale o crurale) e del tipo di lesione (unilaterale o bilaterale, a breve o a lungo raggio, compresa la biforcazione aortica e la distanza dalle arterie renali o compresa l’arteria renale), la lesione può essere di tipo bilaterale o bilaterale. A. femoralis communis) e, a seconda dell’acuzie (embolica fresca o trombotica o cronicamente calcificata), è preferibile la percutanea puramente cateterizzata, la combinata cateterizzata chirurgica o la puramente chirurgica. La tendenza verso gli interventi basati su cateteri è evidente anche in questo caso, in quanto le raccomandazioni TASC menzionano le procedure endovascolari in tre tipi su quattro, soprattutto se il rischio chirurgico è giudicato non basso. I reperti circoscritti unilaterali (TASC tipo A) sopra o sotto il legamento inguinale (Fig. 2 e 4) sono trattati esclusivamente per via endovascolare.
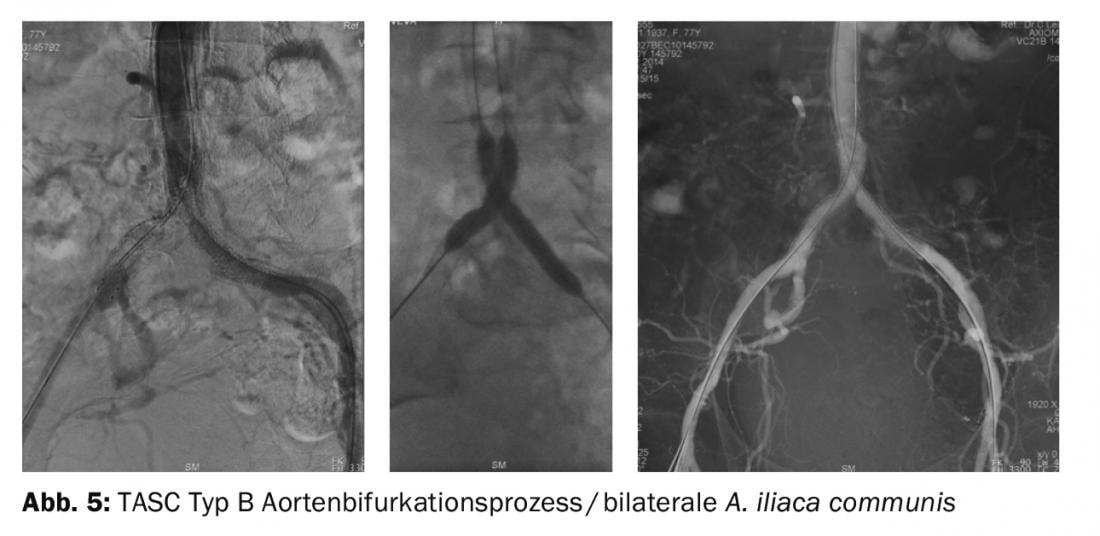
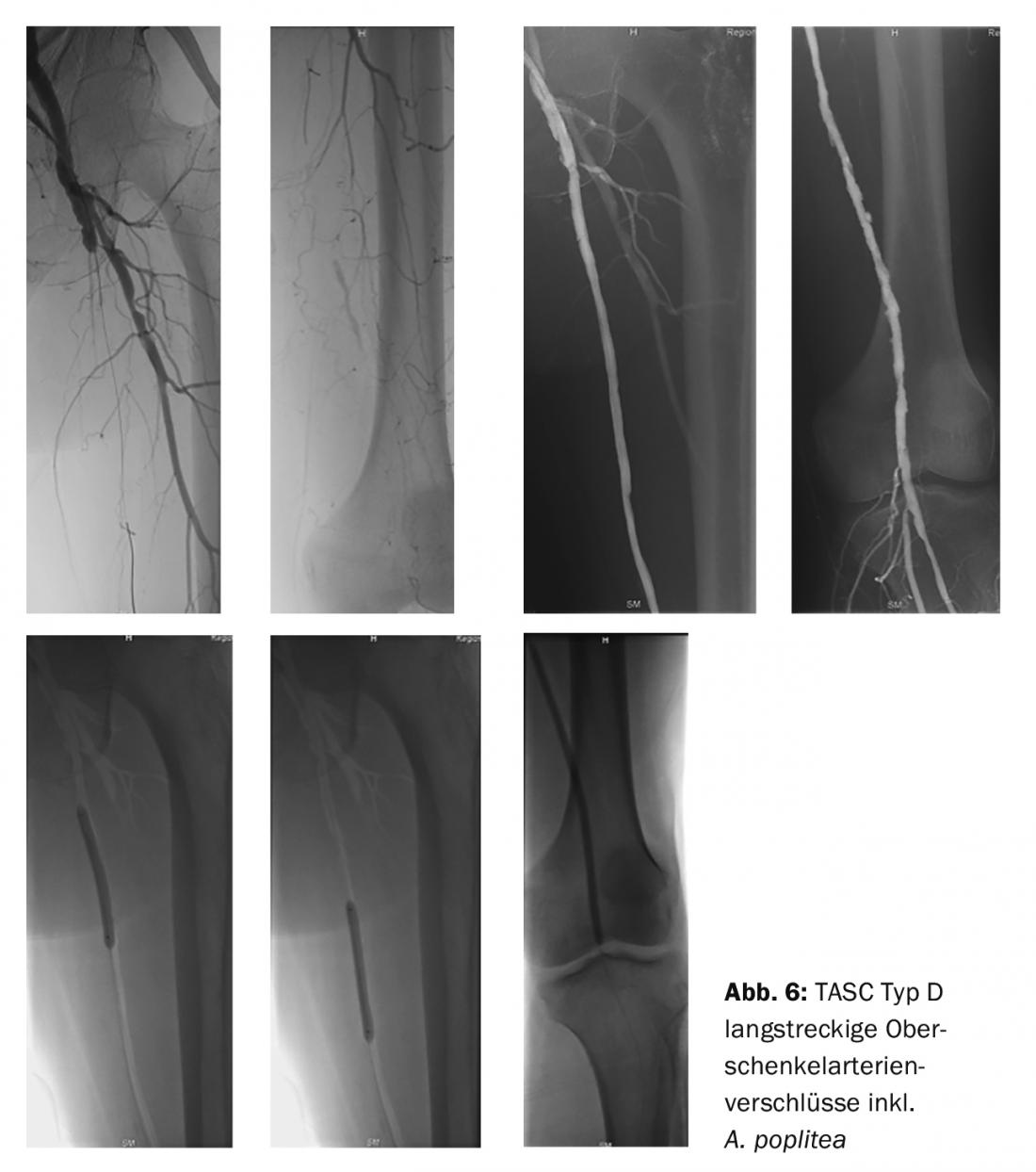
Il trattamento endovascolare è più indicato per i reperti circoscritti nell’aorta e nella giunzione iliaco-femorale senza l’arteria femorale comune (TASC tipo B). L’endovascolare è raccomandato soprattutto quando il rischio chirurgico non è basso: processi di biforcazione aortica/occlusionidell’arteria iliacalaterale (Fig. 5) e arterie iliache distali gravemente calcificate ( arteria iliaca esterna) o ostruzioni dell’arteria inguinale (TASC tipo C). Le occlusioni dell’arteria iliaca a lungo raggio, le occlusioni dell’arteria aortica e dell’arteria iliaca e le occlusioni croniche dell’arteria inguinale (arteria femorale) e dell’arteria femorale a lungo raggio (>20 cm) che coinvolgono l’arteria poplitea (tipo D della TASC) sono raccomandate puramente chirurgicamente (Fig. 6).
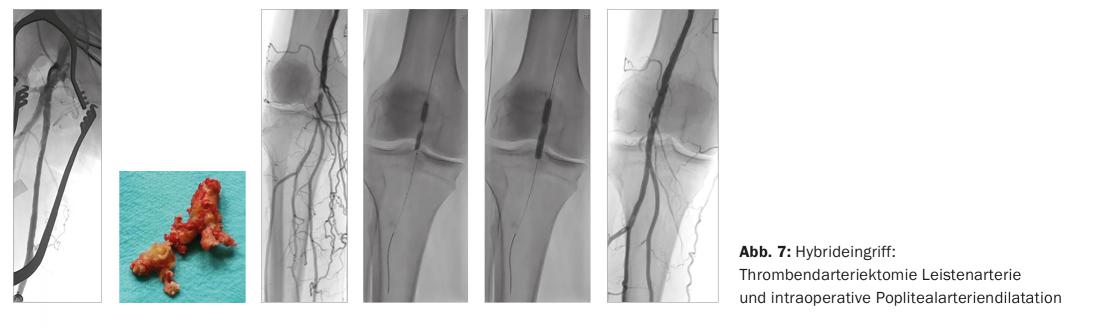
Eseguiamo le cosiddette procedure ibride per la biforcazione femorale massicciamente calcificata con tromboendarterectomia a cielo aperto con dilatazione con patch di plastica e dilatazione intraoperatoria con palloncino per via iliaca retrograda o anterograda (Fig. 7).
Conclusione
La malattia arteriosa periferica deve essere riconosciuta e trattata. Le opzioni di trattamento meno invasive basate su cateteri sono in continuo sviluppo. La scelta della terapia (puramente endovascolare – combinata come un cosiddetto intervento ibrido – puramente chirurgica) deve essere fatta su base interdisciplinare, conoscendo le possibili applicazioni delle tecniche attuali, su misura per il singolo paziente e tenendo conto dei suoi rischi e desideri.
Letteratura:
- Dua A, et al: Epidemiologia della malattia arteriosa periferica e dell’ischemia critica degli arti. Tech Vasc Interv Radiol 2016; 19(2): 91-95.
- Coen DA, et al. per il gruppo di lavoro di medicina vascolare dell’EFIM: La malattia arteriosa periferica: un problema crescente per l’internista. European Journal of Internal Medicine 2009; 20(2): 132-138.
- Meves SH, et al. per il Gruppo di studio getABI: Eccesso di mortalità cardiovascolare nei pazienti con arteriopatia periferica nell’assistenza primaria: risultati a 5 anni dello studio getABI. Cerebrovasc Dis 2010; 29(6): 546-554.
- Jongsma H, et al: Angioplastica con palloncino a rilascio di farmaco rispetto all’angioplastica con palloncino non rivestito nei pazienti con malattia occlusiva arteriosa femoropoplitea. J Vasc Surg 2016 (29 luglio). doi: 10.1016/j.jvs.2016.05.084. [Epub ahead of print 2016 July 29]
- Stoner MC, et al. a nome della Società di Chirurgia Vascolare: Standard di segnalazione della Società di Chirurgia Vascolare per il trattamento endovascolare della malattia arteriosa periferica cronica dell’estremità inferiore. J Vasc Surg 2016; 64(1): e1-e21.
- van Haelst ST, et al.: Stato attuale e prospettive future degli stent bioriassorbibili nella malattia arteriosa periferica. J Vasc Surg 2016 (26 luglio). doi: 10.1016/j.jvs.2016.05.044. [Epub ahead of print 2016 July 26]
- Norgren L, et al. per il Gruppo di lavoro TASC II: TASC II sezione F sulla rivascolarizzazione nella PAD. J Endovasc Ther 2007; 14(5): 743-744.
- Jaff MR, et al. per il Comitato direttivo TASC: Aggiornamento dei metodi di rivascolarizzazione ed espansione della classificazione delle lesioni TSAC per includere le arterie al di sotto del ginocchio: A. Supplemento al Consenso intersocietario per la gestione della malattia arteriosa periferica (TASC II): Endovasc Ther 2015; 22(5): 663-677. doi: 10.1177/1526602815592206. [Epub ahead of print 2015 Aug 3]
- Starodubtsev V, et al: Chirurgia ibrida e aperta della malattia occlusiva iliaca di tipo C e D della Trans Atlantic Inter Society II e lesione clinica dell’arteria femorale comune. Int Angiol 2016; 35(5): 484-491. [Epub ahead of print 2015 Nov 10]
CARDIOVASC 2016; 15(5): 18-22