Un team di ricerca ha raccolto dati in dieci Paesi per valutare i benefici delle strategie di trattamento attuali e precedenti per la dermatite atopica. I risultati dovrebbero contribuire a migliorare la “gestione della malattia”. Uno dei risultati dello studio è stato che, al di sopra di un certo livello di gravità, la terapia topica da sola spesso non è sufficiente a soddisfare le aspettative più importanti del trattamento (sollievo dal prurito e guarigione delle lesioni cutanee), ma è necessario l’uso di terapie di sistema.
Per questo studio di indagine “real world”, i pazienti adulti con dermatite atopica (AD) sono stati reclutati tramite pannelli internet per un’indagine basata sul web tra luglio e settembre 2019 [1]. Un totale di 1988 pazienti affetti da AD provenienti da Germania, Francia, Regno Unito, Belgio, Paesi Bassi, Italia, Spagna, Canada, Australia e Giappone sono stati inclusi nell’analisi. I criteri di inclusione includevano l’età (da ≥18 a ≤75 anni**) e il trattamento in corso. Oltre alle informazioni demografiche, sono state registrate le caratteristiche della malattia, compresa la peggiore BSA (superficie corporea) valutata dal paziente nell’anno precedente, le strategie di trattamento (terapie precedenti/attuali, motivi dell’interruzione, trattamento degli episodi acuti di MA) e i benefici del trattamento (aspettative del trattamento del MA e misura in cui le aspettative sono state soddisfatte). I partecipanti inclusi nell’analisi erano in trattamento con monoterapie topiche (corticosteroidi topici, inibitori della calcineurina) o con terapie sistemiche convenzionali (cSys; corticosteroidi sistemici, immunosoppressori) o biologiche (solo dupilumab$ in questo momento) al momento del sondaggio. Sono stati esclusi i partecipanti che stavano ricevendo una fototerapia o una terapia combinata con cSys e biologici.
** in Giappone, il limite di età inferiore era ≥18 anni.
$ con o senza trattamenti topici
Il BSA≥10% ha sperimentato un maggior numero di flares con la sola terapia topica.
L’86,6% dei partecipanti allo studio aveva una BSA<10% [1]. Nei pazienti con una BSA ≥10%, la durata media della malattia era più alta rispetto ai pazienti con una BSA<10%. Le terapie AD più comunemente utilizzate in entrambi i gruppi BSA sono state le monoterapie topiche (69,69%), seguite dalle terapie sistemiche convenzionali (28,1%) – compresi i corticosteroidi (16%) e gli immunosoppressori (12,1%) – e dai biologici (2,3%). Il numero medio di ricadute nell’ultimo anno era più alto nei pazienti con una BSA≥10% rispetto ai pazienti con una BSA<10%. Indipendentemente dall’interessamento della BSA, la maggior parte dei pazienti ha trattato le infiammazioni acute con farmaci topici (73,4%), seguiti da terapie sistemiche convenzionali (25,3%) e biologiche (1,3%). I pazienti con una BSA≥10% hanno utilizzato meno monoterapie topiche durante una ricaduta rispetto a quelli con una BSA<10% (67,5% contro 74,1%), mentre la percentuale di trattamenti con cSys era più alta (31,7% contro 24,6%).
I partecipanti con una BSA ≥10%, trattati con monoterapia topica, hanno sperimentato un maggior numero di riacutizzazioni della malattia e hanno avuto maggiori probabilità di interrompere il trattamento topico a causa della scarsa tollerabilità cutanea. Ciò evidenzia la necessità di soluzioni terapeutiche sistemiche a lungo termine in questi pazienti adulti [2,3].
| La dermatite atopica (AD) è una malattia infiammatoria cronica della pelle caratterizzata da lesioni eczematose, intensamente pruriginose e spesso dolorose, che influenzano il sonno, il benessere e la qualità della vita dei pazienti [9]. L’AD da moderata a grave di solito richiede una terapia sistemica ed è definita come un Indice di Area e Severità dell’Eczema (EASI) ≥16 o EASI <16 più ≥1 delle seguenti condizioni: Localizzazione sul viso, sulle mani o sull’area genitale; prurito con un punteggio numerico di valutazione (NRS). >7; Disturbi del sonno con NRS >7; compromissione della qualità della vita con un Indice di Qualità della Vita Dermatologica (DLQI). >10 o un coinvolgimento minimo di ≥10% della superficie corporea (BSA). [4,5,10,11]. |
In che misura le aspettative della terapia sono state soddisfatte?
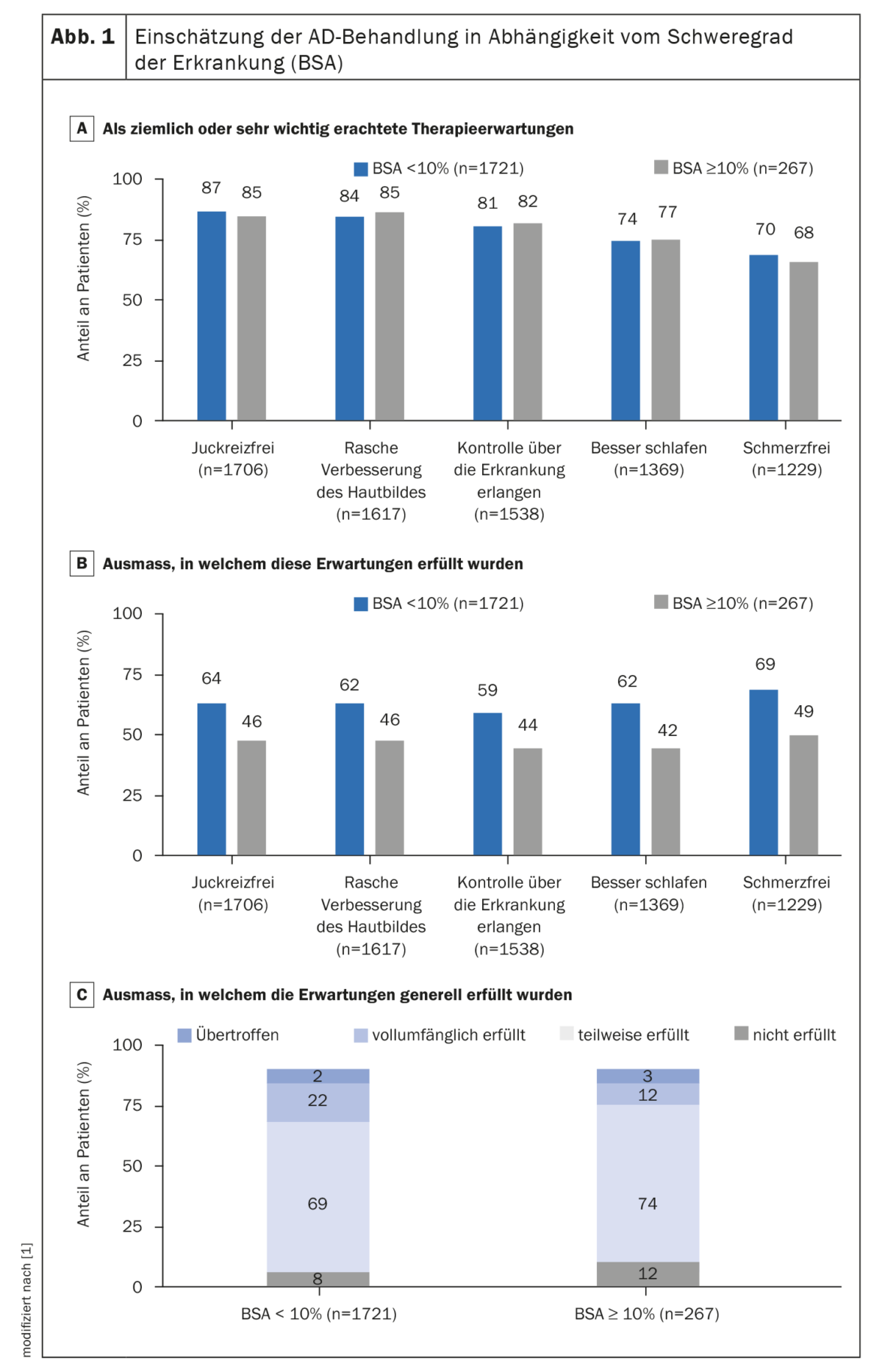
Indipendentemente dal coinvolgimento della BSA, le aspettative più importanti dei partecipanti riguardo al trattamento sono state quelle di liberarsi dal prurito, di ottenere rapidamente un aspetto migliore della pelle, di avere di nuovo la malattia sotto controllo, di dormire meglio e di liberarsi dal dolore (Fig. 1A) [1]. Complessivamente, il 75% dei pazienti ha dichiarato che le proprie aspettative sono state soddisfatte solo in parte o non sono state soddisfatte affatto. I pazienti con una BSA≥10% avevano meno probabilità di riferire che le loro aspettative erano pienamente soddisfatte rispetto ai pazienti con una BSA<10% (Fig. 1B, 1C) [1].
La ragione principale per l’interruzione di un precedente trattamento AD è stata l’insufficiente tolleranza cutanea nel 31,9% dei pazienti. Altre ragioni per l’interruzione dei trattamenti precedenti sono state le raccomandazioni del medico (26,3%), un effetto non duraturo (26,5%) e una lenta insorgenza dell’azione del farmaco (24,9%). Quando ai pazienti è stato chiesto di indicare i motivi dell’interruzione dei trattamenti per classe di farmaci, i preparati topici sono stati interrotti principalmente a causa di un’insufficiente libertà dai sintomi (35,5%), i trattamenti cSys principalmente a causa di un cambiamento nel trattamento raccomandato dal medico (29,4%) e i biologici principalmente a causa di un’insorgenza d’azione troppo lenta (32,3%).
Quelli con un coinvolgimento della superficie corporea ≥10% hanno riportato una minore soddisfazione del trattamento. Nel complesso, questo studio indica che esiste un’esigenza medica insoddisfatta nel campo del trattamento dell’AD.
Discussione
Per ottenere un controllo adeguato della DA moderata/severa, si raccomanda una strategia di trattamento personalizzata, tenendo conto di vari fattori come la BSA, la frequenza delle ricadute, la qualità di vita e le specificità di ciascuna opzione terapeutica sistemica [2,4–7]. Il fatto che in questo studio le aspettative della maggior parte dei pazienti adulti non siano state soddisfatte o lo siano state solo in parte e che una percentuale maggiore di pazienti con una BSA ≥10% abbia riferito che le proprie aspettative di trattamento non sono state soddisfatte, può essere correlato al controllo inadeguato dei sintomi con la monoterapia topica.
Gli autori dello studio sottolineano che è importante non negare la terapia sistemica ai pazienti che ne hanno diritto. Inoltre, sottolineano che le terapie combinate possono essere utili per raggiungere gli obiettivi terapeutici desiderati [2,7,8]. Gli autori citano come limiti metodologici il numero relativamente piccolo di partecipanti in trattamento con biologici, la partecipazione auto-riferita alla BSA e i possibili bias di selezione e di informazione. Poiché il sondaggio è stato condotto nel 2019, non riflette completamente l’attuale ambiente di trattamento.
Tuttavia, i risultati dello studio sono informativi, in quanto dimostrano che l’alleviamento del prurito e il miglioramento dell’aspetto della pelle, obiettivi primari nella terapia della dermatite atopica, spesso non vengono raggiunti con il solo trattamento topico e potrebbe essere importante non perdere il momento della terapia sistemica.
Letteratura:
- Augustin M, et al: Modelli di trattamento nel mondo reale e benefici del trattamento tra i pazienti adulti con dermatite atopica: risultati dell’Atopic Dermatitis Patient Satisfaction and Unmet Need Survey. Acta Derm Venereol 2022; 102: adv00830.
- Boguniewicz M, et al: Prospettive degli esperti sulla gestione della dermatite atopica da moderata a grave: un consenso multidisciplinare sulle terapie attuali ed emergenti. J Allergy Clin Immunol Pract 2017; 5: 1519-1531.
- Fougerousse A-C, et al: Uso di farmaci sistemici per il trattamento della dermatite atopica dell’adulto in Francia: risultati di un’indagine pratica. Clin Cosmet Investig Dermatol 2021; 14: 179-183.
- Wollenberg A, et al: Linee guida europee basate sul consenso per il trattamento dell’eczema atopico (dermatite atopica) negli adulti e nei bambini: parte I. J Eur Acad Dermatol Venereol 2018; 32: 657-682.
- Wollenberg A, et al: ETFAD/EADV Eczema task force 2020 position paper sulla diagnosi e il trattamento della dermatite atopica negli adulti e nei bambini. J Eur Acad of Dermatol and Venereol 2020; 34: 2717-2744.
- Simpson EL, et al: Quando la dermatite atopica giustifica una terapia sistemica? Raccomandazioni di un gruppo di esperti dell’International Eczema Council. J Am Acad Dermatol 2017; 77: 623-633.
- Fougerousse A-C, et al: Uso di farmaci sistemici per il trattamento della dermatite atopica dell’adulto in Francia: risultati di un’indagine pratica. Clin Cosmet Investig Dermatol 2021; 14: 179-183.
- Bieber T: Dermatite atopica: una pipeline terapeutica in espansione per una malattia complessa. Nat Rev Drug Discov 2022; 21: 21-40.
- Augustin M, et al: Caratterizzazione dei bisogni del paziente legati al trattamento nell’eczema atopico: spunti per un orientamento personalizzato degli obiettivi. J Eur Acad Dermatol Venereol 2020; 34: 142-152.
- Calzavara Pinton P, et al. Diagnosi e gestione della dermatite atopica dell’adulto da moderata a grave: una Consensus della Società Italiana di Dermatologia e Venereologia (SIDeMaST), dell’Associazione Dermatologi Ospedalieri Italiani (ADOI), della Società Italiana di Allergologia, Asma e Immunologia Clinica (SIAAIC) e della Società Italiana di Dermatologia Allergologica, Ambientale e del Lavoro (SIDAPA). G Ital Dermatol Venereol 2018; 153: 133-145.
- Schmitt J, et al: Determinanti degli obiettivi di trattamento e della soddisfazione dei pazienti con eczema atopico. J Dtsch Dermatol Ges 2008; 6: 458-465.
PRATICA DERMATOLOGICA 2023; 33(3): 20-21