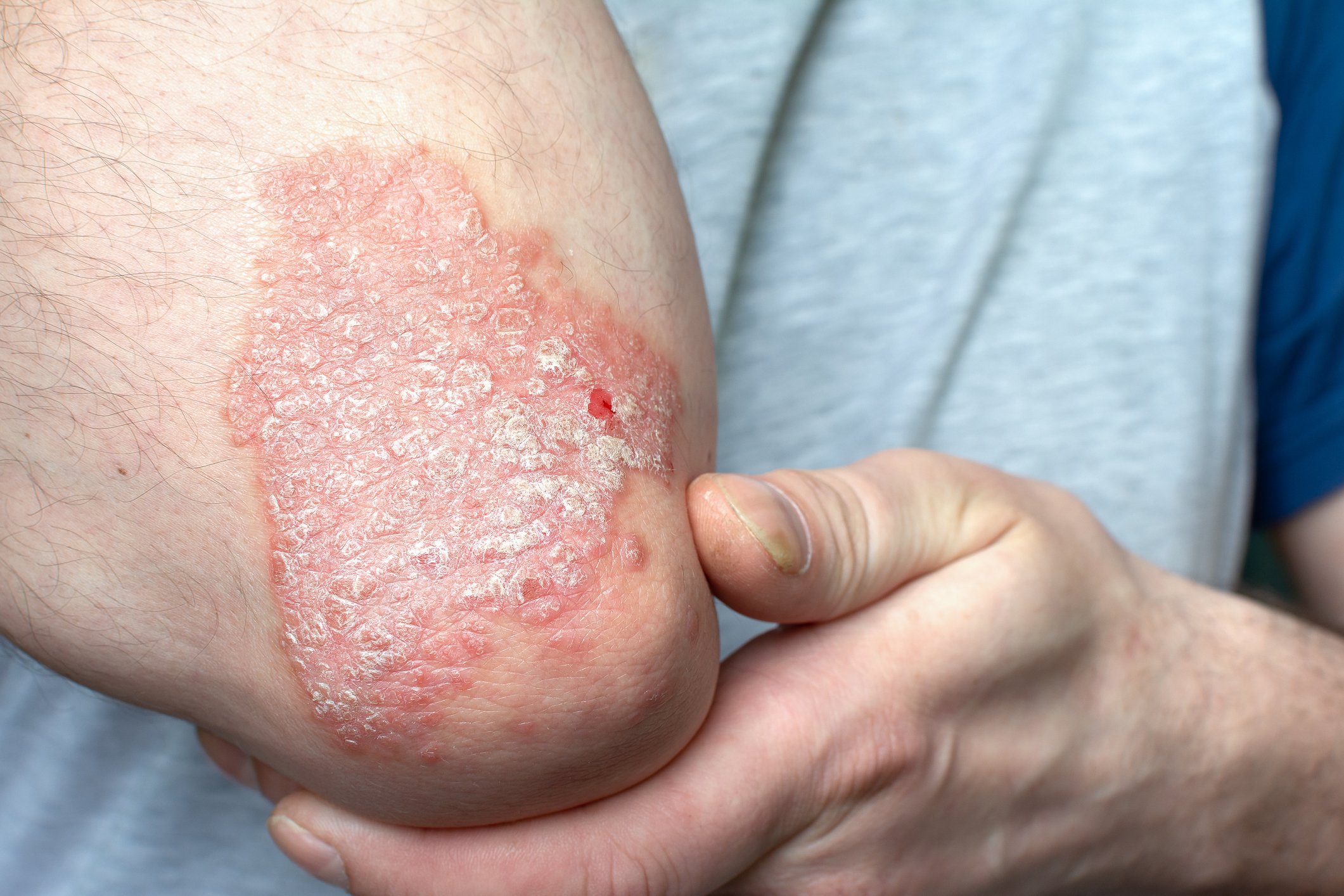
In occasione del Simposio AbbVie nell’ambito del Congresso SGDV 2024, il Prof. Dr. Curdin Conrad (CHUV Lausanne) e il Prof. Dr. Kilian Eyerich (Università di Friburgo, Germania) hanno discusso, tra l’altro, il concetto di “Paziente felice, medico felice?”. L’attenzione si è concentrata sulla dermatite atopica (AD) e sulla psoriasi (PsO), due malattie infiammatorie croniche della pelle che sono sia fisicamente che psicologicamente stressanti [1, 2].
Il concetto “Paziente felice, medico felice?” solleva la questione se l’obiettivo di pazienti felici può essere davvero raggiunto e quali sono gli aspetti più importanti da considerare per raggiungerlo. Durante la discussione, gli esperti hanno valutato come valutare al meglio lo stress del paziente e cosa bisogna considerare quando si sceglie un metodo di trattamento.

Come si può registrare in modo significativo lo stress delle persone affette da AD?
Discussione Prof Eyerich e Prof Conrad:
Il benessere dei pazienti deve essere considerato in modo più completo. Nel caso dell’AD, oltre ai sintomi cutanei, questo include il prurito, l’insonnia e la stigmatizzazione – tutti fattori che hanno un enorme impatto sulla vita e sulla soddisfazione delle persone colpite [3]. L’immagine classica è quella della “punta dell’iceberg”: spesso si vedono solo i sintomi cutanei, mentre molti altri fardelli sono nascosti sotto (Fig. 1). Il concetto di “paziente felice” dovrebbe quindi considerare più dei soli punteggi EASI*. Secondo l’iniziativa HOME*, ci sono diverse aree come i “segni clinici della malattia”, i “sintomi riferiti dal paziente”, il “controllo della malattia a lungo termine” e la “qualità della vita” per valutare il carico della malattia di AD [4].
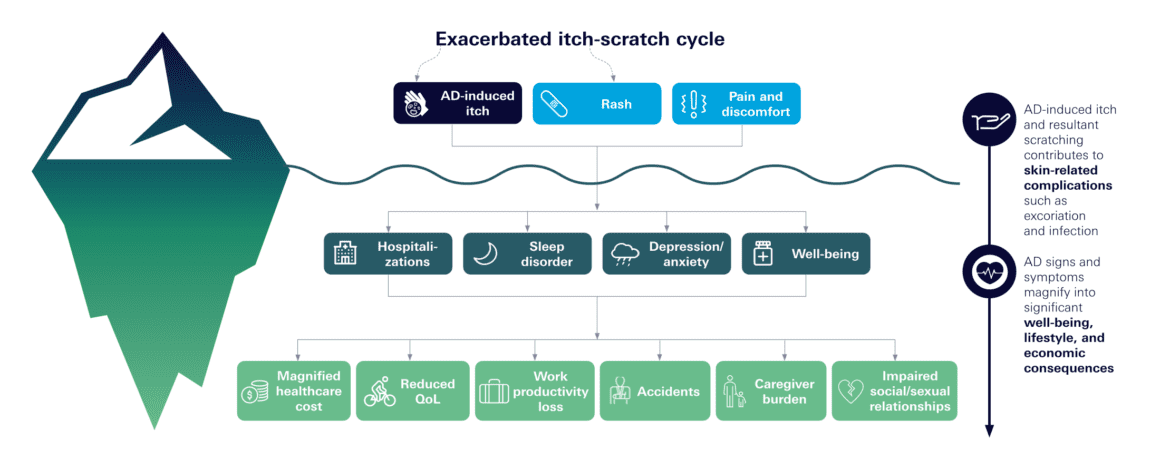
Fig. 1: L’AD può influenzare molti aspetti della vita dei pazienti, ma non tutti gli effetti sono visibili [3, 5-7]. QoL = qualità della vita.
Quali sono i diversi punteggi coperti nelle singole aree dell’iniziativa HOME?
Discussione Prof Eyerich e Prof Conrad:
I punteggi classici, come l’EASI, misurano i segni clinici visibili della malattia, come il rossore o lo spessore della pelle [4]. Per i sintomi riferiti dai pazienti, l’iniziativa HOME raccomanda il POEM* o l’Itch NRS* [4]. L’Itch NRS è molto utile perché è rapido e facile da usare. Ad esempio, si può chiedere alle persone colpite: “Quanto è stato intenso il suo prurito nelle ultime 24 ore, su una scala da 0 a 10?”. Questo è facile da capire e fornisce un quadro chiaro. Quando si tratta di qualità di vita, le cose si complicano. Il DLQI* è spesso utilizzato per misurare la qualità di vita delle persone colpite [4]. Tuttavia, presenta anche dei punti deboli, soprattutto per i pazienti anziani o per quelli socialmente isolati, e spesso il punteggio non viene utilizzato al di fuori dei grandi centri. Nonostante queste limitazioni, il DLQI consente di confrontare la qualità di vita a lungo termine per molti anni. Infine, c’è il monitoraggio della malattia a lungo termine, per il quale sono disponibili strumenti come RECAP* e ADCT*, ma che raramente vengono utilizzati regolarmente nella pratica [4].
Infine, quali criteri indicano che l’obiettivo terapeutico è stato raggiunto?
Discussione Prof Eyerich e Prof Conrad:
Esistono vari approcci, come l’attività minima della malattia (MDA) o il treat-to-target (T2T ) [8, 9]. La MDA considera sia la gravità oggettiva della malattia che il benessere soggettivo del paziente. In questo approccio, i pazienti vengono valutati dopo tre mesi per un obiettivo a breve termine e dopo sei mesi per un obiettivo a lungo termine [9]. In questo modo è possibile valutare se la terapia ha successo o se sono necessari degli aggiustamenti. L’approccio MDA in una malattia come l’AD ha senso, poiché la maggior parte dei pazienti non raggiunge la remissione completa. Tuttavia, si tratta di un concetto complesso che deve essere continuamente sviluppato e rivalutato. Ciò solleva anche la domanda: cosa succede se l’obiettivo MDA non viene raggiunto?
Perché è necessario migliorare diverse aree per ridurre l’onere dell’AD per i pazienti?
Discussione Prof Eyerich e Prof Conrad:
[10]Gli studi dimostrano che la riduzione del prurito gioca un ruolo importante nel migliorare la qualità di vita delle persone affette da MA. [10] Anche se i sintomi cutanei sono ampiamente sotto controllo (EASI 90-100), la qualità di vita dei pazienti può essere compromessa se il prurito persiste (WP-NRS 2-10). Pertanto, sia i sintomi cutanei che il prurito dovrebbero essere valutati regolarmente. [11] I dati mostrano che un EASI 90 e un WP-NRS 0/1 possono essere significativamente migliorati e mantenuti per 140 settimane con upadacitinib (RINVOQ®) rispetto al placebo. Con JAKi, tuttavia, si deve sempre considerare il profilo rischio-beneficio. [12] Una recente analisi su un periodo di trattamento fino a 5 anni conferma il profilo beneficio-rischio favorevole di upadacitinib nel trattamento dell’MA e non ha evidenziato nuovi rischi per la sicurezza. È importante monitorare i rischi e informare bene i pazienti. La decisione a favore di JAKi deve sempre basarsi su fatti concreti, come i fattori clinici, l’età e le comorbidità.Cos’altro bisogna considerare quando si sceglie una terapia di AD, oltre ai punti citati?
Discussione Prof Eyerich e Prof Conrad:
L’AD è una malattia molto eterogenea e un approccio terapeutico personalizzato ha senso in questo caso. Mentre un approccio standard è spesso sufficiente per la PsO, si deve tenere conto del fatto che nell’AD giocano un ruolo diverse vie di segnalazione molecolare. [13] La varietà di citochine coinvolte – come l’interleuchina (IL)-4, IL-13, IL-31, TSLP, IFNγ e IL-22 – rende il trattamento più complicato. Mentre i biologici si legano a singole citochine o recettori e quindi inibiscono quasi completamente questo bersaglio per un periodo di tempo prolungato, la segnalazione JAK è a valle di più citochine e l’efficacia può essere osservata a dosi che modulano parzialmente e reversibilmente più vie di segnalazione [14, 15]. [16] Le meta-analisi di rete mostrano che tutti i nuovi farmaci forniscono risultati comparabili in termini di miglioramento dei sintomi cutanei e del prurito, almeno a breve termine. Rimane quindi la domanda: quale terapia è migliore per quale paziente?
Ci sono stati progressi costanti nel trattamento della PsO. Perché l’intervento precoce è importante nella PsO?
Discussione Prof Eyerich e Prof Conrad:
[17]I dati sugli inibitori dell’IL-23 mostrano che l’intervento precoce è fondamentale: il miglioramento dei sintomi cutanei è significativamente migliore se il trattamento viene iniziato entro i primi due anni dall’esordio della malattia. <1, 1-5 oder>Altri dati sugli inibitori dell’IL-17 mostrano anche differenze tra i pazienti con una durata della malattia di 5 anni, con quelli con una durata della malattia più lunga prima del trattamento che mostrano una maggiore probabilità di ricaduta. [18] Ciò sottolinea la potenziale importanza di un intervento precoce.Quali sono gli altri vantaggi di un trattamento precoce?
Discussione Prof Eyerich e Prof Conrad:
Oltre a migliorare i sintomi cutanei, il trattamento precoce potrebbe anche ridurre il rischio di comorbidità come le malattie cardiovascolari e l’artrite psoriasica [19, 20]. [21] I trattamenti moderni, come gli inibitori dell’IL-17 e dell’IL-23, offrono un migliore profilo rischio-beneficio a lungo termine per il trattamento della psoriasi da moderata a grave. Tuttavia, la domanda chiave rimane: quali pazienti dovrebbero essere avviati precocemente? È economicamente vantaggioso farlo per tutti? Gli specialisti che trattano i pazienti sono attenti a fare ciò che è meglio per loro, senza essere eccessivamente gravati dagli aspetti economici.
Conclusione
La discussione ha chiarito che il trattamento dell’AD e della PsO continua a presentare sfide complesse e che il benessere soggettivo dei pazienti deve essere preso in considerazione quando si pianifica e si valuta la terapia. Mentre l’AD richiede di pensare al di là dei punteggi oggettivi e di considerare maggiormente la qualità della vita e il prurito, l’intervento precoce nella PsO è fondamentale per raggiungere la remissione completa e prevenire le co-morbilità.
* Abbreviazioni: ADCT = Atopic Dermatitis Control Test; DLQI = Dermatology Life Quality Index; EASI = Eczema Area and Severity Index; HOME = Harmonising Outcome Measures for Eczema; Itch NRS = Itch Numerical Rating Scale; POEM = Patient Oriented Eczema Measure; RECAP =Recap of Atopic Eczema.
Brevi informazioni tecniche su RINVOQ® e SKYRIZI
Questo articolo è stato realizzato con il sostegno finanziario di AbbVie AG, Alte Steinhauserstrasse 14, 6330 Cham.
CH-ABBV-240123 01/2025 Questo articolo è stato pubblicato in tedesco.
Letteratura
1 Weidinger, S., et al, Dermatite atopica. Nat Rev Dis Primers, 2018. 4(1): p. 1.
2 Griffiths, C.E.M., et al, Psoriasi. Lancet, 2021 (10281): p. 1301-1315.
3 Drucker, A.M., et al, The Burden of Atopic Dermatitis: Summary of a Report for the National Eczema Association. J Invest Dermatol, 2017. 137(1): p. 26-30.
4. Harmonising Outcome Measures for Eczema (HOME). Pagina iniziale. http://www.homeforeczema.org/ [Last accessed September 2024]. .
5 Simpson, E.L., et al, Carico del paziente nella dermatite atopica (AD) da moderata a grave: intuizioni da uno studio clinico di fase 2b su dupilumab negli adulti. J Am Acad Dermatol, 2016. 74(3): p. 491-8.
6 Whiteley, J., et al, L’onere della dermatite atopica negli adulti statunitensi: risultati del National Health and Wellness Survey 2013. Curr Med Res Opin, 2016. 32(10): p. 1645-1651.
7 Silverberg, J.I., Associazioni tra dermatite atopica e altri disturbi. F1000Res, 2018. 7: p. 303.
8 De Bruin-Weller, M., et al, Treat-to-Target in Atopic Dermatitis: An International Consensus on a Set of Core Decision Points for Systemic Therapies. Acta Derm Venereol, 2021. 101(2): p. adv00402.
9 Silverberg, J.I., et al, Combinare i principi del trattamento a bersaglio e il processo decisionale condiviso: raccomandazioni internazionali basate sul consenso degli esperti con un concetto nuovo per i criteri di attività minima della malattia nella dermatite atopica. J Eur Acad Dermatol Venereol, 2024.
10 Reich, K., et al, Livelli più elevati di risposta sulle misure di gravità della dermatite atopica clinica sono associati a miglioramenti significativi nelle misure dei sintomi e della qualità di vita riferite dai pazienti: Analisi integrata di tre studi di fase 3 su upadacitinib. J Eur Acad Dermatol Venereol, 2023.
11. Silverberg JI, et al. Efficacia e sicurezza di Upadacitinib per 140 settimane in adolescenti e adulti con dermatite atopica da moderata a grave: risultati dello studio clinico randomizzato di fase 3. Presentazione orale, presentata all’Accademia Europea di Dermatologia e Venereologia (EADV). Ottobre 2023. abstract 4392.
12 Bunick C, et al, Sicurezza a lungo termine a 5 anni di upadacitinib nella dermatite atopica: un’analisi integrata che comprende oltre 7000 anni di esposizione, Revolutionizing Atopic Dermatitis (RAD), Virtual, 10 dicembre 2023.
13 Guttman-Yassky, E., et al, Il ruolo della segnalazione della Janus chinasi nella patologia della dermatite atopica. J Allergy Clin Immunol, 2023. 152(6): p. 1394-1404.
14 Clark, J.D., M.E. Flanagan e J.B. Telliez, Scoperta e sviluppo di inibitori della Janus chinasi (JAK) per le malattie infiammatorie. J Med Chem, 2014. 57(12): p. 5023-38.
15 Virtanen, A.T., J. Raivola e O. Silvennoinen, JAKinib selettivi: prospettive nelle malattie infiammatorie e autoimmuni. BioDrugs, 2019. 33(1): p. 15-32.
16 Silverberg, J.I., et al, Efficacia comparativa delle terapie sistemiche mirate per la dermatite atopica da moderata a grave senza corticosteroidi topici: revisione sistematica e meta-analisi di rete. Dermatol Ther (Heidelberg), 2022. 12(5): p. 1181-1196.
17 Schakel, K., et al, L’intervento precoce sulla malattia con guselkumab nella psoriasi porta a un tasso più elevato di eliminazione cutanea completa stabile (‘super risposta clinica’): Risultati alla settimana 28 dello studio di fase IIIb in corso, randomizzato, in doppio cieco, a gruppi paralleli, GUIDE. J Eur Acad Dermatol Venereol, 2023. 37(10): p. 2016-2027.
18 Lebwohl, M., et al, Indagine sulla ricaduta della psoriasi a placche dopo il ritiro del secukinumab nei pazienti di due studi di fase III. Clin Exp Dermatol, 2024. 49(8): p. 793-800.
19 Choi, H., et al, Il trattamento della psoriasi con terapia biologica è associato al miglioramento del nucleo necrotico ricco di lipidi della placca coronarica: risultati di uno studio prospettico e osservazionale. Circ Cardiovasc Imaging, 2020. 13(9): p. e011199.
20 Singla, S., et al, Associazione tra immunoterapia biologica per la psoriasi e tempo di insorgenza dell’artrite infiammatoria: uno studio di coorte retrospettivo. Lancet Rheumatol, 2023. 5(4): p. e200-e207.
21 Armstrong, A.W., et al, Profili benefici-rischio a lungo termine dei trattamenti per la psoriasi a placche da moderata a grave: una meta-analisi di rete. Dermatol Ther (Heidelberg), 2022. 12(1): p. 167-184.
Le referenze possono essere richieste dagli specialisti all’indirizzo medinfo.ch@abbvie.com.