A partire dall’età di cinque anni, la pipì diurna è considerata incontinenza. Il trattamento è preferibilmente multimodale. In alcuni casi, è necessario rivolgersi a una clinica pediatrica specializzata.
La vescica, in quanto sistema a bassa pressione, è responsabile dell’immagazzinamento e dello svuotamento coordinato dell’urina. Il controllo volontario della vescica e la regolazione della minzione richiedono una complessa interazione tra percorsi autonomici e somatici con connessioni a più centri nel cervello e nel midollo spinale. Nei bambini, a differenza degli adulti, alcuni processi sono soggetti a maturazione e sorge la domanda su quando l’incontinenza nei bambini sia considerata patologica e debba essere ulteriormente chiarita. I bambini raggiungono l’incontinenza urinaria diurna in media all’età di 3,5 anni, le ragazze leggermente prima dei ragazzi. All’età di sei anni, quasi tutti i bambini sono continenti. Di solito c’è un intervallo di circa quattro mesi tra il raggiungimento della continenza diurna e notturna [1,2].
Definizione di incontinenza
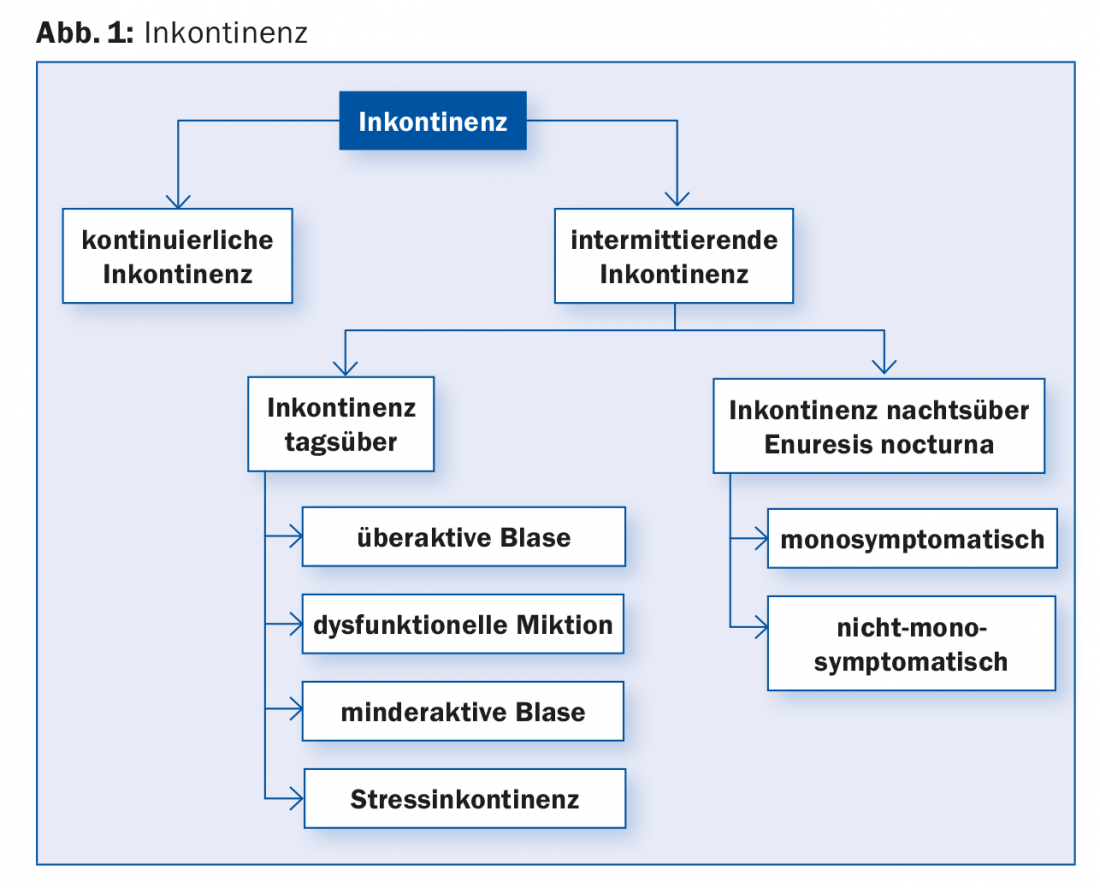
Secondo l’ICCS (International Children’s Continence Society), l’incontinenza diurna riguarda i bambini di età superiore ai cinque anni. Per incontinenza si intende una perdita involontaria di urina, intermittente o continua, che si verifica più di una volta al mese o tre volte in tre mesi. Si distingue tra l’incontinenza diurna (il termine enuresi diurna non dovrebbe più essere usato) e l’incontinenza notturna, enuresi notturna (Fig. 1) [3]. L’incontinenza diurna ha un’incidenza fino al 6,3% [4]. I problemi comportamentali, tra cui il disturbo da deficit di attenzione e iperattività, il comportamento provocatorio e i disturbi d’ansia, si riscontrano fino al 30% dei casi [3].
Genesi
L’interazione tra detrusore e sfintere è soggetta a un processo di sviluppo. La genesi della vescica iperattiva è controversa. Diversi studi indicano che si tratta di un disturbo dell’inibizione corticale del detrusore piuttosto che dell’immaturità [5].
Chiarimenti
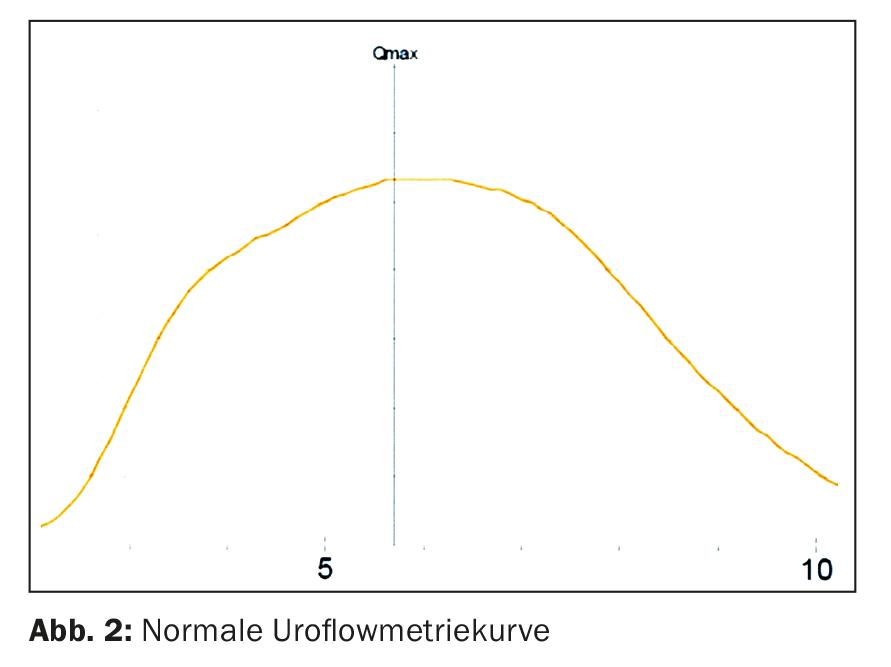
Per identificare il disturbo della minzione, è necessaria un’anamnesi dettagliata della minzione con informazioni sulle disfunzioni di immagazzinamento e di minzione (tab. 1). Un diario della minzione per due o tre giorni, con l’annotazione delle fasi di bagnatura, fornisce ulteriori informazioni utili. Non deve mancare l’anamnesi familiare relativa all’enuresi notturna, alle malattie muscolari e neurologiche. Uno stato fisico, compreso quello genitale, e uno stato neurologico completano l’esame clinico. Si deve eseguire l’ecografia dei reni e del tratto urinario per escludere la patologia, nonché l’uroflussometria con derivazione EMG e determinazione dell’urina residua. L’uroflussimetria è un eccellente metodo di screening per le disfunzioni del tratto urinario inferiore (Fig. 2) . Deve essere ordinata un’analisi delle urine con lo stato delle urine, il peso specifico e, se la domanda è specifica, una coltura delle urine. È estremamente importante individuare la stitichezza, poiché ha un impatto negativo sulla situazione della vescica. Gli esami invasivi come il cistogramma della minzione, la cistoscopia e l’esame urodinamico vengono eseguiti solo quando sono specificamente indicati.
Diagnosi
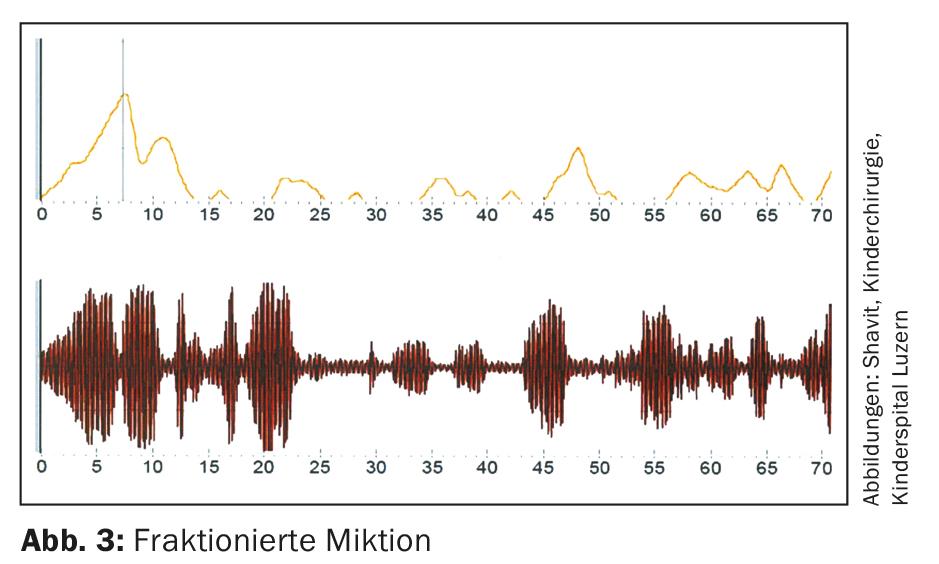
In caso di incontinenza, si deve prendere in considerazione una causa organica (reni doppi nelle bambine con ureteri che si aprono nel vestibolo in modo ectopico, valvole uretrali posteriori nei maschi, cordone ombelicale), che richiede un work-up prolungato presso una clinica pediatrica specializzata. I disturbi funzionali della minzione con incontinenza diurna e/o notturna riguardano l’immagazzinamento, la minzione o addirittura entrambe le cose insieme. In base all’anamnesi e ai chiarimenti effettuati, di solito è possibile determinare bene il disturbo della minzione e iniziare la terapia appropriata. La vescica iperattiva si manifesta attraverso sintomi primari con incontinenza durante il giorno, eventualmente anche di notte, una maggiore frequenza della minzione e lo svuotamento di piccole porzioni di urina. Le manovre di mantenimento, come stringere le gambe e sedersi sui talloni, sono usate frequentemente. Il rinvio della minzione porta a minzioni poco frequenti e all’espulsione di grandi quantità di urina. Nel corso della malattia, può verificarsi una vescica inattiva con minzione pressante, formazione di urina residua e infezioni ricorrenti del tratto urinario (Fig. 3).
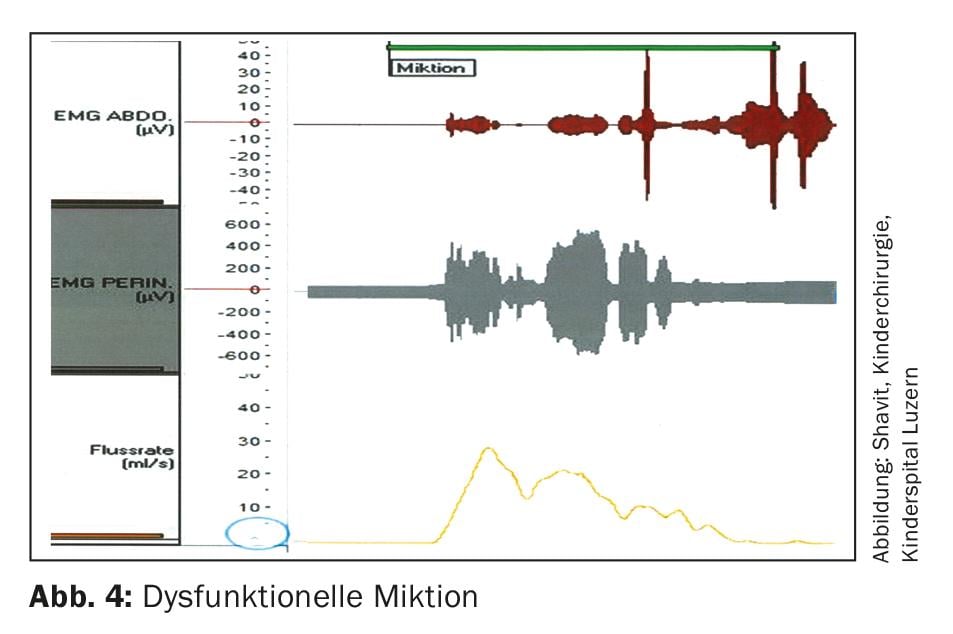
Nella minzione disfunzionale, c’è un disturbo della minzione. Durante la minzione, il pavimento pelvico non è rilassato o contratto, come dimostra l’uroflussimetria con derivazione EMG. Questo porta alla “minzione staccata” ( Fig. 4) con formazione di urina residua e infezioni ricorrenti del tratto urinario. L’afflusso vaginale nelle ragazze porta all’incontinenza durante il giorno, a causa del gocciolamento di urina dopo la minzione. Cambiare la posizione di seduta (ad esempio, usare la toilette a cavalcioni), sostenere le gambe su uno sgabello o pulire i genitali con una leggera pressione sul perineo può contrastare il post-drop. L’incontinenza da sforzo è estremamente rara nei bambini. I bambini con fibrosi cistica dovrebbero ricevere una fisioterapia protettiva del pavimento pelvico. L’incontinenza da risate” è lo svuotamento completo della vescica durante una risata fragorosa. Più il bambino è giovane, più i sintomi sono pronunciati. La genesi non è del tutto chiara [6]. La fisioterapia del pavimento pelvico ha dimostrato di essere un trattamento efficace.
La sindrome della “frequenza urinaria solo diurna” si manifesta come urgenza senza incontinenza. I bambini vanno in bagno fino a 30 volte al giorno, ma dormono tutta la notte. I sintomi compaiono all’improvviso senza alcuna causa apparente e scompaiono spontaneamente nel giro di sei-dodici mesi. Non sono state riscontrate situazioni di stress. Gli antimuscarinici hanno un effetto limitato [7].
Se è presente la stitichezza, si raccomanda di trattarla in primo luogo. Questo spesso migliora l’incontinenza durante il giorno. Gli antimuscarinici devono essere usati con cautela, perché possono peggiorare la stitichezza. Se l’incontinenza si verifica durante il giorno con copresenza di trabocco, si parla di disfunzione vescico-intestinale [3].
Terapia
L’addestramento della vescica prevede che i bambini vadano in bagno a orari fissi ogni due o tre ore, con le gambe appoggiate su uno sgabello, anche se non sentono il bisogno di urinare. Nella vita di tutti i giorni, andare alla toilette durante i pasti si è dimostrato un successo: Pasto del mattino/”Znüni”/pranzo/”Zvieri”/cena e prima di andare a letto.
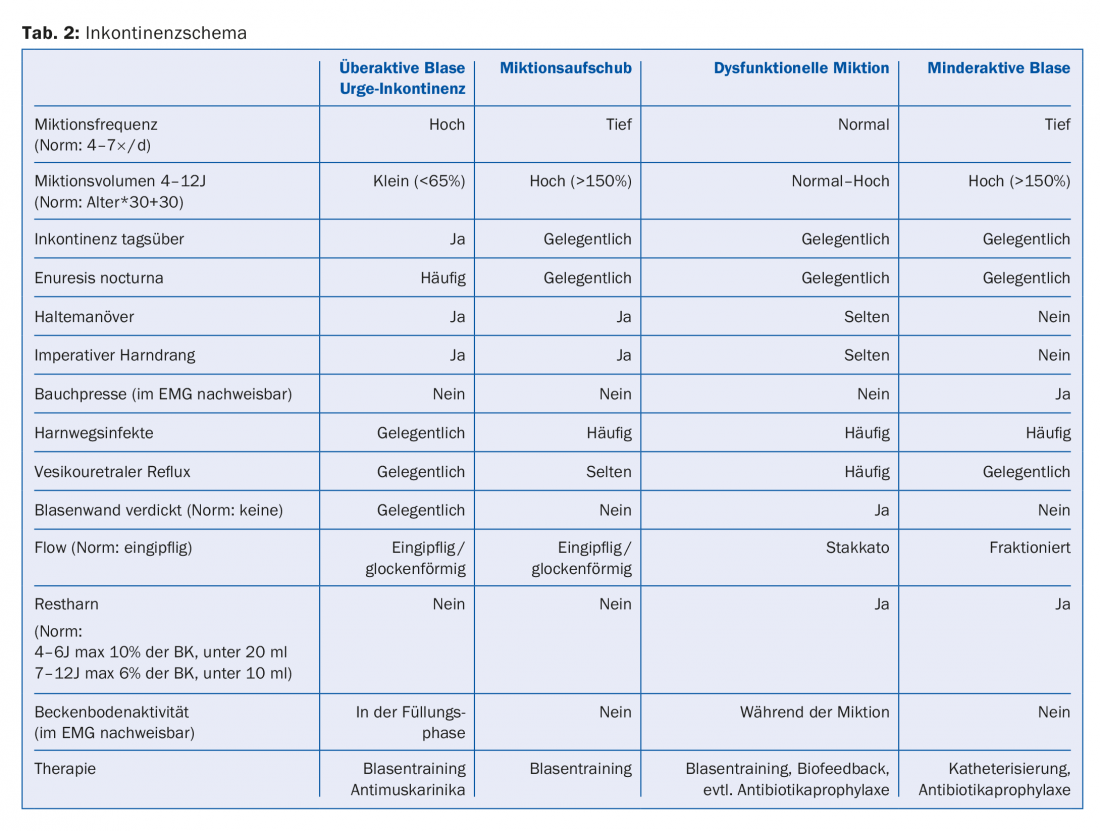
In Svizzera, l’unico farmaco antimuscarinico approvato per i bambini è l’ossibutinina (0,5 mg/kgKG suddivisi in due o tre dosi al giorno). Gli effetti collaterali centrali (aumento dell’aggressività e/o disturbi della concentrazione) sono prevedibili a causa della ricettività del liquido cerebrospinale (CSF) dei prodotti di degradazione. Si raccomanda che il farmaco venga assunto gradualmente e che si tenti di interromperlo ogni quattro mesi. La neuromodulazione transcutanea sul dermatomo S3, utilizzando un’unità TENS con frequenze appositamente depositate, offre una buona alternativa alla terapia antimuscarinica, con un tasso di successo fino al 70% [8]. La fisioterapia del pavimento pelvico o la terapia di biofeedback per la minzione disfunzionale devono essere eseguite da fisioterapisti pediatrici appositamente formati. I bambini imparano a rilassare il pavimento pelvico durante la minzione. L’uso di diverse modalità di trattamento migliora le possibilità di successo [9]. La Tabella 2 riassume i valori normali e i disturbi della minzione più comuni, con i sintomi e le opzioni di trattamento.
Incontinenza durante la notte, enuresi notturna
Viene fatta una distinzione tra enuresi notturna primaria e secondaria. Se un bambino è stato continente di notte per sei mesi o più e ricomincia a bagnare il letto, si parla di enuresi notturna secondaria. L’enuresi notturna primaria si divide in forma monosintomatica e non monosintomatica. Per enuresi notturna monosintomatica si intende solo l’enuresi notturna senza la presenza di altri disturbi della minzione durante il giorno, altrimenti si parla di enuresi notturna non monosintomatica. Circa il 10% dei bambini di 7 anni ne è affetto, mentre gli adulti sono ancora colpiti nell’1% [3,10].
Genesi
Diversi meccanismi giocano un ruolo eziologico: aumento della produzione notturna di urina (>130% della capacità vescicale calcolata), iperattività notturna del detrusore e sviluppo ritardato della veglia. L’enuresi notturna si verifica sporadicamente in circa il 30%, mentre è ereditata in modo autosomico dominante in circa il 50% [10].
Chiarimenti
Come nel caso dell’incontinenza diurna, per l’enuresi notturna si raccomanda un work-up completo che includa un registro delle minzioni e un’analisi delle urine con determinazione del peso specifico dell’urina a digiuno, che dovrebbe essere superiore a 1015. Nella diagnosi differenziale dell’enuresi notturna, devono essere escluse le malattie organiche come il diabete mellito, il diabete insipido o le uropatie.
Se si verifica un’enuresi notturna secondaria, si deve considerare una situazione di stress psicologico o la contemporanea presenza di un disturbo della minzione che influenza negativamente la situazione durante la notte.
Terapia
Le opzioni terapeutiche includono la desmopressina e l’apparato di eccitazione.
La desmopressina mostra un buon effetto nella poliuria notturna. Tuttavia, se l’attenzione si concentra su una capacità vescicale funzionalmente ridotta, si raccomanda l’uso dell’apparecchiatura di risveglio. Oltre al condizionamento, determina un aumento della capacità vescicale durante il giorno [11].
Messaggi da portare a casa
- La pipì durante il giorno è considerata incontinenza a partire dall’età di cinque anni.
- L’eventuale stitichezza presente deve essere trattata prima.
- Il trattamento multimodale dell’incontinenza migliora le possibilità di successo.
- I problemi comportamentali si verificano fino al 30% dei casi; nell’enuresi notturna secondaria monosintomatica, vanno ricercate situazioni di stress psicologico.
- In caso di incontinenza continua e/o di infezioni ricorrenti delle vie urinarie e/o di formazione massiccia di urina residua, occorre rivolgersi a una clinica pediatrica specializzata.
Letteratura:
- Largo RH, Gianciaruso M, Prader A: Lo sviluppo del controllo intestinale e vescicale dalla nascita ai 18 anni. Schweiz Med Wochenschr 1978; 108(5): 155-160.
- Jansson UB, et al.: Schema di vescica e acquisizione del controllo della vescica dalla nascita all’età di 6 anni – uno studio longitudinale. J Urol 2005; 174: 289-293.
- Austin PF, et al: La standardizzazione della terminologia della funzione delle basse vie urinarie nei bambini e negli adolescenti: Rapporto di aggiornamento del Comitato di Standardizzazione della Società Internazionale di Continenza Infantile. J Urol 2014; 191(6): 1863-1865.e13.
- Swithinbank LV, et al: La storia naturale dell’incontinenza urinaria diurna nei bambini: un’ampia coorte britannica. Acta Paediatrica 2010; 99: 1031-1036.
- Sillen U: La funzione vescicale nei neonati sani e il suo sviluppo durante l’infanzia. J Urol 2001; 166: 2376-2381.
- Logan BL, Blais S: Incontinenza da sforzo: evoluzione del concetto e del trattamento. J Pediatric Urol 2017 Oct; 13(5): 430-435.
- Bergmann M, et al: Frequenza urinaria diurna straordinaria nell’infanzia – una serie di casi e una revisione sistematica della letteratura. Pediatr Nephrol 2009; 24: 789-795.
- Lordêlo P, et al: Stimolazione elettrica nervosa transcutanea nei bambini con vescica iperattiva: uno studio clinico randomizzato. J Urol 2010; 184: 683-689.
- Thom M, et al: Gestione della disfunzione del tratto urinario inferiore: un approccio graduale. Journal of Pediatric Urology 2012; 8: 20-24.
- von Gontard A, Heron J, Joinson C: Storia familiare di enuresi notturna e incontinenza urinaria: risultati di un ampio studio epidemiologico. J Urol 2011; 185: 2303-2306.
- Hivistendahl GM, et al: L’effetto del trattamento con allarme sulla capacità funzionale della vescica nei bambini con enuresi notturna monosintomatica. J Urol 2004; 171: 2611-2614.
PRATICA GP 2018; 13(5): 11-14