Dopo che l’efficacia medica della trombolisi è stata scientificamente provata, negli Stati Uniti, in Canada, in Australia e nella maggior parte dei Paesi europei sono stati compiuti grandi sforzi per migliorare l’infrastruttura per un trattamento dell’ictus il più precoce possibile, interdisciplinare, interprofessionale e adeguato al livello. L’attenzione è rivolta al miglioramento della catena di soccorso e alla formazione di unità e centri per ictus, nonché alla creazione e all’espansione di strutture adeguate per la neuroriabilitazione. Per la prevenzione, l’educazione del paziente a uno stile di vita sano è fondamentale. In termini di farmaci, per esempio, bisogna fare attenzione a garantire un buon controllo della pressione sanguigna e l’anticoagulazione per la fibrillazione atriale.
L’ictus è la terza causa di morte e la causa più comune di disabilità permanente in età adulta. Secondo le stime, ogni anno in Svizzera si verificano circa 16.000 ictus cerebrali. Oltre alla tragedia del destino di ogni singolo paziente, l’ictus comporta anche costi immensi, poiché senza terapia quasi la metà dei pazienti rimane invalida.
Dato il breve tempo che intercorre tra l’insorgenza dei sintomi e la ricanalizzazione efficace mediante trombolisi endovenosa e/o terapia endovascolare, i processi nella fase di pre-ospedalizzazione e nella fase acuta in ospedale devono essere ben organizzati. Ogni minuto è prezioso e qualsiasi perdita di tempo deve essere evitata a tutti i costi. Numerosi studi hanno dimostrato che la maggior parte del tempo viene persa nella fase di pre-ospedalizzazione. I ritardi spesso si verificano quando i pazienti, i parenti o i passanti non riconoscono i sintomi dell’ictus cerebrale o non li prendono sul serio. Pertanto, le campagne di informazione sono di importanza centrale. In Svizzera, queste attività sono coordinate principalmente dalla Fondazione Svizzera per il Cuore, che ha svolto un lavoro eccellente negli ultimi anni – ad esempio nell’ambito della campagna sull’ictus e della campagna HELP. Purtroppo, non esiste ancora un quadro giuridico per le campagne di sensibilizzazione sulle malattie vascolari finanziate dallo Stato.
Non di rado, c’è anche un ritardo dovuto a complicati canali di allerta multilivello. Come ha dimostrato uno studio di Berna, la minor quantità di tempo viene persa nella fase di pre-ospedalizzazione quando l’allarme viene lanciato tramite il 144 [1]. Pertanto, in caso di sospetto di ictus, è necessario chiamare immediatamente il 144. Negli ospedali, le infrastrutture, i processi e la disponibilità del personale devono essere ben organizzati per evitare inutili perdite di tempo dopo l’arrivo al pronto soccorso. Una registrazione completa e un’analisi regolare della durata dall’insorgenza dei sintomi alla diagnostica per immagini e alla terapia nella fase acuta sono tra i compiti più importanti dei centri e delle stroke unit.
Unità per ictus e centri per ictus
Il concetto di stroke unit (SU) è che i medici specializzati valutano il paziente con un sospetto ictus il più precocemente possibile, in modo che la diagnosi e la terapia mirata possano essere avviate immediatamente. I pazienti ricevono un’assistenza interdisciplinare da parte di neurologi, neuroradiologi, infermieri specializzati, internisti, anestesisti, medici di terapia intensiva, neurochirurghi e, se necessario, cardiologi, chirurghi vascolari e angiologi in un reparto che ricovera solo o principalmente pazienti con malattia cerebrovascolare acuta. Inoltre, devono essere disponibili anche team formati di fisioterapia, terapia occupazionale e logopedia.
Oltre ai trattamenti specialistici in fase acuta, l’attenzione si concentra anche sul chiarimento precoce della causa dell’ictus e sulla prevenzione mirata. Un’enfasi particolare è posta anche sull’informazione: Il quadro clinico deve essere comunicato ai pazienti e ai familiari in modo comprensibile. Numerosi studi inglesi, scandinavi e americani hanno dimostrato che questo trattamento specialistico interdisciplinare dei pazienti colpiti da ictus riduce in modo significativo la mortalità e il rischio continuo di disabilità. Anche i tempi di degenza, il rischio di ricovero in una casa di cura e i costi totali potrebbero essere ridotti in modo impressionante, perché il grado di disabilità dei pazienti alla dimissione potrebbe essere complessivamente ridotto.
Il trattamento in una SU è efficace per tutte le gravità e tutte le età dei pazienti con ictus [2–4]. È stato anche dimostrato che un’unità ictus definita spazialmente è superiore a una SU funzionale (cioè il trattamento da parte di un team ictus che si occupa di pazienti con ictus in diversi reparti dell’ospedale).
Un centro ictus (SC) comprende una stroke unit e offre l’intero spettro della moderna medicina dell’ictus 24 ore su 24 (neuroradiologia interventistica, chirurgia vascolare, neurochirurgia, cardiologia, ecc.) Il focus è sul trattamento endovascolare dell’ictus acuto, sulla rivascolarizzazione carotidea acuta e sull’emicraniectomia decompressiva.
Certificazione delle unità e dei centri per l’ictus
L’8 gennaio 2012, l’organo decisionale dell’Accordo intercantonale sulla medicina altamente specializzata (IVHSM) ha conferito il mandato per la certificazione dei centri e delle unità per l’ictus alla Federazione svizzera delle società di neurologia (SFCNS)/Commissione ictus cerebrale. Questo mandato si basa sulla decisione dell’organo decisionale dell’IVHSM del 21 giugno 2011. L’SFCNS è l’organizzazione ombrello delle neuroscienze cliniche. Al momento di nominare la Commissione SFCNS per l’ictus cerebrale, è stata data molta importanza all’inclusione di rappresentanti dei vari settori specialistici (neurologia, neurochirurgia, neuroradiologia, medicina interna, medicina intensiva).
Gli obiettivi principali della certificazione sono garantire la qualità dell’assistenza ai pazienti con ictus in Svizzera sulla base di considerazioni professionali e assicurare un’assistenza completa ai pazienti con ictus nelle reti. I criteri di certificazione si basano su prove scientifiche e tengono conto delle linee guida dell’Organizzazione europea dell’ictus (ESO) e della Società svizzera dell’ictus (SHG).
Oltre alla competenza professionale e all’infrastruttura, viene data particolare importanza al collegamento in rete dei fornitori di servizi, all’organizzazione della catena di salvataggio e alle linee guida istituzionali per il trattamento e il monitoraggio. Si sta creando un registro nazionale dell’ictus (Swiss Stroke Registry) che, oltre al controllo della qualità, identificherà le lacune nell’assistenza.
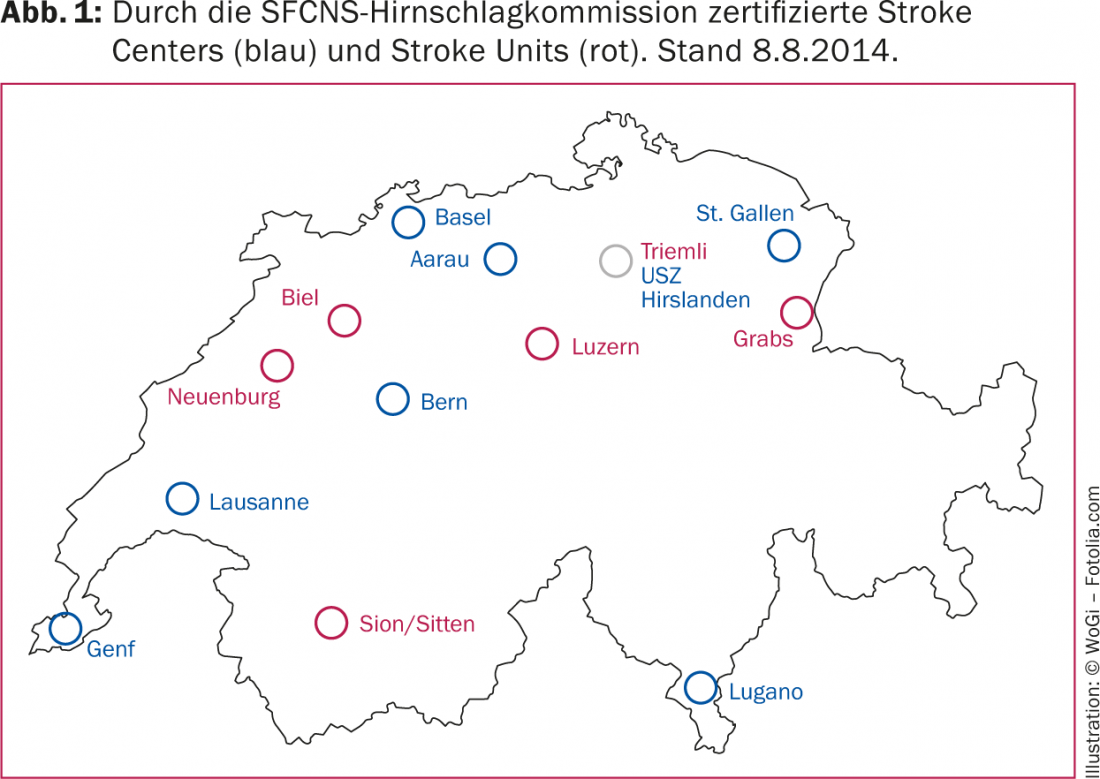
Inoltre, alla Commissione SFCNS sull’ictus cerebrale è stato affidato il compito di documentare il coordinamento nell’area della formazione e dell’addestramento continuo, nonché della ricerca. Nel frattempo, otto centri per l’ictus e sei stroke unit sono già stati certificati con successo in Svizzera (Fig. 1). Numerosi altri ospedali stanno per ottenere la certificazione o l’hanno richiesta. Nella maggior parte delle regioni con centri certificati per l’ictus e/o unità per l’ictus, finora è stato osservato un chiaro miglioramento della struttura assistenziale. Informazioni dettagliate sul processo di certificazione sono disponibili sul sito www.sfcns.ch.
Collegamento in rete
La Commissione per l’ictus cerebrale della SFCNS e la Società svizzera per l’ictus raccomandano che le unità per l’ictus e i centri per l’ictus svizzeri formino reti regionali per la cura dell’ictus in consultazione reciproca [5]. È importante che tutte le parti interessate (fornitori di cure primarie, medici di emergenza, servizi di soccorso, ospedali regionali e cliniche di riabilitazione) siano coinvolte. La teleradiologia e la telemedicina offrono la possibilità di collegare in rete anche regioni geograficamente lontane con una stroke unit e/o un centro ictus e di fornire loro una buona assistenza. La formazione di questa rete è in diverse fasi di avanzamento in Svizzera e rappresenta uno dei compiti interdisciplinari più importanti per il futuro.
Prevenzione
Quando parliamo di cura dell’ictus, la prevenzione non deve essere trascurata in nessun caso. Come misure non farmacologiche, l’attenzione si concentra su: uno stile di vita sano con un’attività fisica regolare (ad esempio, tre volte 30 minuti/settimana), una dieta equilibrata con un consumo abbondante di frutta e verdura e l’astensione da diete ad alto contenuto di sale, il non consumo di nicotina e l’evitare l’eccesso di peso. I farmaci, il trattamento ottimale della pressione arteriosa e l’anticoagulazione per la fibrillazione atriale possono ridurre significativamente il rischio di ictus ischemico. Le terapie aggiuntive con statine e antitrombotici svolgono un ruolo importante, soprattutto nei casi di ateromatosi pronunciata delle arterie che alimentano il cervello e dopo un ictus. Come già detto, è di grande importanza informare la popolazione sui sintomi dell’ictus e adottare misure comportamentali adeguate (“il tempo è cervello”), in modo che la trombolisi possa essere applicata precocemente e in tempo utile alle persone colpite. L’educazione non deve limitarsi ai pazienti più anziani o ai gruppi a rischio, perché anche i giovani adulti con un profilo di rischio basso sono interessati.
Prospettiva
Ci sono grandi speranze che i nuovi trombolitici e i più moderni concetti di terapia endovascolare, nonché l’imaging cerebrovascolare multimodale, migliorino ulteriormente la prognosi dei pazienti con ictus. Per garantire che tutti i pazienti possano beneficiare di questi progressi, l’obiettivo deve essere quello di fornire un’assistenza adeguata e completa per l’ictus. Attualmente in Svizzera si stanno creando numerose unità per l’ictus, spesso in stretta collaborazione con un centro per l’ictus già esistente. Anche gli ospedali regionali senza unità ictus e i fornitori di cure primarie dovrebbero essere inclusi nelle reti. Il Registro Cerebrovascolare Svizzero identificherà le lacune nell’assistenza e ha un grande potenziale per diventare uno strumento importante nel controllo della qualità e nella ricerca sui servizi sanitari nel prossimo futuro.
Letteratura:
- Agyeman O, et al: Tempo di ricovero nell’ictus ischemico acuto e nel TIA. Stroke 2006; 37: 963-966.
- Stroke Unit Trialists’ Collaboration: Assistenza ospedaliera organizzata (stroke unit) per l’ictus (revisione Cochrane). La Biblioteca Cochrane 2009; 1.
- Seenan P, Long M, Langhorne P: Le unità di ictus nel loro habitat naturale: revisione sistematica degli studi osservazionali. Stroke 2007; 38: 1886-1892.
- Fuentes B, Diez-Tejedor E: Stroke units: molte domande, alcune risposte. Int J Stroke 2009; 4: 28-37.
- Lyrer P, et al: Unità e centri per l’ictus in Svizzera: linee guida e profilo dei requisiti. Schweiz Med Forum 2012; 47: 918-922.
CARDIOVASC 2014; 13(5): 18-20











