La fibrillazione atriale è l’aritmia cardiaca sostenuta più comune, che si verifica nell’1-2% della popolazione e aumenta fino al 15% con l’età. Tuttavia, soprattutto nei pazienti anziani e molto anziani con fibrillazione atriale, la profilassi efficace dell’ictus con anticoagulanti orali spesso non viene eseguita a causa delle preoccupazioni sull’aumento delle complicanze emorragiche. Quale rischio pesa di più?
I medici che si occupano di pazienti anziani si trovano sempre di fronte a sfide importanti. Poiché non solo la fibrillazione atriale è spesso presente, anche il rischio di ictus nel corso della vita aumenta [1,2]. Inoltre, c’è un rischio 28 volte maggiore di tromboembolismo venoso, associato a un rischio significativamente maggiore di emorragia grave sotto anticoagulazione [3–6]. Infatti, gli anticoagulanti sono uno dei maggiori fattori di rischio per gli eventi avversi associati ai farmaci nei pazienti anziani [7]. Tuttavia, un ictus ischemico su quattro in età avanzata è dovuto a cardioembolismo causato dalla fibrillazione atriale [8]. Quindi, cosa si deve fare?
I problemi clinici impediscono una profilassi efficace
Esiste una serie di buone ragioni per cui la profilassi dell’ictus dovrebbe essere usata con cautela in una clientela anziana. Oltre alla cognizione spesso compromessa, questo include anche un aumento del rischio di cadute, difficoltà nell’impostazione dell’INR, stato nutrizionale, farmaci e possibili comorbilità. Questo perché il rischio di emorragia aumenta, ad esempio, nei pazienti di età superiore ai 75 anni, se sono in co-medicazione con ASA, clopidogrel o FANS, o se hanno un’insufficienza renale (panoramica 1) [9]. Tuttavia, gli studi hanno dimostrato che il beneficio dell’anticoagulazione orale è di gran lunga superiore al rischio di sanguinamento, anche nei pazienti anziani e molto anziani [10].

L’anticoagulazione orale è utile anche nei pazienti anziani
Oltre agli antagonisti della vitamina K (ad esempio fenprocumom, warfarin, acenocumarolo), per l’anticoagulazione orale sono disponibili antagonisti diretti del fattore Xa (ad esempio rivaroxaban, apixaban, edoxaban) e antagonisti diretti della trombina (ad esempio dabigatran). I DOAK, in particolare, hanno acquisito importanza negli ultimi anni. Mostrano una migliore efficacia (grazie al minor numero di ictus emorragici e alla riduzione della mortalità) e sicurezza (grazie al minor numero di emorragie intracraniche) nella fibrillazione atriale non valvolare rispetto agli antagonisti della vitamina K [11]. Effetti coerenti sono stati osservati anche nei pazienti anziani [12].
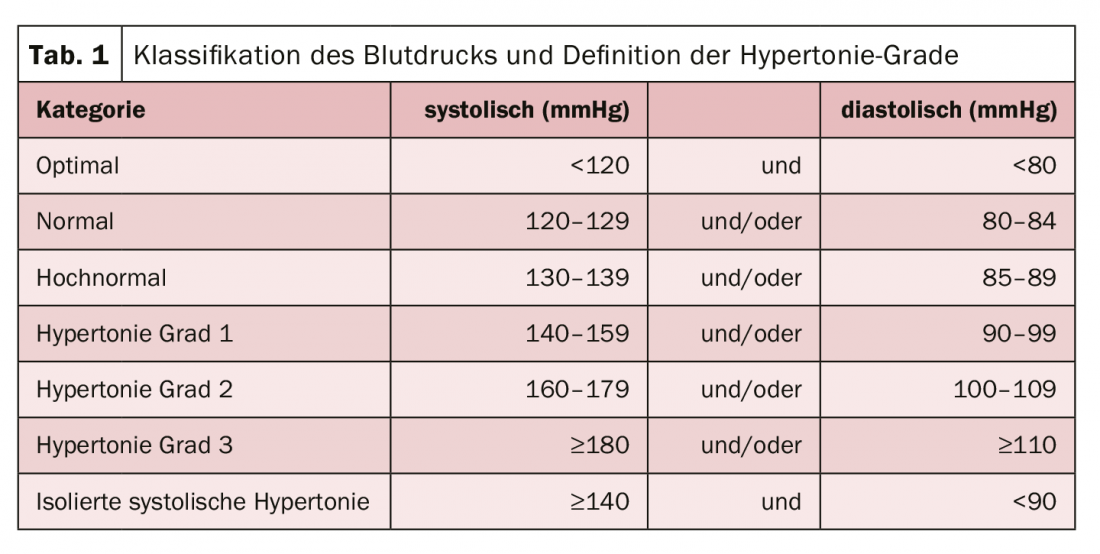
Nonostante tutti i vantaggi, nella pratica bisogna comunque tenere conto di alcuni aspetti (tab. 1). Questi includono gli aggiustamenti della dose o il tasso più elevato di emorragia gastrointestinale. Prima di iniziare la terapia con DOAC, la funzione renale deve quindi essere sempre controllata sulla base della clearance della creatinina. Deve anche essere monitorato regolarmente durante il trattamento. L’interruzione dell’anticoagulazione deve essere presa in considerazione quando l’aspettativa di vita è molto breve, la malattia tumorale avanzata, la demenza grave, il rischio molto elevato di emorragia, lo scarso stato funzionale/la dipendenza dall’assistenza, la scarsa compliance o l’abuso di alcol.
Letteratura:
- Ng KH, et al: Cardiol Ther. 2013; 2(2): 135.
- Wolf PA, et al: Stroke 1991; 22(8): 983.
- Stein PD, et al: Arch Int Med 2004; 164(20): 2260.
- Pautas E, et al Droga Againg. 2006; 23(1): 13-25.
- Pengo V, et al: Thromb Haemost. 2001; 85/3): 418.
- Hajjar ER, et al: Am J Geriatr Pharmacother. 2003; 1(2): 82.
- Nieuwlaat R, et al: Eur Heart J. 2006; 27(24): 3018.
- Gladstone DJ, et al: Stroke 2009; 40: 235-240.
- Kagansky N, et al: Arch Intern Med. 2004; 164(18): 2044.
- Patti, et al: J Am Heart Assoc. 2017,6: e005657.
- Ruff, et al: Lancet. 2014; 383: 955-962.
- Saldon AH, Tsakiris DA: Swiss Med Wkly 2016; 146: w14246.
- Granziera, et al: JAMDA 2015; 16: 358-364.
CARDIOVASC 2020; 18(3): 24