La morte è sempre più presente nei nostri pensieri e, tra le altre cose, ci fa riflettere su questioni etiche, morali e legali relative al morire. È ancora “permesso” morire in questo modo? A chi è ‘permesso’ morire e a chi no? E ogni morte deve essere indagata più da vicino in seguito? Per molti medici di base, la certificazione dei decessi extraospedalieri fa parte dell’assistenza di base e la conoscenza dell’obbligo di denunciare le cosiddette morti straordinarie (agTs), nonché di come condurre un’attenta autopsia medica, è indispensabile.
La morte è sempre più presente nei nostri pensieri e, tra le altre cose, ci porta anche a riflettere su questioni etiche, morali e legali relative al morire. È ancora “permesso” morire in questo modo? A chi è ‘permesso’ morire e a chi no? E ogni morte deve essere indagata più da vicino in seguito? Per molti medici di base, la certificazione dei decessi extraospedalieri fa parte dell’assistenza di base e la conoscenza dell’obbligo di denunciare le cosiddette morti straordinarie (agTs), nonché di come condurre un’attenta autopsia medica, è indispensabile.
La morte straordinaria
Il termine morte straordinaria (agT) è stato introdotto negli anni ’60 dall’allora patologo forense di Zurigo Fritz Schwarz. Si usa solo nella Svizzera tedesca; nelle zone francofone della Svizzera, si parla di “mort suspect”.
La morte straordinaria può essere definita come segue:
a) Morte non naturale: morte violenta o sospetta di violenza (ad esempio, incidente, suicidio, illecito, ma anche: morte in seguito a un errore di trattamento medico). Il termine “violento” non è sinonimo di violenza straniera o di violenza da parte di terzi. Inoltre, ad esempio, in caso di avvelenamento fatale da suicidio, si parla di morte violenta.
b) Morte non chiara: è possibile una morte non naturale. Si tratta di morti improvvise e inaspettate, in cui nulla indica esteriormente una violenza, ma che non si può escludere. Spesso, i decessi inspiegabili si rivelano essere morti naturali dopo il completamento delle indagini (ispezione legale, autopsia, ecc.).
In tutti i cantoni esiste l’obbligo corrispondente di segnalare i decessi straordinari. La maggior parte è stabilita nella legge sanitaria cantonale. L’art. 28 della Legge sanitaria bernese afferma, ad esempio: “Il professionista deve segnalare immediatamente alle autorità di polizia competenti i decessi straordinari avvenuti nel corso della sua pratica professionale”.
Per quanto riguarda il riconoscimento di una morte straordinaria, il primo medico curante ha quindi una posizione centrale. L’opinione che solo i decessi in cui si sospetta un crimine debbano essere segnalati è tanto diffusa quanto sbagliata. Ogni agT deve essere segnalato! L’obbligo di segnalare i decessi tardivi in ospedale è particolarmente spesso trascurato (ad esempio, il decesso tre settimane dopo un incidente stradale o una caduta dalle scale). È proprio qui, tuttavia, che sarebbe necessario un chiarimento della causalità tra evento e morte.
Importante: se il primo medico esaminatore dichiara e riporta un decesso come agT (ossia come morte non naturale o non chiara) dopo le misure di rianimazione e l’accertamento certo della morte, deve evitare qualsiasi ulteriore manipolazione ed esame del cadavere (compreso l’esame medico post-mortem) e nel luogo in cui è stato trovato il cadavere, nel senso di proteggere le tracce, poiché questo è poi il compito della polizia allarmata e del medico legale. è un ufficiale di sanità pubblica, un medico di distretto o di contea. Spesso i segni della morte sono già chiaramente visibili sulle parti esposte del corpo e il rigor mortis può essere percepito anche senza spogliare il cadavere.
La morte naturale
Solo i decessi naturali non devono essere segnalati. Una morte naturale si verifica se il decesso è la conseguenza prevista di una malattia di base nota al momento del suo verificarsi e il decesso è avvenuto senza influenze esterne. Inoltre, non devono esserci indicazioni di possibili influenze esterne, sia nell’ambiente circostante che sul cadavere stesso. La certificazione di una morte naturale richiede un’accurata autopsia medica del cadavere completamente svestito. Se un medico certifica una morte naturale, non si svolgono indagini a valle da parte di personale esperto. Con la sua firma, il medico si assume quindi la responsabilità esclusiva di questo decesso. Pertanto, la morte naturale deve essere certificata solo se le indicazioni per essa sono state consolidate in modo comprensibile. Il requisito per la certificazione di una morte naturale è significativamente più alto per il medico legale rispetto agli altri tipi di morte.
Soprattutto il cadavere non ferito e senza malattie pregresse note rappresenta una grande sfida per il medico legale, poiché in questo caso tutto è possibile come modalità di morte, compreso l’omicidio (ad esempio, soffocamento da parte di un rivestimento morbido, avvelenamento, ecc.) Inoltre, è necessario escludere che il decesso non possa essere il risultato di un evento verificatosi più tempo fa (ad esempio, un incidente stradale, un tentativo di suicidio, ecc.) Il decesso non deve necessariamente essere il risultato diretto delle lesioni subite. Anche la polmonite o l’embolia polmonare dopo un incidente e il ricovero in ospedale, ad esempio, sono in definitiva una conseguenza dell’evento iniziale. Bisogna quindi chiedersi: la persona in questo momento sarebbe molto probabilmente morta anche senza l’evento iniziale (incidente/tentativo di suicidio/trauma corporeo) o sarebbe probabilmente ancora viva senza questo evento? Dichiarare correttamente un decesso come agT – ossia morte non naturale o non chiara – può avere conseguenze non solo in ambito penale, ma anche civile e assicurativo. Se, ad esempio, una morte accidentale viene dichiarata come naturale, i parenti potrebbero vedersi negare il denaro assicurativo a cui hanno diritto.
Tuttavia, una morte naturale deve essere segnalata anche nel seguente caso, ad esempio: i sintomi e il decorso della malattia indicano presumibilmente una morte per infarto. Durante il chiarimento, si scopre che il paziente era stato da un medico poco prima della sua morte e che il medico potrebbe non aver riconosciuto un ECG o un risultato di laboratorio che indicava un attacco cardiaco. non ha svolto le indagini necessarie e non ha preso le misure necessarie. In questo caso, possono esserci fattori esterni legalmente significativi, ossia indicazioni di un errore di trattamento medico per omissione.
Nelle seguenti circostanze, è indicata la segnalazione del decesso, anche se non ci sono riscontri concreti contro una morte naturale dopo l’accertamento del decesso:
- Limitata valutabilità del cadavere (cadaveri in decomposizione, ecc.)
- L’identità non è protetta
- Circostanze eclatanti
- Controversie, minacce in anticipo
- Le condizioni di blocco non sono intatte (ad esempio, porta piatta aperta).
- Disturbo acuto nell’appartamento
- Morti nell’ambiente (prostituzione, droga, ecc.)
- Trattamento o consultazione medica poco prima del decesso (prevenzione di accuse o pettegolezzi)
- Morte durante la custodia o la detenzione da parte della polizia
- Decesso legato a un possibile errore diagnostico o terapeutico (potrebbe essere un reato, ma dovrebbe essere segnalato come un decesso non chiaro per non dare un giudizio preliminare).
- Indicazioni di un cambiamento nella posizione del cadavere (ad esempio, segni di morte che non sono nella posizione corretta).
- Persone nell’interesse pubblico (prevenzione delle voci)
Nota: la mera assenza di lesioni non è un’indicazione di morte naturale, e la morte naturale non è un termine generico per i decessi senza indicazioni sulla modalità di morte!
L’autopsia medica
Se, dopo che il decesso è stato accertato con certezza, il primo medico esaminatore giunge alla conclusione che una morte può essere classificata come naturale con un alto grado di probabilità dopo aver esaminato le circostanze, deve condurre un’accurata autopsia medica. Il medico che esamina il cadavere deve eseguire personalmente l’esame del defunto, che conferma con la sua firma sul certificato di morte (Fig. 1) . Un prerequisito per l’esecuzione accurata di un esame medico post-mortem è la svestizione completa del cadavere. Nel caso di un cadavere con, ad esempio, un rigor mortis completo, la svestizione della parte superiore del corpo può essere più difficile. In ogni caso, tutte le regioni cutanee devono essere ispezionate. L’obiettivo è quello di raccogliere possibili indicazioni di influenza autoinflitta o esterna (ferite, corpi estranei, tracce sospette, ecc.).

L’intera superficie del corpo deve essere ispezionata. Le bende, i cerotti o altre strutture che coprono la superficie del corpo devono essere rimosse o deve essere esaminata anche la pelle sottostante. Tutti gli orifizi del corpo (nasali, orali, canali uditivi, genitali, anali) devono essere ispezionati e valutati per individuare contenuti anomali.
Non appena durante l’esame medico post-mortem vengono scoperte lesioni o altri reperti (ad esempio, i reperti post-mortem non corrispondono all’ora presunta del decesso) o circostanze che fanno sorgere dubbi su una morte naturale, rispettivamente. Se la situazione generale cambia in modo tale da richiedere una segnalazione, l’esame post-mortem deve essere interrotto, il sito deve essere messo in sicurezza e la polizia deve essere avvisata immediatamente.
Il seguente elenco fornisce alcuni esempi di reperti (oltre ai reperti evidenti, ad esempio, per le ferite da arma da fuoco, da taglio o da taglio) che dovrebbero essere esaminati in ogni caso, oltre al rigor mortis e ai segni di morte.
La testa:
- Palpazione del cuoio capelluto per verificare la presenza di gonfiori o aderenze sanguigne.
- Emorragia dal canale uditivo (frattura del cranio)
- Battimenti sul cranio – tintinnio del cranio (frattura del cranio)
- Ematoma monoculare o degli occhiali
- Emorragia da stasi nelle palpebre e/o nella congiuntiva, nella mucosa orale, nella pelle del viso e nella pelle dietro le orecchie (strangolamento).
- Rivestimenti all’interno del naso, difetti del setto nasale (abuso di cocaina)
- Lesioni da moncone nel vestibolo orale (trauma da corpo contundente al viso)
- Contenuto della cavità orale e della faringe (morte in bolo, aspirazioni)
- Morso della lingua (epilessia)
- Fungo della schiuma (annegamento, intossicazioni)
Collo:
- Ispezione accurata della pelle del collo per verificare l’eventuale presenza di secchezza, di segni di filamento o di strozzatura o di segni di strangolamento (questi possono essere molto sottili o non visibili affatto).
- Verifica della stabilità delle articolazioni della testa e del collo (frattura del rachide cervicale)
- Congestione delle vene del collo
Scafo:
- Enfisema cutaneo
- Lesioni del mantello cutaneo
- Percussione sul torace (pneumotorace)
- Stabilità del torace (fratture costali)
- Fluttuazione nell’addome (ascite, sangue libero)
- Stabilità del cinto scapolare, della colonna vertebrale e dell’anello pelvico
Genitali/ano:
- Lesioni
- eventuali aderenze (sperma)
- Contenuto estraneo (imballaggio del corpo, oggetti vistosi)
Estremità:
- Stabilità
- Differenze nella circonferenza delle gambe (trombosi)
- Edema
- Punti di puntura (freschi, se è possibile spremere il sangue)
Mani:
- applicazioni vistose (sangue, polvere, farmaci, fuliggine, ecc.)
- Infortuni in difesa
- Gettoni di elettricità
- ritagli di unghie fresche e imponenti
Segni di morte e stima dell’ora del decesso
Segni sicuri di morte sono i segni della morte, il rigor mortis, la putrefazione e le lesioni incompatibili con la vita. Vengono utilizzati per stabilire con certezza il decesso, per stimare l’ora della morte, occasionalmente per diagnosticare la causa del decesso (ad esempio, segni di morte di colore rosso vivo nell’avvelenamento da CO, segni di morte scarsi o assenti nell’emorragia, ecc. Le lesioni incompatibili con la vita includono, ad esempio, la decapitazione o la decornazione. Una caduta dall’alto o la recisione di un arto non portano necessariamente alla morte. Polso non palpabile, respirazione impercettibile, bassa temperatura corporea, ecc. non sono segni certi di morte. Esiste un particolare pericolo di ipotermia, che è possibile anche a temperature ambiente più basse. Attenzione: le cosiddette morti apparenti (cioè le persone che vengono falsamente dichiarate morte a causa di un accertamento di morte inadeguato) si verificano anche nel nostro Paese di tanto in tanto.
La stima dell’ora del decesso rimane uno dei compiti più difficili della medicina legale, in quanto numerosi fattori esercitano un’influenza sui risultati post-mortem. La stima significa anche che è praticamente impossibile fornire un’ora esatta per i decessi non osservati. Pertanto, vengono sempre menzionati i possibili periodi di tempo entro i quali è probabile che la morte si sia verificata con una probabilità, ma non con certezza. Una stima realistica comprende sempre una finestra temporale di almeno 3 ore. Fondamentalmente, più un cadavere è fresco, più è possibile fare una stima accurata.
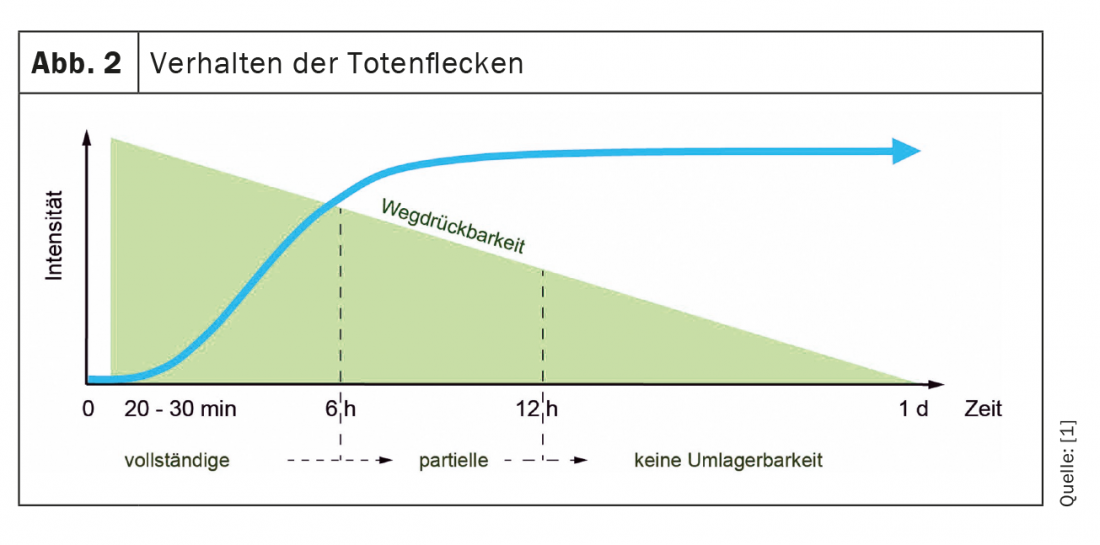
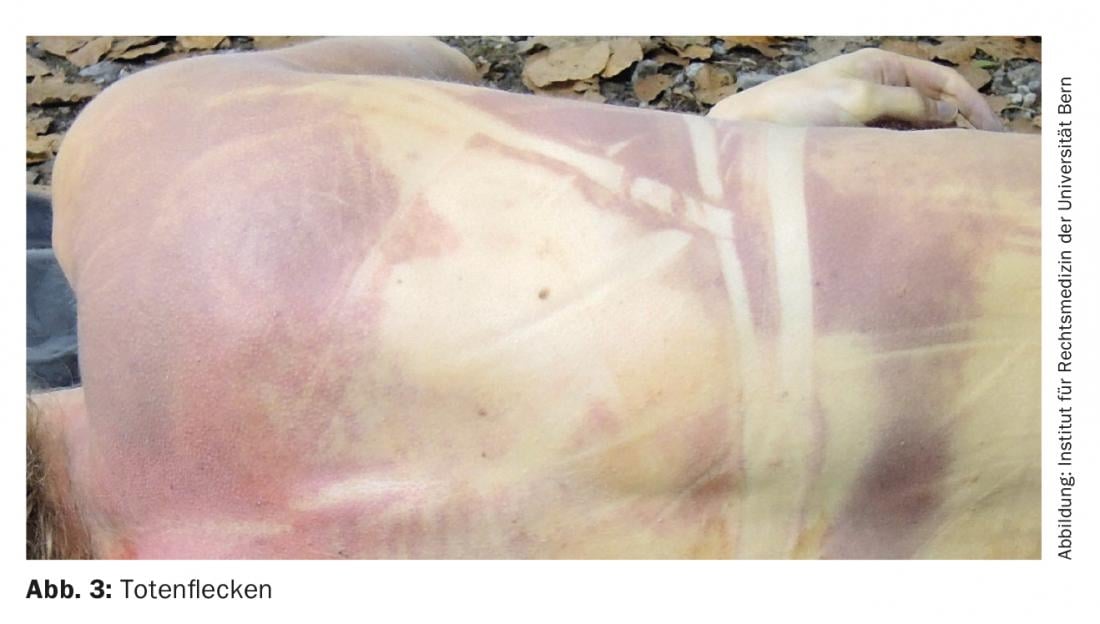
Segni di morte (anche: livor mortis o livores): I segni della morte sono il primo segno certo della morte. Appaiono già circa 20-30 minuti dopo l’inizio della morte (fig. 2 e 3). e sono livide (bluastre-violacee), inizialmente a chiazze, in seguito estese decolorazioni della pelle sulle parti dipendenti (rivolte verso la terra) del corpo, con rientranze sulle superfici di appoggio, sulle pieghe dei vestiti o simili. I segni della morte sono causati dal riempimento dei vasi sanguigni come risultato del sangue che non circola più e che affonda secondo la gravità. Nel corso del tempo, il sangue si addensa gradualmente, motivo per cui i segni della morte inizialmente possono ancora essere cancellati, poi possono essere solo premuti e dopo circa 20-30 ore non possono più essere cancellati. Nelle prime 6 ore dopo la morte, possono ancora essere completamente riorganizzati e circa 6-12 ore dopo la morte, possono ancora essere parzialmente riorganizzati.
Segni di morte scarsi o assenti possono indicare anemia o perdita di sangue rilevante all’esterno o all’interno, oppure possono verificarsi, ad esempio, in cadaveri recuperati da corpi d’acqua (la pressione dell’acqua comprime i vasi sanguigni della pelle all’esterno). I segni di morte rosso vivo si verificano in caso di avvelenamento da monossido di carbonio e con il freddo. Le “vibrazioni” sono perdite di sangue post-mortem, piccole e puntute, di solito di colore viola scuro o nerastro, nella pelle dei resti mortali.
Rigor mortis: il rigor mortis di solito si verifica circa 2-3 ore dopo la morte (Fig. 4) . È un’espressione di muscoli che diventano gradualmente rigidi a causa del decadimento post-mortem dell’adenosina trifosfato (ATP) nel muscolo. La rigidità si verifica solo dopo che i muscoli si sono completamente rilassati. Pertanto, dopo la morte, il corpo si allinea prima con la sua base e poi si blocca in questa posizione. All’inizio, di solito si nota solo una leggera rigidità delle articolazioni quando ci si muove passivamente, poi una rigidità progressivamente crescente, che diventa completamente pronunciata in tutte le articolazioni del corpo dopo circa 8 ore. Dopodiché, il superamento della rigidità è possibile solo con una grande forza. Dopo circa 2-3 giorni, la rigidità si dissolve attraverso la proteolisi.
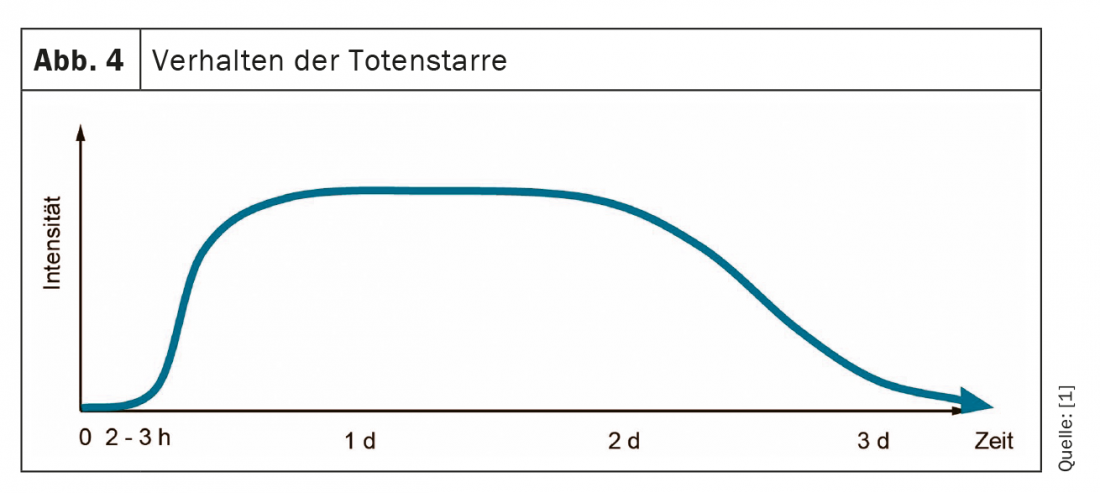
Va notato che la comparsa, la progressione e la risoluzione del rigor mortis dipendono fortemente dalla temperatura. A bassa temperatura ambiente, il processo rallenta e ad alta temperatura accelera. Il rigor mortis si verifica anche più rapidamente dopo un lavoro muscolare con perdita di ATP, ad esempio nelle gambe quando si muore durante il ciclismo o il jogging. Nel caso di cadaveri provenienti da acque correnti, il rigor mortis potrebbe non svilupparsi, perché il cadavere si muove costantemente e il rigor mortis incipiente viene interrotto in modo permanente.
Putrefazione: la putrefazione si riferisce alla decomposizione anaerobica dei tessuti da parte degli enzimi batterici, con lo sviluppo dei tipici gas maleodoranti. Il pigmento rosso del sangue emoglobina viene convertito in solfemoglobina (verde). I batteri di solito provengono dal colon o dalla zona bocca-naso. Di conseguenza, la putrefazione inizia nel colon (comune) o nel viso (meno comune). Il primo segno di decadimento è una colorazione verde della pelle, di solito nella parte inferiore destra dell’addome, perché è qui che l’intestino crasso è più vicino alla pelle addominale. Attenzione: spesso non è facile distinguere questa colorazione verde da un ematoma. La putrefazione progredisce lungo la rete vascolare, i vasi cutanei spiccano in modo nerastro (la cosiddetta “rete di vene perforanti”), l’intera pelle diventa verde-nera, la pressione del gas gonfia il corpo, si verificano vesciche della pelle e il liquido rossastro-brunastro e maleodorante fuoriesce dalla bocca e dal naso. Lo sviluppo del marciume è fortemente dipendente dalla temperatura; in estate, può essere chiaramente visibile già dopo un giorno.
I seguenti cambiamenti cadaverici devono essere distinti dalla putrefazione:
Mummificazione: conservazione dei tessuti attraverso la perdita di acqua; essiccazione. Inizia dopo pochi giorni in un ambiente secco sulle dita, sulla punta del naso, sulle labbra e sullo scroto sotto forma di una colorazione scura e di un cambiamento coriaceo della pelle. Dopo mesi, l’intero corpo può essere mummificato.
Scheletrizzazione: esposizione delle ossa a causa della decomposizione dei tessuti e/o dell’eliminazione degli animali. Nella foresta, la completa scheletrizzazione da parte di insetti ecc. è possibile entro due settimane.
Formazione di cera grassa (adipocire): Conservazione dei tessuti attraverso l’idrogenazione degli acidi grassi insaturi con trasformazione del grasso corporeo in un ambiente umido e povero di ossigeno (acqua, fossa argillosa umida, ecc.) in una massa bianco-grigia, grassa, in parte friabile o dura come il calcare. Durata: da mesi a anni.
Ulteriori esami medici specialistici
Di seguito, sono elencati alcuni ulteriori esami che vengono eseguiti o esaminati dopo che un decesso è stato segnalato come agT in occasione della cosiddetta ispezione legale (esame medico speciale da parte di un medico legale o di un ufficiale medico di distretto o di contea) per una stima più dettagliata dell’ora del decesso. Tuttavia, questi esami non fanno più parte dell’autopsia medica.
Raffreddamento (o regolazione della temperatura corporea): Interrompendo il metabolismo, la temperatura corporea si adatta gradualmente alla temperatura ambiente. Nelle regioni dell’Europa centrale (temperatura ambiente di solito <37 °C), questo di solito significa che il corpo si raffredda. Questa curva di raffreddamento non è lineare, ma sigmoidale (fig. 5) e dipende, tra le altre cose, dalla temperatura esterna, dalla pienezza del corpo, dall’abbigliamento e dalla temperatura. La copertura, il movimento dell’aria e l’umidità. Nelle prime due ore dopo il decesso, non c’è praticamente alcun raffreddamento (fase di plateau), seguito da un calo un po’ più ripido di circa 0,5-1,5 °C all’ora fino a circa 27 °C, dopodiché c’è un calo più piatto fino al raggiungimento della temperatura ambiente.
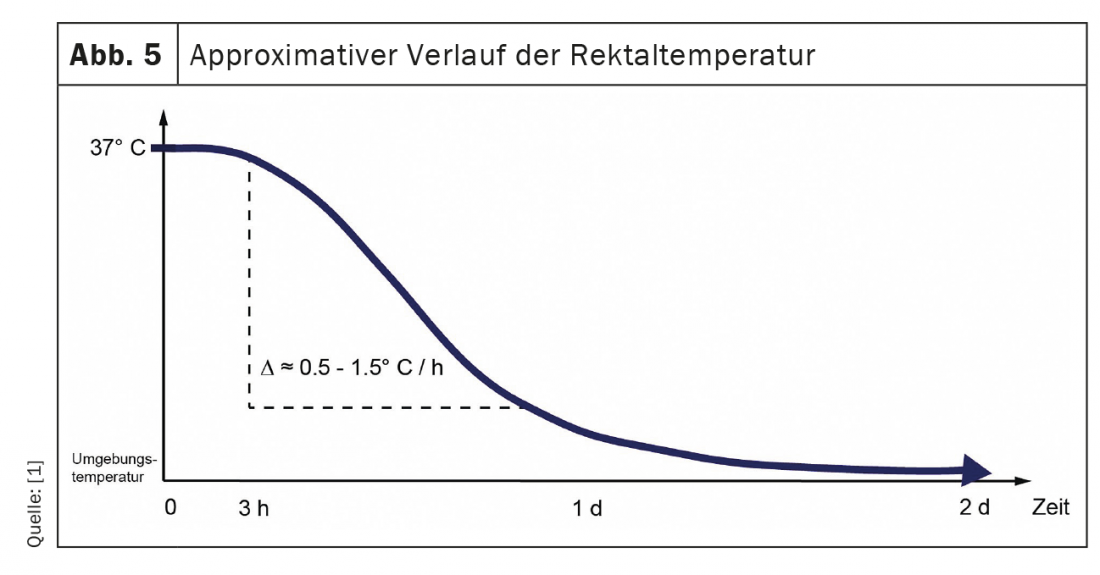
Per ottenere l’approssimazione più accurata della temperatura corporea interna, la medicina legale di solito misura la temperatura rettale del cadavere. A tal fine, è necessario inserire un termometro adatto (non un termometro!) per via rettale ad almeno 8 cm circa dall’ano. Inoltre, la temperatura ambiente risp. si può misurare la temperatura dell’acqua (nel caso di corpi idrici).
Reazioni muscolari a stimoli meccanici, chimici o elettrici:
- Impatto sul muscolo bicipite brachiale, ad esempio, con un martello riflesso pesante, un’asta metallica o simili: attivazione di una contrazione dell’intero muscolo fino a circa 1,5-2,5 ore post mortem, quindi una contrazione muscolare locale (il cosiddetto rigonfiamento idiomuscolare) fino a circa 8-12 ore post mortem.
- Stimolazione elettrica definita dei muscoli mimici facciali: reazione fino a circa 20 ore post mortem.
- Instillazione di miotica o midriatica nell’occhio: successiva reazione pupillare fino a circa 24 ore post mortem.
Messaggi da portare a casa
- La semplice assenza di lesioni non è un’indicazione di morte naturale.
- L’opinione che solo i decessi in cui si sospetta un crimine debbano essere segnalati è sbagliata.
- Durante l’esame post-mortem, deve essere ispezionata l’intera superficie del corpo.
- Non appena un decesso risulta essere agT dopo le misure di rianimazione e l’accertamento sicuro della morte, è necessario astenersi da qualsiasi manipolazione del cadavere e del luogo in cui è stato trovato il cadavere, al di là dell’accertamento della morte, al fine di proteggere le tracce.
- Per una determinazione affidabile della morte, soprattutto in caso di decesso al di fuori dell’ospedale, devono essere presenti anche segni affidabili di morte (segni di morte, rigor mortis, putrefazione o lesioni incompatibili con la vita).
Letteratura:
- Skriptum Rechtsmedizin, Istituto di Medicina Legale dell’Università di Berna, 13ª edizione rivista e integrata 2020; digitale: www.irm.unibe.ch: Studium Downloads Skriptum Rechtsmedizin.
- Opuscolo sugli esami medici post-mortem, Istituto di Medicina Legale dell’Università di Berna; digitale: www.irm.unibe.ch/unibe/portal/fak_medizin/ber_dlb/inst_remed/content/e99473/e99476/e141288/section141293/files141719/MerkblattLeichenschau_de2015_ger.pdf
PRATICA GP 2021; 16(3): 12-16
CARDIOVASC 2021; 20(3): 24-27