Oltre il 95% di tutte le embolie nei pazienti con fibrillazione atriale ha origine nell’orecchio atriale sinistro. La chiusura dell’appendice atriale può essere eseguita in una procedura di 20 minuti in anestesia locale e consente di interrompere immediatamente l’anticoagulazione orale e di interrompere la terapia antiaggregante dopo poco tempo. La moderna profilassi dell’ictus nei pazienti con fibrillazione atriale consiste nella terapia farmacologica a vita con anticoagulanti orali non dipendenti dalla vitamina K (NOAK) o nella chiusura dell’appendice atriale una tantum. La chiusura dell’appendice atriale offre una migliore protezione dall’ictus e benefici in termini di sopravvivenza rispetto alla VKA. La chiusura dell’appendice atriale e la NOAK non sono ancora state confrontate. In alcune situazioni cliniche, la chiusura dell’appendice atriale sembra superiore alle NOAK e rappresenta il trattamento di scelta.
I pazienti con fibrillazione atriale spesso presentano ai medici curanti un dilemma: la profilassi dell’ictus con anticoagulanti (antagonisti della vitamina K [VKA] o anticoagulanti orali non vitamina K-dipendenti [NOAK]) è efficace, ma espone il paziente a un rischio maggiore di sanguinamento. È quindi importante valutare il rischio di emorragia e di ictus individualmente.
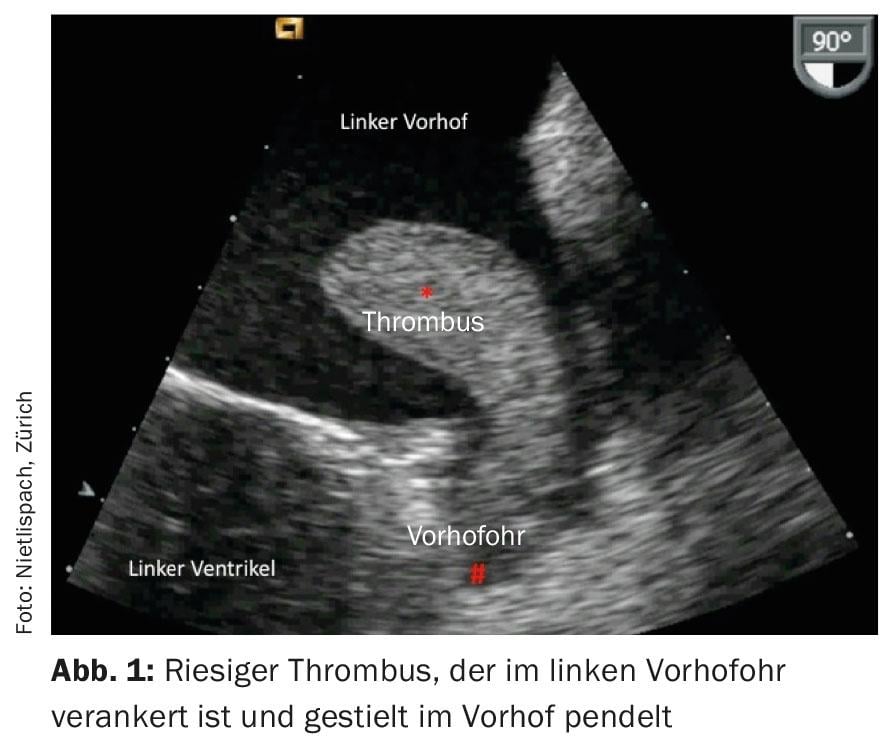
La chiusura dell’appendice atriale, un metodo un po’ meno conosciuto, è un’altra opzione di trattamento per la prevenzione dell’ictus. Il tubo atriale sinistro è la fonte di >95% di tutti i trombi nei pazienti con fibrillazione atriale (esclusi i pazienti con fibrillazione atriale dovuta a stenosi mitralica reumatica) (Fig. 1). La chiusura interventistica dell’appendice atriale sigilla l’ingresso dell’appendice atriale, fornendo un’efficace profilassi dell’ictus e rendendo obsoleta l’anticoagulazione orale, con tutti i suoi effetti collaterali [1]. Il principio è convincente: il male viene affrontato alla radice ed eliminato in un unico intervento, motivo per cui la chiusura dell’appendice atriale può essere chiamata anche inoculazione meccanica.
Caso di studio
Un paziente di 56 anni con fibrillazione atriale sotto rivaroxaban (Xarelto®) e inoltre ipertensione nota è ricoverato in ospedale con un infarto miocardico acuto con sopraslivellamento ST. La causa del suo attacco cardiaco viene rapidamente individuata e risolta: Un’arteria coronarica destra bloccata viene aperta mediante dilatazione con palloncino e impianto di stent. A prima vista, questa storia di malattia relativamente semplice si rivela più complicata al secondo sguardo. Quale regime di anticoagulazione si dovrebbe scegliere per questo paziente?
VKA contro NOAK
La profilassi dell’ictus nei pazienti con fibrillazione atriale dovrebbe essere somministrata con VKA o NOAK? Tre grandi studi randomizzati (ARISTOTLE, RE-LY, ROCKET-AF) hanno risposto a questa domanda: I NOAK sono superiori ai VKA in termini di efficacia (profilassi dell’ictus) e sicurezza (prevenzione del sanguinamento) [2–4]. Dabigatran, rivaroxaban e apixaban hanno ridotto il rischio di ictus del 20-30% rispetto ai VKA nei pazienti con fibrillazione atriale. Quindi questi anticoagulanti sono più potenti del VKA e tuttavia riducono il rischio di emorragia cerebrale del 30-60%. Tuttavia, sembra che il tratto gastrointestinale in particolare sia un po’ più suscettibile al sanguinamento con i NOAK (50% di rischio in più di sanguinamento gastrointestinale grave con dabigatran), quindi si consiglia cautela con i NOAK nei pazienti sensibili a questo aspetto.
VKA rispetto alla chiusura dell’appendice atriale
La superiorità della chiusura dell’appendice atriale rispetto ai VKA è stata dimostrata in modo impressionante nello studio PROTECT-AF [5]: Dopo 3,8 anni di follow-up, i pazienti trattati con la chiusura dell’appendice atriale hanno mostrato una riduzione significativa del rischio annuale del 39% di ictus, embolia sistemica e morte cardiovascolare. A differenza degli studi con NOAK, è stato dimostrato un beneficio in termini di mortalità anche con la chiusura dell’appendice atriale: Il rischio di morte è stato significativamente ridotto del 35% annuo in media con la chiusura dell’appendice atriale; il rischio di morte cardiovascolare è stato ridotto del 60% annuo. Le analisi di sottogruppo hanno mostrato un vantaggio particolarmente chiaro della chiusura dell’appendice atriale negli uomini e nei pazienti a basso rischio di ictus (riduzione della mortalità del 55% e del 71%, rispettivamente).
Il rischio di subire un’emorragia maggiore aumenta con l’anticoagulazione orale con l’aumentare dell’età e della durata della terapia. Questo non vale per la chiusura dell’appendice atriale, poiché il rischio di intervento è una tantum. Non sorprende quindi che con un follow-up più lungo il vantaggio della chiusura dell’appendice atriale diventi più chiaro. Con i nostri dati a lungo termine, siamo stati in grado di dimostrare un tasso annuale di eventi neurologici, embolia sistemica o morte cardiovascolare ancora più basso (2,5%) rispetto allo studio PROTECT-AF [6].
La chiusura dell’appendice atriale può essere eseguita in anestesia generale e utilizzando la fluoroscopia e gli ultrasuoni (soprattutto l’ecocardiografia transesofagea [TEE]). Per minimizzare i rischi della procedura (evitando l’anestesia generale e la guida TEE), esiste l’alternativa di eseguire la chiusura dell’appendice atriale sul paziente sveglio, in anestesia locale e con la sola fluoroscopia. Quest’ultima variante è più adatta al paziente.
Poiché la chiusura dell’appendice atriale è una procedura tecnicamente impegnativa, possono verificarsi complicazioni anche in mani esperte. Si verificano in circa il 4% dei pazienti. Questi sono, tra gli altri
- Versamenti pericardici; di solito possono essere trattati in modo conservativo.
- Perforazioni dell’orecchio atriale; in rari casi richiedono un intervento di emergenza al cuore.
- Embolizzazione acuta dell’ohrocclusore atriale; in questo caso, deve essere ricatturato con un catetere lasso o rimosso chirurgicamente.
- Emorragia nel sito di puntura con puntura arteriosa simultanea
- Deterioramento della funzione renale (per lo più temporaneo).
NOAK o chiusura dell’appendice atriale?
Sulla base dei dati illustrati, le due opzioni di trattamento (NOAK o chiusura dell’appendice atriale) dovrebbero essere discusse con i pazienti affetti da fibrillazione atriale. Entrambe sono terapie moderne, efficienti e sicure. Attualmente non esiste uno studio randomizzato di grandi dimensioni che metta a confronto le due terapie. La terapia da utilizzare per il singolo paziente dipende spesso dal paziente stesso: Il paziente preferisce una soluzione definitiva con un rischio di intervento una tantum, oppure preferisce una terapia farmacologica a vita con un basso rischio annuale di emorragia maggiore (circa 2-3%)?
Situazioni cliniche particolari con la chiusura dell’appendice atriale di vantaggio
In singoli pazienti e in situazioni cliniche particolari, a nostro avviso, la chiusura dell’appendice atriale presenta un vantaggio; quindi dovrebbe essere raccomandata.
Paziente con un’ulteriore indicazione per i farmaci antiaggreganti: nell’esempio di caso, è stata descritta una situazione di questo tipo: il paziente con fibrillazione atriale e un intervento coronarico. In questa situazione si vorrebbe prescrivere un agente antiaggregante. Tuttavia, è noto da ampi studi che la combinazione di NOAKs e farmaci antiaggreganti porta a un numero significativamente maggiore di emorragie. In questo contesto, la chiusura dell’appendice atriale è un’opzione di trattamento particolarmente interessante.
Paziente con emorragia gastrointestinale: nello studio RE-LY, la terapia con 150 mg di dabigatran ha mostrato un rischio aumentato del 50% di emorragia gastrointestinale grave. Tali emorragie non sono affatto benigne, ma presentano una mortalità del 10% (nelle emorragie dei pazienti ospedalizzati la mortalità è addirittura del 26%). Questo rischio può essere ridotto in modo significativo dalla chiusura dell’appendice atriale.
Paziente con insufficienza renale: i criteri di inclusione e di esclusione talvolta severi degli studi NOAK non consentono di applicare i risultati a tutti i pazienti. I pazienti con grave insufficienza renale sono stati esclusi da questi studi. Si tratta di una popolazione a rischio sia di ictus che di emorragie maggiori. La chiusura dell’appendice atriale può ridurre il rischio (significativamente aumentato) di sanguinamento in questa popolazione del 60%, pertanto la chiusura dell’appendice atriale dovrebbe essere la terapia di prima linea. Tuttavia, si deve tenere conto della tossicità renale dell’agente di contrasto utilizzato nella procedura.
Paziente con occupazione o hobby ad alto rischio: se un agricoltore o un macellaio soffre di fibrillazione atriale, l’occlusione atriale è preferibile all’anticoagulazione orale. L’emorragia può anche essere un problema che mette a rischio la vita durante le attività in luoghi remoti – in Svizzera o nel mondo. La chiusura dell’appendice atriale riduce questo rischio. La tabella 1 offre una panoramica delle costellazioni che indicano la chiusura dell’appendice atriale.

Paziente con scarsa compliance: la terapia farmacologica richiede una buona compliance. Questo vale in particolare per la VKA, ma anche per il NOAK. Pertanto, nei pazienti con scarsa compliance o che assumono molti farmaci (con il rischio aggiuntivo di interazioni farmacologiche), è preferibile la chiusura dell’appendice atriale. Sebbene molti pazienti richiedano una terapia a vita con acido acetilsalicilico o un altro inibitore piastrinico dopo l’occlusione dell’appendice atriale. Tuttavia, è più probabile che queste terapie siano associate a una scarsa compliance.
Conclusione
Sulla base dei dati attuali, la chiusura dell’appendice atriale deve essere considerata una terapia di prima linea. Nei pazienti con una controindicazione all’anticoagulazione orale, è l’unica protezione possibile dall’ictus. Nei pazienti senza controindicazioni all’anticoagulazione orale, la chiusura dell’appendice atriale è superiore alla VKA ed è almeno un’alternativa equivalente alle NOAK.
Letteratura:
- Nietlispach F, et al: Chiusura percutanea dell’appendice atriale sinistra. Medicina Geriatrica Europea 2012; 3: 308-311.
- Granger CB, et al: Apixaban rispetto a warfarin nei pazienti con fibrillazione atriale. N Engl J Med 2011; 365: 981-992.
- Connolly SJ, et al: Dabigatran rispetto a warfarin nei pazienti con fibrillazione atriale. N Engl J Med 2009; 361: 1139-1151.
- Patel MR, et al: Rivaroxaban rispetto a warfarin nella fibrillazione atriale non valvolare. N Engl J Med 2011; 365: 883-891.
- Reddy VY, et al: Chiusura percutanea dell’appendice atriale sinistra vs warfarin per la fibrillazione atriale: uno studio clinico randomizzato. JAMA 2014; 312: 1988-1998.
- Nietlispach F, et al: Occlusione dell’appendice atriale sinistra con Amplatzer: esperienza decennale di un singolo centro. Catheter Cardiovasc Interv 2013; 82(2): 283-289.
CARDIOVASC 2015; 14(5): 7-9