Il gonfiore del collo è una lamentela comune nello studio del medico di famiglia. Gli esami ecografici sono un buon modo per fare una diagnosi mirata. È particolarmente utile per valutare gonfiori poco chiari nel collo, poiché quasi tutte le strutture sono facilmente accessibili.
Il gonfiore del collo è una lamentela comune nello studio del medico di famiglia. Un’ipotesi di lavoro può già essere stabilita attraverso un’anamnesi mirata. L’obiettivo dell’anamnesi è chiedere i sintomi e i sintomi di accompagnamento, oltre all’insorgenza e al decorso temporale (tab. 1). Nell’anamnesi personale, è importante chiedere anche quali sono i fattori di rischio per il gonfiore del collo (farmaci, esposizione professionale, contatto con animali, soggiorni all’estero, sostanze nocive o malattie secondarie). Quando si fa l’anamnesi familiare, è particolarmente importante scoprire se c’è una storia familiare di tumori.

Lo stato valuta la localizzazione, la dislocabilità, il numero di masse, la consistenza, la formazione di fistole, l’ipertermia e l’arrossamento della pelle sopra la tumefazione. Si tratta di trovare una causa o almeno di restringere le possibilità. Soprattutto in caso di cause infettive o tumorali, lo stato di tutte le membrane mucose della gola, del naso e dell’orecchio è molto importante.
L’età e la localizzazione hanno una grande influenza sulla delimitazione delle diagnosi differenziali (Tab. 2). Si può quindi formulare un’ipotesi di lavoro sulla base dell’anamnesi e dello stato, che deve essere testata con gli ultrasuoni. Poiché tutte le strutture del collo sono molto superficiali, possono essere visualizzate molto bene con gli ultrasuoni. Si raccomanda una sonda lineare con una gamma di frequenza di 8-13 MHz (una sonda a matrice, se disponibile).
Per ottenere un’immagine di buona qualità, consigliamo di applicare la regola dei 4 pulsanti [1]. L’obiettivo è ottimizzare la qualità dell’immagine nel modo più standardizzato possibile e in tempi brevi. Vengono effettuate quattro impostazioni alla volta:
- Guadagno
- Frequenza (10-12 MHz)
- Profondità (circa) 2,5-3 cm)
- Messa a fuoco (circa. 1,5-2 cm)
Normalmente, l’esame ecografico viene eseguito con il paziente sdraiato. Il dispositivo viene azionato con la mano sinistra e la sonda viene guidata con la mano destra. Una buona postura è importante. La sedia, il lettino e il monitor devono essere regolati dall’esaminatore in base alle dimensioni del corpo. Di solito si raccomanda di appoggiare il braccio destro sul paziente. Se il supporto è scomodo, il paziente può incrociare le braccia e l’esaminatore può sostenere il braccio su di esso.
A seconda dell’esposizione del collo, si può posizionare un cuscino sotto il collo. Vale la pena di eseguire l’esame ecografico sempre allo stesso modo e, soprattutto, in modo sistematico, in modo da esaminare tutte le regioni del collo. Non esiste uno standard per l’ordine. Nella clinica otorinolaringoiatrica di Berna, iniziamo sempre con un esame della tiroide. Con l’immagine della ghiandola tiroidea eseguiamo anche le impostazioni del dispositivo (regola dei 4 pulsanti). Passiamo quindi su tutto il collo, prima sul lato non patologico, incluso il collo e la nuca. della ghiandola parotidea e poi sul lato patologico incluso. della ghiandola parotidea. L’obiettivo è controllare tutte le regioni (livelli linfonodali) del collo.
La patologia deve sempre essere vista e valutata su due livelli. Vengono valutati i confini, la struttura interna, la configurazione, la sonopalpazione e il flusso sanguigno (Tab. 3). Poiché le strutture e le patologie dell’area del collo sono molto superficiali, l’ecografia può fornire buone informazioni sulla presenza di una massa morbida (cistica) o dura (solida). Con i dispositivi più recenti, l’elastografia può essere utilizzata anche per valutare la durezza del tessuto. Se c’è un’amplificazione sonora dorsale, questo è un segno di liquido nella massa. Può trattarsi di pus, sangue, sieroma o addirittura necrosi. Dal punto di vista sonografico, non è possibile fare una chiara differenziazione di questi fluidi. L’anamnesi può essere utile per la differenziazione.

Se la diagnosi non è chiara, o per confermare una diagnosi, si può fare un’aspirazione con ago sottile. Questa operazione deve essere sempre guidata dagli ultrasuoni, soprattutto per le lesioni più piccole.
Ci sono due modi per eseguire la puntura:
- Tecnica in-plane: la puntura viene effettuata lungo il trasduttore nel piano del trasduttore. Con questo metodo, è possibile visualizzare l’intero ago, compreso l’ago stesso. lo smalto.
- Tecnica fuori piano: la puntura è perpendicolare al piano del trasduttore. Questo permette di vedere solo la punta dell’ago. Questo metodo è particolarmente indicato per i tumori più profondi.
Raccomandazione sull’esecuzione dell’aspirazione con ago sottile [2].
Secondo le ultime linee guida europee, si raccomanda di proteggere il trasduttore, disinfettare la pelle e pungerla con gel sterile o disinfettante che non aggredisca il trasduttore. Il fluido può essere perforato o le cellule possono essere ottenute tramite puntura. Il fluido e/o le cellule possono poi essere esaminati citopatologicamente +/- batteriologicamente.
Patologie secondo l’eziologia (Tab. 4): Attraverso l’anamnesi e lo stato, di solito è possibile dividere le possibili patologie in grandi gruppi di diagnosi differenziali. Questo aiuta nella valutazione delle immagini ecografiche.
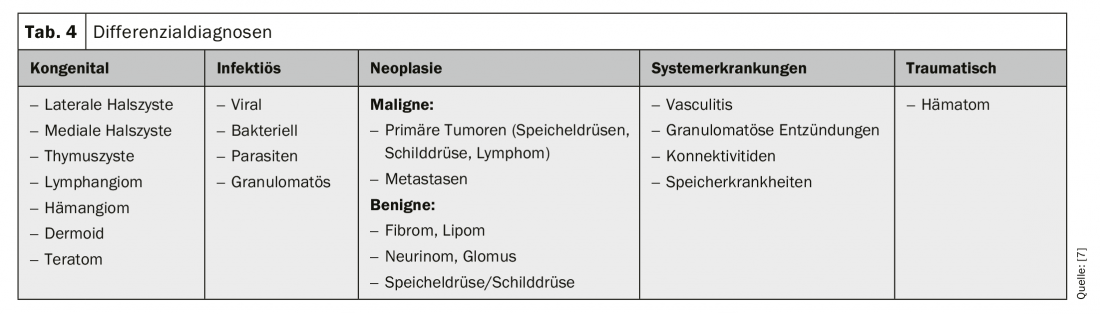
Patologie in base alla localizzazione (Fig. 1): Soprattutto nella diagnostica dei tumori, è importante che la localizzazione di una massa sia il più precisa possibile. Il collo è diviso in sei livelli anatomicamente limitati.
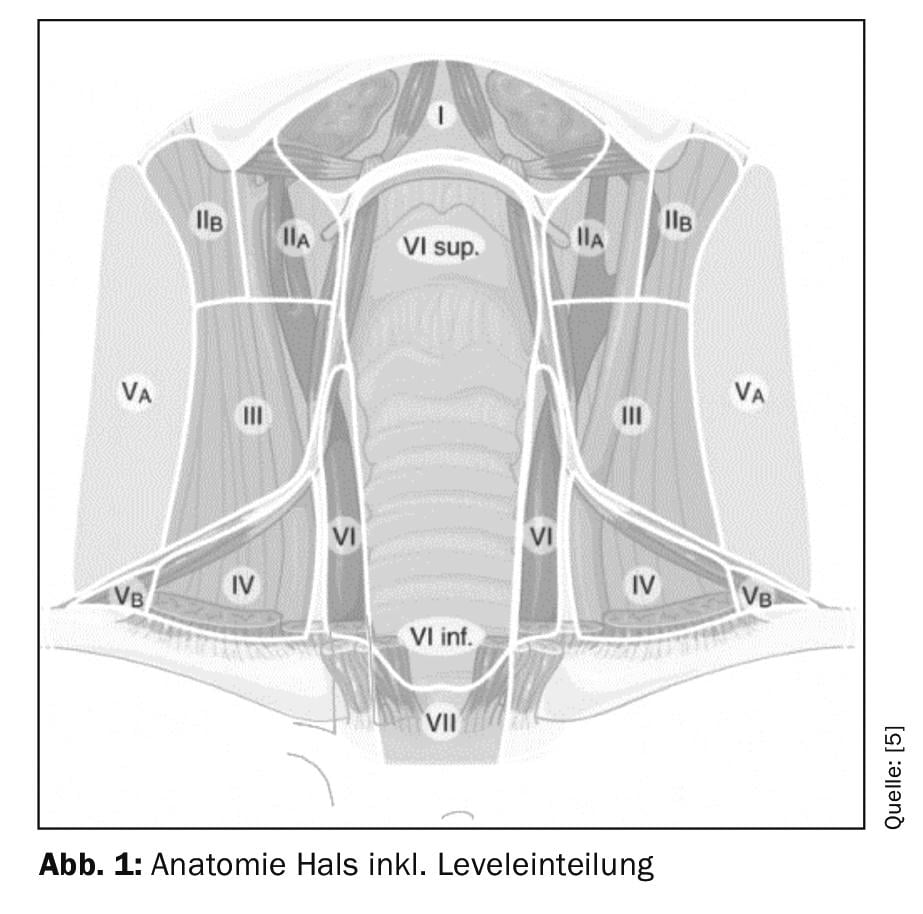
La regione submentale (livello Ia) è formata dal ventre anteriore del muscolo digastrico, dall’os ioide e dal livello mediano del collo. La regione sottomandibolare è formata dal ventre anteriore del muscolo digastrico, dal ventre posteriore del muscolo digastrico e dal bordo inferiore della mandibola (livello Ib). Il Gl. Anche il sottomandibolare si trova in questa regione.
La parte laterale del collo è divisa dal muscolo sternocleidomastoideo in una parte anteriore (livello II-IV) e una parte posteriore (livello V). La porzione anteriore è divisa in Livello IV (caudale al muscolo omoioideo), Livello III (craniale al muscolo omoioideo e caudale alla biforcazione carotidea) e Livello II (craniale alla biforcazione carotidea e caudale al muscolo digastrico ventero postero). Il collo mediano (livello VI) comprende tutti i linfonodi pre e paratracheali, nonché i linfonodi peritiroidei. Il confine laterale è formato dall’aa. Carotis communis formato.
Patologie del collo mediano
Le patologie della regione mediana del collo sono spesso congenite, soprattutto nei pazienti giovani (cisti mediana del collo, cisti timica, dermoide, teratoma). A partire dai 40 anni, le neoplasie sono significativamente più frequenti (metastasi o tumori primari benigni/maligni). È raro che una massa congenita sia sintomatica per la prima volta dopo i 40 anni. Molto spesso i noduli tiroidei vengono rilevati ecograficamente come reperti accidentali. I noduli tiroidei possono essere sintomatici al di sopra di una certa dimensione se premono sulla trachea, sull’esofago, sulla laringe o diventano visibili all’esterno. La prevalenza dei noduli tiroidei è circa uguale all’età del paziente. Poiché i noduli tiroidei sono risultati incidentali molto comuni, è importante sapere come trattarli. È importante che ogni singolo nodo sia descritto e valutato. Esistono diverse linee guida su come valutare i noduli tiroidei e su come procedere in seguito (ATA, TIRADS). All’Inselspital, aderiamo alle Linee guida americane del 2015 (ATA) (Tab. 5) [3]. Le linee guida ATA 2015 hanno integrato completamente l’esame ecografico nella decisione di trattamento. Ogni nodo viene valutato individualmente e gli viene assegnata una categoria di rischio. Ci sono cinque categorie di rischio. Se il nodo è ipoecogeno, appartiene già a una delle due categorie di rischio più elevate. Se è presente anche un altro segno di malignità, come bordi sfumati, microcalcificazioni, altezza superiore alla larghezza o diffusione extratiroidea, il nodulo appartiene alla categoria di rischio più elevata con un rischio di malignità di >70-90%. A seconda delle dimensioni del nodulo e della classe di rischio, si decide se è necessaria una puntura o se il nodulo può essere controllato con gli ultrasuoni (Tab. 5).

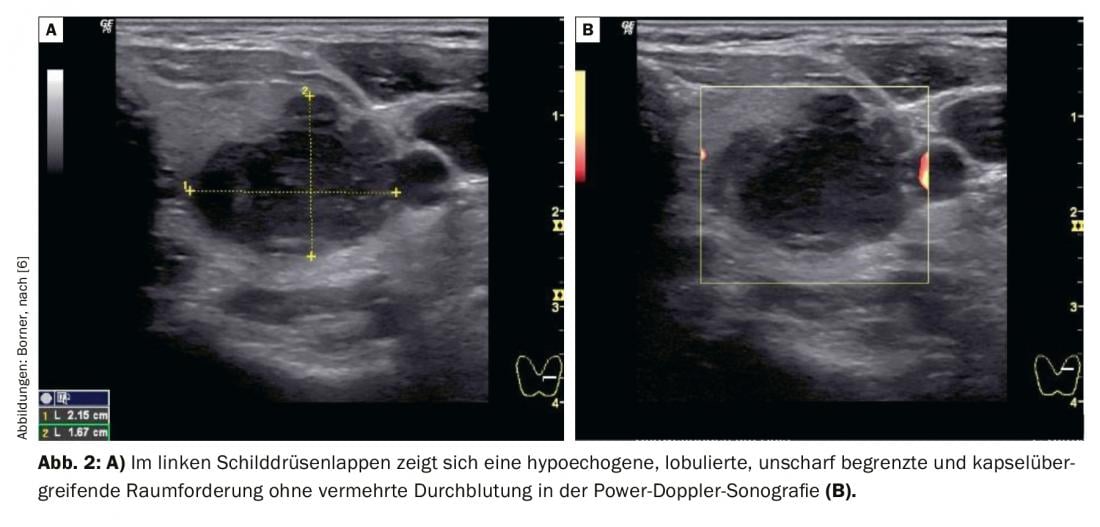
La Figura 2 della tiroide sinistra mostra una massa ipoecogena, indistintamente circoscritta, di 2,15×1,67 cm, che è lobulata e non presenta un aumento del flusso sanguigno. Nella zona periferica, si estende sulla capsula della ghiandola tiroidea. Secondo le attuali linee guida dell’ATA, questa lesione è altamente sospetta per un tumore maligno della ghiandola tiroidea, in quanto è ipoecogena e inoltre presenta ulteriori criteri di malignità (confine sfumato, diffusione extratiroidea). In questo caso, si raccomanda un’aspirazione con ago sottile di 1 cm o più, secondo le linee guida. L’agoaspirato fine ha mostrato un carcinoma tiroideo indifferenziato.
Patologie della regione laterale del collo
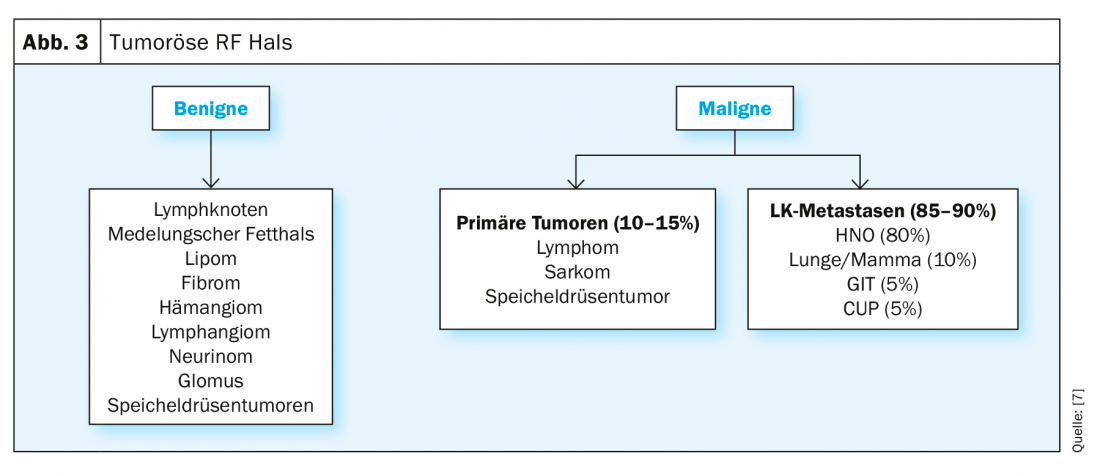
Attraverso l’anamnesi e lo stato, ci si interroga sulla dinamica e sulla possibile causa del gonfiore. Le cause più comuni di gonfiore sono infiammatorie (linfonodi reattivi). Sono possibili tumori benigni (lipomi, fibromi, neurinomi, tumori del glomo, tumori delle ghiandole salivari) e nei pazienti di età superiore ai 40 anni metastasi e tumori maligni primari (Fig. 3). Tra i tumori maligni, le metastasi sono significativamente più frequenti dei tumori primari. Le metastasi nell’area del collo hanno il tumore primario nell’area ORL nell’80%. Pertanto, è molto importante effettuare uno stato delle membrane mucose complete per ogni massa non chiara nel collo.
Presentazione del caso
Un uomo di 46 anni presenta una tumefazione cervicale indurita e dolorosa sul lato sinistro (Fig. 4) da 2 settimane. Non ha mai avuto lamentele simili prima d’ora. Non è stato possibile determinare una chiara causa anamnestica (nessun focolaio di infezione, nessun sintomo B, nessun soggiorno all’estero, nessun animale domestico, nessuna tossicità, nessuna altra malattia). A parte la tumefazione dolorosa indurita, lo stato mostra solo uno stato di alterazione cariosa del dente. L’altro stato otorinolaringoiatrico era irrilevante.
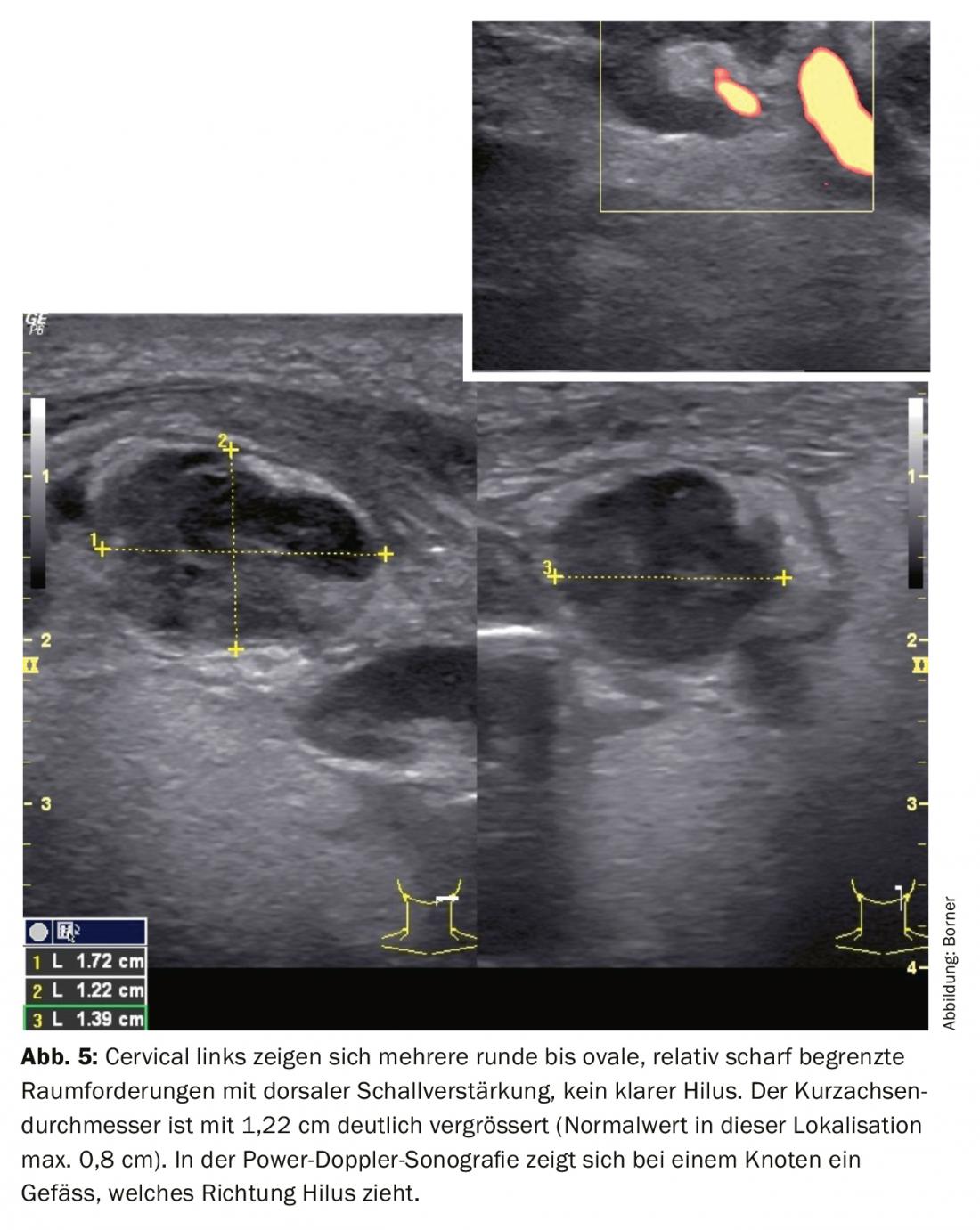
L’ecografia mostra diversi RF relativamente ben delimitati, ipoecogeni, da rotondi a ovali, non omogenei, con potenziamento sonoro dorsale. Il diametro dell’asse corto è chiaramente ingrandito con 1,22 cm (valore normale in questa localizzazione massimo 0,8 cm). Nessun aumento del flusso sanguigno centrale o periferico (Fig. 5).

Per restringere le diagnosi differenziali, ci poniamo sistematicamente le seguenti tre domande:
1. potrebbe essere un linfonodo?
2. se si tratta di un linfonodo, è cambiato patologicamente?
3. se è patologicamente alterato, qual è la patologia?
a. Iperplastico
b. Infiammatorio
c. Neoplastico
In particolare, questo significherebbe per la lesione della figura 5:
1. potrebbe essere un linfonodo.
2. è patologicamente alterato.
3. In base all’anamnesi e all’amplificazione sonora dorsale, potrebbe trattarsi di un linfonodo ascesso.
Per confermare la diagnosi, è stato eseguito un FNP, che ha mostrato del pus. Il pus è stato esaminato e ha mostrato un’infezione da Actinomyces. Abbiamo iniziato una terapia antibiotica con co-amoxicillina per via endovenosa. Dopo 3 giorni non c’è stato alcun miglioramento, quindi abbiamo dovuto eseguire un drenaggio esterno dell’ascesso. Il decorso post-operatorio è stato molto piacevole.
La valutazione ecografica dei linfonodi è difficile perché ci sono diversi criteri che non possono essere considerati singolarmente, ma solo nel contesto [4]. La valutazione comprende:
- Dimensioni dei linfonodi; in particolare il diametro dell’asse corto
- omogeneità
- limite
- circolazione del sangue
- Valutazione dell’ilo e della corteccia
- forma
Va detto espressamente che i linfonodi rotondi possono essere normali anche nella zona del collo (nel livello I, IIA e nella ghiandola parotide). Per valutare le dimensioni, il metodo più semplice è quello di determinare il diametro dell’asse corto.
- Il diametro dell’asse corto può essere al massimo di 8 mm nei livelli IB e II.
- In tutte le altre regioni può essere al massimo di 5 mm.
Questa regola semplifica notevolmente la valutazione, in quanto non è necessario calcolare alcun indice. Inoltre, semplifica il follow-up dei linfonodi alterati.
Patologie delle ghiandole salivari
Gli esseri umani hanno sei ghiandole salivari grandi (gl. parotis, gl. submandibularis, gl. sublingualis), ciascuna delle quali è disposta a coppie, e 600-800 ghiandole salivari piccole, che si trovano nelle membrane mucose. Dal punto di vista sonomorfologico, le grandi ghiandole salivari sono omogenee e iperecogene. Le piccole ghiandole salivari e il sistema duttale normalmente non possono essere visualizzati. Poiché le ghiandole salivari grandi sono accoppiate, vale la pena di confrontare le ghiandole salivari, soprattutto se è presente una patologia. Ci sono lesioni circoscritte (tumori) e cambiamenti diffusi (ad esempio, infiammazioni, malattie sistemiche).
Nelle patologie delle ghiandole salivari, la questione della dipendenza dal cibo è centrale. Tutte le patologie (calcoli salivari, stenosi, tumori) che colpiscono o restringono il sistema duttale portano a disturbi legati all’alimentazione.
Le alterazioni diffuse acute sono spesso infezioni virali (ad esempio, parotite) o batteriche. Dal punto di vista sonomorfologico, non si possono distinguere. Le infiammazioni virali colpiscono più spesso diverse ghiandole, mentre le infiammazioni batteriche colpiscono più spesso una sola ghiandola. Tuttavia, è possibile escludere un ascesso mediante l’ecografia.
Nelle alterazioni croniche diffuse, la malattia di Sjögren primaria e secondaria sono le cause più comuni. Queste portano alla cicatrizzazione dell’intero tessuto. Dal punto di vista sonomorfologico, il tessuto è ipoecogeno e alterato. A seconda dello stadio, presenta cambiamenti cistici, che possono essere di diverse dimensioni. Può anche presentare cambiamenti cicatriziali che si presentano in modo iperecogeno. Di solito sono interessate diverse ghiandole. Se il sistema duttale è interessato, il paziente presenta ulteriori disturbi legati all’alimentazione. In questo caso, il sistema di condotti può essere rappresentato anche dal punto di vista sonomorfologico.
I cambiamenti circoscritti sono quasi sempre neoplasie. Nella ghiandola parotidea l’80% delle masse circoscritte sono benigne, nella ghiandola del glande l’80% sono benigne. sottomandibolare il 50%, e nelle ghiandole salivari minori solo il 20% delle masse sono benigne.
Regola: come principio di base, più piccola è la ghiandola, maggiore è la probabilità che una massa circoscritta sia maligna.
Come patologia speciale, i calcoli salivari possono verificarsi nelle ghiandole salivari. I calcoli salivari si verificano nell’1% della popolazione. I calcoli salivari sono più comuni nel gl. sottomandibolare. Tuttavia, solo molto raramente sono sintomatici.
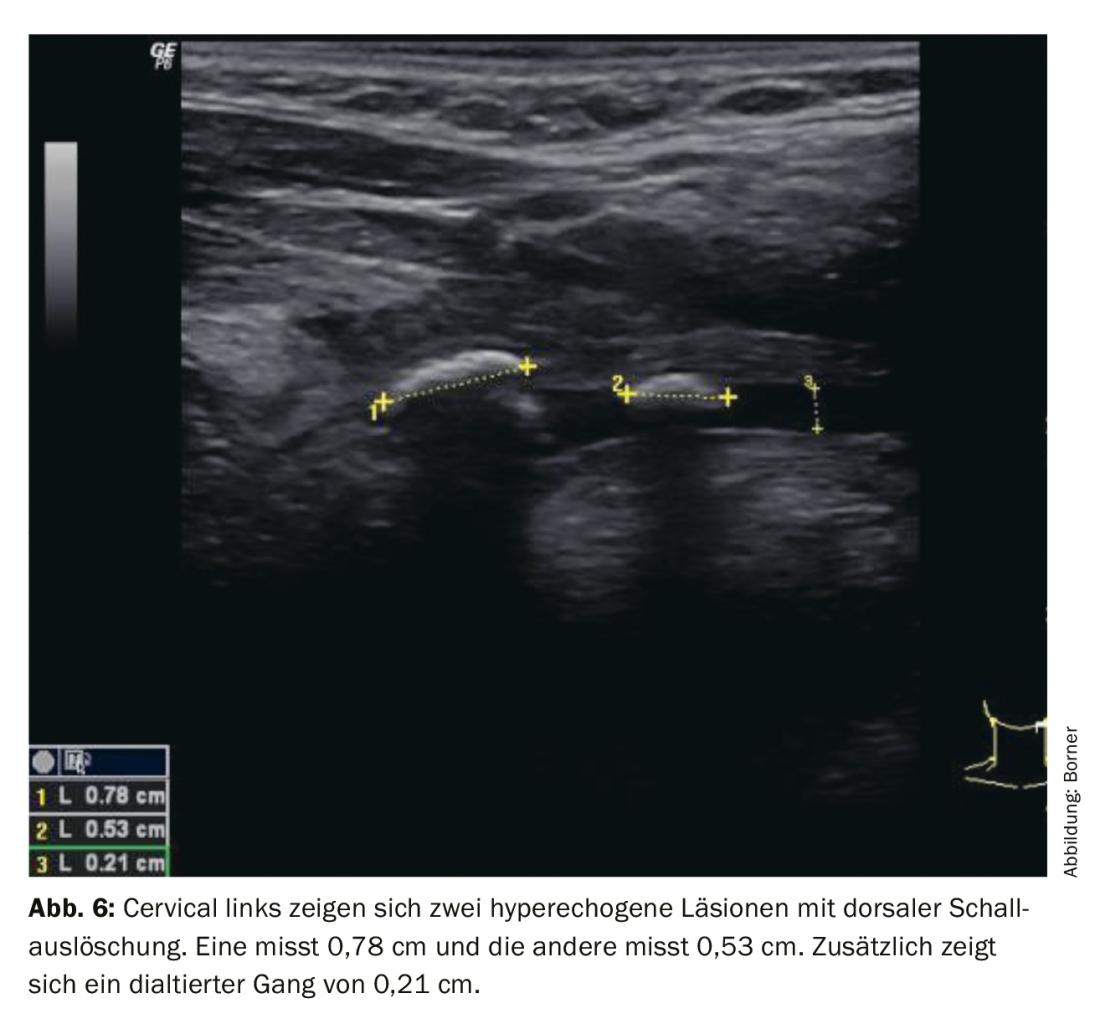
Calcoli salivari nel Gl. sottomandibolari si trovano molto spesso nell’area dell’ilo della ghiandola. Dal punto di vista ecografico, ci sono segni diretti (superficie iperecogena) e indiretti (estinzione del suono dorsale e sistema duttale dilatato). Per una migliore visualizzazione, può essere utile che il paziente assuma sostanze che producono saliva (caramelle, vitamina C) prima o durante l’esame. Questo facilita la visualizzazione del sistema di dotti dilatati (Fig. 6). È anche importante non esercitare una pressione eccessiva con la sonda. I dotti salivari sono molto sottili e possono già essere compressi con una piccola pressione, finché non sono più visibili. Si consiglia di utilizzare molto gel, in modo che ci sia uno strato di gel tra il trasduttore e la pelle. Questo garantisce che non venga esercitata una pressione eccessiva.
Patologie del pavimento della bocca
Le lesioni spaziali nell’area del pavimento della bocca spesso influenzano precocemente la mobilità della lingua quando si parla e si mangia. È importante un esame clinico dettagliato del pavimento della bocca, della lingua e dei denti. In particolare, l’esame bimanuale può essere utile. Dal punto di vista ecografico, è importante distinguere se la lesione si trova sotto o sopra il muscolo mieloide.
Le diagnosi differenziali per le lesioni che occupano spazio nel pavimento della bocca dipendono fortemente dall’età. Nei pazienti più giovani, può trattarsi di una ranula, un dermoide, un teratoma, una malformazione vascolare o una cisti mediana del collo. Raramente, può trattarsi anche di tessuto tiroideo ectopico. Nei pazienti più anziani, deve essere esclusa un’alterazione tumorale. La ranula può manifestarsi a qualsiasi età. La ranula è una diagnosi clinica. L’ecografia può essere utilizzata per valutare l’estensione.
Se la causa del gonfiore non è chiara dal punto di vista clinico ed ecografico, è necessario eseguire un’aspirazione con ago sottile per confermare la diagnosi.
Messaggi da portare a casa
- L’esame ecografico è molto utile per valutare i gonfiori non chiari del collo, poiché quasi tutte le strutture sono facilmente accessibili. L’esame è poco costoso, non comporta l’esposizione alle radiazioni e può essere eseguito rapidamente.
- È importante regolare bene la postazione di lavoro e l’apparecchio, in modo che esistano le condizioni di base per suonare con precisione e piacere.
- Sotto i 40 anni, le alterazioni infiammatorie e quelle congenite sono le cause più comuni di gonfiore.
- A partire dai 40 anni, i tumori maligni primari e soprattutto le metastasi sono significativamente più frequenti.
- I noduli tiroidei sono un reperto incidentale comune. I nodi devono essere valutati e documentati individualmente. A seconda del rischio di malignità e delle dimensioni, vengono perforati o controllati.
Letteratura:
- Iro H, Bozzato A, Zenk J: Altas di Ultasuoni della testa e del collo; Thiema
- Müller T, et al: Raccomandazioni DEGUM sulla prevenzione delle infezioni nell’ecografia e nell’ecografia endoscopica. Ultrasuoni in Medicina 2018; 39: 284-303.
- Linee guida dell’Amercian Thyroid Association per la gestione dei pazienti adulti con noduli tiroidei e cancro differenziato della tiroide 2015.
- Rettenbacher T: Sonografia dei linfonodi periferici Parte 1: Risultati normali e criteri B-scan, Ultrasound in Med 2010; 31: 344-362.
- Leenhardt L, et al: Linee guida dell’Associazione Europea della Tiroide per l’ecografia cervicale e le tecniche guidate dagli ultrasuoni nella gestione postoperatoria dei pazienti con cancro alla tiroide. Eur Thyroid J 2013; 2: 147-159.
- Valutazione delle masse del collo negli adulti; American Family Physician. 2015 May 15; 91(10): 698-706.
- Raza Pasha R, Golub JS: Libro; Chirurgia otorinolaringoiatrica della testa e del collo, Guida di riferimento clinico,4ª edizione.
PRATICA GP 2020; 15(1): 16-21