L’incidenza dei tumori nella zona della testa e del collo è in aumento. Questo è spesso causato da infezioni con il papilloma virus umano 16 (HPV16). Tuttavia, la prognosi dei pazienti con carcinomi associati all’HPV6 è significativamente migliore rispetto alla prognosi dei pazienti con tumori causati dall’abuso di alcol e tabacco. Questo cambiamento di situazione ha modificato anche le esigenze delle terapie: è necessaria una minore tossicità e un migliore controllo del tumore. Al Congresso ASCO di quest’anno a Chicago, relatori rinomati hanno fornito informazioni sulle tendenze dello screening e della terapia dei tumori nella regione della testa e del collo.
Esistono oltre 100 tipi diversi di papilloma virus umano (HPV), di cui circa una dozzina sono oncogeni. Questi HPV sono i principali responsabili dei tumori del collo dell’utero e dei genitali, mentre l’HPV16 causa anche i tumori della testa e del collo (HNC). L’incidenza dell’HNC associato all’HPV è in aumento significativo da diversi anni: Negli Stati Uniti, l’HNC associato all’HPV sarà presto più comune dei carcinomi cervicali invasivi.
I tumori associati all’HPV hanno una prognosi migliore
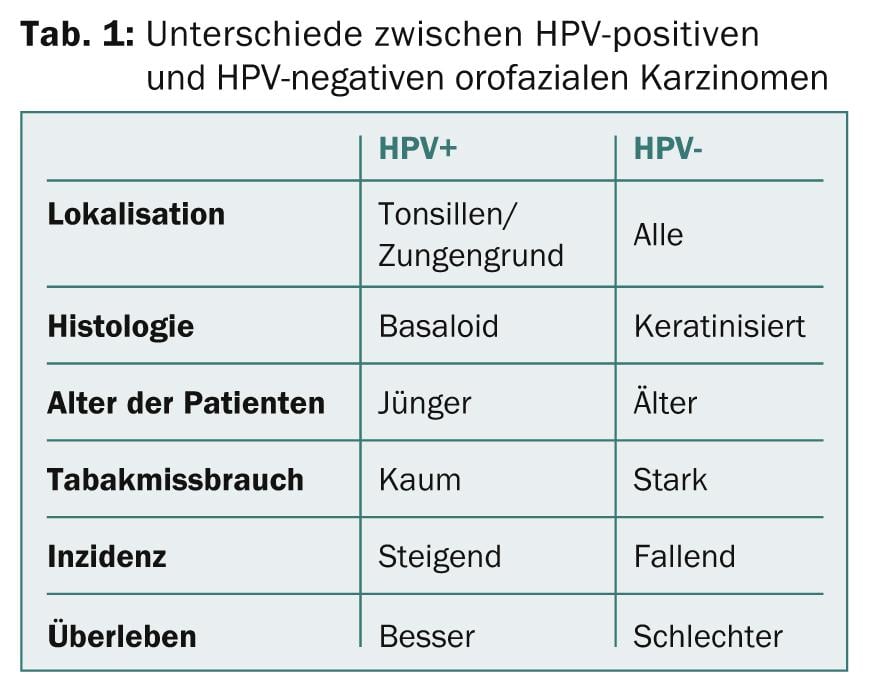
Stephen Schwartz, MD, Seattle, USA, ha sottolineato nella sua presentazione le differenze tra l’HNC associato all’HPV e l’HNC che si verifica indipendentemente dall’HPV (Tab. 1); la differenza più importante è probabilmente la prognosi migliore dell’HNC associato all’HPV.
L’associazione tra HPV e migliori tassi di sopravvivenza è molto forte, per tutti i trattamenti applicati. Si pone la questione di come questo “vantaggio HPV” possa essere utilizzato nella cura dei pazienti. L’obiettivo è quello di utilizzare regimi terapeutici meno tossici senza ridurre le possibilità di sopravvivenza dei pazienti.
Sono attualmente in corso diversi studi per testare i regimi di trattamento nelle pazienti con HNC associato all’HPV. Nello studio ECOG 1308, i pazienti sono stati trattati con radioterapia a basso dosaggio + cetuximab o radioterapia a dosaggio normale + cetuximab dopo la resezione del tumore. Nel braccio di studio con radiazioni a bassa dose (n=62), la sopravvivenza globale (OS) è stata del 90%, la sopravvivenza libera da progressione (PFS) dell’80%; nel braccio di studio con la dose normale di radiazioni, l’OS è stata dell’87%, la PFS del 65%. In altri studi, vengono analizzate diverse terapie farmacologiche (cituximab vs. cisplatino), diverse dosi di radiazioni o radiazioni più chemioterapia vs. radiazioni senza chemioterapia.
La conclusione preliminare del relatore:
- L’HPV16 è una causa di HNC.
- L’HNC associato all’HPV è la forma più comune di HNC negli Stati Uniti.
- Ci sono prove che la vaccinazione contro l’HPV può prevenire l’infezione orale da HPV. In qualità di medico, dovrebbe quindi incoraggiare i pazienti a portare i loro figli o nipoti alla clinica. Faccia vaccinare i nipoti contro l’HPV.
- L’infezione da HPV16 è associata a una prognosi migliore di HNC.
- Esistono prove limitate di studi randomizzati e controllati che indicano che lo stato dell’HPV16 di un paziente dovrebbe influenzare la scelta della terapia. Nei prossimi anni, diversi studi clinici forniranno ulteriori prove in merito. C’è la speranza che i pazienti HNC con infezione da HPF16 possano essere trattati con una tossicità ridotta in futuro.
Carcinoma nasofaringeo: lo screening è utile in Cina?
Una conferenza di Anthony Tak Cheung Chan, MD, Hong Kong, ha presentato gli ultimi risultati della ricerca sullo screening e sulla terapia del carcinoma nasofaringeo (NPC). La NPC è endemica nella Cina meridionale, con un’incidenza fino a 30/100.000 persone. Negli ultimi anni sono stati fatti progressi nel trattamento della malattia localizzata (sopravvivenza a 5 anni 80-90%), ma il NPC metastatico è purtroppo ancora comune. Nella Cina meridionale, la NPC è la settima causa di morte. Oltre il 90% di tutte le NPC nel mondo sono associate all’infezione da virus di Epstein-Barr (EBV) (riquadro ). Si stanno compiendo grandi sforzi per decifrare i legami patogenetici tra l’infezione da EBV e la carcinogenesi, con l’obiettivo di migliorare il trattamento dei pazienti affetti in futuro.

Poiché la diagnosi precoce di NPC aumenta i tassi di sopravvivenza, si stanno sperimentando diversi metodi per lo screening di NPC nei pazienti ad alto rischio. Le analisi sierologiche dell’EBV sono meno adatte a questo scopo, poiché i risultati falsi positivi sono relativamente frequenti. Per questo motivo, lo screening si basa sul DNA dell’EBV nel plasma. Il DNA dell’EBV è un marcatore sensibile per l’NPC, perché le cellule tumorali producono continuamente il DNA dell’EBV e lo rilasciano nel plasma. Uno studio correlato condotto a Hong Kong su 1318 partecipanti ha mostrato un risultato di screening positivo (titoli di EBV DNA persistentemente elevati o in aumento per diverse settimane) in 96 persone (5,2%), e la successiva endoscopia nasale ha rilevato una NPC in fase iniziale in tre di queste.
Per confermare questi risultati, è in corso uno studio molto più ampio con 20.000 partecipanti (uomini di età compresa tra 40 e 60 anni). Se i titoli di DNA dell’EBV sono persistentemente elevati a intervalli superiori a due settimane, i pazienti vengono sottoposti a un’endoscopia nasale. Inoltre, gli uomini compilano dei questionari sulla loro salute generale ed è previsto un follow-up telefonico per dieci anni. Lo studio è iniziato nel luglio 2013. Finora sono stati reclutati 5000 partecipanti, 53 avevano titoli di DNA EBV persistentemente elevati. Dieci partecipanti allo studio sono risultati affetti da NPC (8 stadio I, 1 stadio II, 1 stadio III).
La terapia di una CIN dipende dallo stadio. I tumori in stadio I sono solitamente trattati solo con radiazioni, i tumori in stadio II sono trattati con radiazioni e/o chemioterapia aggiuntiva, e i pazienti con tumori in stadio III e superiore ricevono la chemio-radioterapia. Non è ancora chiaro se i pazienti con stadi tumorali più elevati possano beneficiare della chemioterapia adiuvante. Uno studio condotto in Cina ha dimostrato che la chemioterapia adiuvante non apporta alcun beneficio in termini di sopravvivenza. Un obiettivo della ricerca sarebbe quello di identificare i pazienti che sono ad alto rischio di sviluppare metastasi a distanza e che quindi potrebbero trarre il massimo beneficio dalla chemioterapia adiuvante. La misurazione dei titoli di DNA dell’EBV dopo la chemio-radioterapia potrebbe servire come marcatore tumorale in questo caso. Uno studio ha dimostrato che i pazienti con titoli di DNA dell’EBV persistentemente elevati (>500 copie, che indicano una malattia tumorale residua) 6 – 8 settimane dopo la chemio-radioterapia avevano tassi di sopravvivenza significativamente peggiori rispetto ai pazienti con un valore <500. A Hong Kong è in corso uno studio di fase III in cui solo i pazienti con titoli di DNA EBV persistentemente elevati riceveranno una chemioterapia adiuvante dopo la chemio-radioterapia. Ulteriori studi stanno esaminando i vaccini EBV per la terapia del tumore.
Tumori dell’orofaringe: quali sono i vantaggi della microchirurgia?
Ogni anno negli Stati Uniti vengono diagnosticati circa 13.000 casi di cancro orofaringeo, ha detto John A. Ridge, MD, Philadephia, USA, nella sua presentazione. Circa un terzo delle malattie è dovuto principalmente all’abuso di tabacco e alcol; hanno una prognosi sfavorevole con una sopravvivenza libera da progressione a 3 anni del 45%. Due terzi dei casi sono causati dall’infezione da HPV. La prognosi di questi pazienti è significativamente migliore, con una sopravvivenza libera da progressione a 3 anni del 75%. Per il trattamento sono disponibili diversi metodi – solo la resezione del tumore e la radioterapia possono avere un effetto curativo. Entrambi i metodi presentano vantaggi e svantaggi (Tab. 2).

Tuttavia, anche una terapia di successo spesso lascia il paziente con limitazioni estetiche e funzionali significative. Nel tentativo di trattare nel modo più conservativo possibile gli organi, negli ultimi anni l’attenzione si è concentrata principalmente sui metodi non chirurgici. Gli effetti collaterali della radioterapia resp. di radio e chemioterapia combinate non sono tuttavia insignificanti per i pazienti, e queste forme di terapia spesso non hanno successo nei pazienti con tumori dovuti all’abuso di sostanze. Nella ricerca di regimi di trattamento ottimali, non bisogna quindi dimenticare due “nuovi” obiettivi:
- Miglioramento del controllo del tumore nella malattia HPV-negativa: aumento del controllo locoregionale del tumore mediante resezione; tassi di sopravvivenza e risultati funzionali comparabili con la chemio-radioterapia.
- Nei pazienti con tumori associati all’HPV, ridurre la tossicità del trattamento senza ridurre la sopravvivenza: Ridurre le dosi di chemioradioterapia; limitare il numero di pazienti che necessitano di chemioradioterapia; valutare i tassi di sopravvivenza e l’esito funzionale.
La microchirurgia laser transorale (TLM) e la chirurgia robot-assistita transorale (TORS) sono due metodi che possono aiutare a raggiungere questi obiettivi. Permettono di rimuovere il tumore attraverso la bocca senza danneggiare la mandibola o l’apparato di deglutizione. Attualmente, esistono solo alcuni piccoli studi su TLM e TORS per la terapia dei tumori orofaringei. Due studi dimostrano che la qualità della vita e l’esito funzionale sono migliori dopo la microchirurgia seguita dalla radioterapia, rispetto alla chemio-radioterapia combinata.
La TLM seguita da radioterapia può anche ottenere un buon controllo locale del tumore (controllo del tumore a 5 anni a livello locale 92%, a livello locoregionale 97%), che si confronta favorevolmente con il controllo ottenuto con metodi di trattamento non chirurgici. L’emorragia è una complicazione importante. Una revisione delle procedure eseguite nel 2015 da 45 chirurghi elenca sei decessi, tutti dovuti a emorragie post-operatorie. Attualmente sono in corso diversi studi prospettici che confrontano i metodi microchirurgici con gli approcci terapeutici conservativi – si spera che questi studi confermino i buoni risultati degli studi preliminari. La conclusione del relatore:
- La resezione transorale dei tumori orofaringei mostra risultati oncologici e funzionali da buoni a molto buoni, quando la procedura viene eseguita da un chirurgo esperto.
- La selezione ottimale dei soggetti trattati in modo appropriato può ridurre il numero di pazienti che devono essere trattati con tre modalità.
- I benefici della resezione transorale devono essere confermati da studi prospettici multicentrici.
Fonte: 50° Meeting annuale della Società Americana di Oncologia Clinica (ASCO), dal 30 maggio al 3 giugno 2014, Chicago.
InFo Oncologia & Ematologia 2014; 2(6): 20-22
SPECIALE CONGRESSO 2014; 5(2): 27-29