La stanchezza associata al tumore può manifestarsi a livello fisico, psicologico e cognitivo ed è soggettivamente molto penosa. Si raccomanda di chiarirli il prima possibile e a intervalli ragionevoli durante il decorso della malattia. Se necessario, si deve iniziare la terapia.
La stanchezza e l’esaurimento sono i problemi più comuni e più duraturi in seguito alla malattia tumorale e sono indicati con il termine tecnico di “stanchezza associata al tumore” (di seguito abbreviato in “stanchezza correlata al cancro”, CrF).
Definizione e dati di prevalenza
La fatica dovuta alla malattia tumorale è caratterizzata in modo coerente nella maggior parte delle definizioni come una sensazione angosciante di stanchezza atipica e di debolezza a livello fisico, emotivo e cognitivo, non correlata all’attività fisica e che non può essere migliorata in modo significativo dal riposo o dal sonno [1]. Nella discussione attuale, l’affaticamento come conseguenza della malattia tumorale viene considerato come una sindrome e non rappresenta un quadro clinico indipendente ai sensi dell’ICD [2]. La stanchezza associata al tumore deve quindi essere distinta dalle diagnosi ICD conosciute in relazione ai problemi di stanchezza, come la sindrome da stanchezza psicovegetativa, la nevrastenia o la sindrome da stanchezza cronica (CFS).
La prevalenza della fatica associata al tumore dopo la terapia tumorale varia tra il 60 e il 100%, con dati che variano tra gli studi a seconda di come viene registrata e dello stadio della malattia o del trattamento [1]. La fatica compromette la qualità della vita delle persone colpite in quasi tutti i settori [3] ed è un fattore di rischio per il reinserimento professionale [4].
Per quanto riguarda la fatica associata al tumore, attualmente non esiste una chiara spiegazione patogenetica delle relazioni causa-effetto. Pertanto, si ipotizza una genesi multifattoriale, in cui l’interazione di vari fattori come le citochine infiammatorie, i cambiamenti nell’asse ipofisi-surrene, i cambiamenti metabolici, le infezioni, i cambiamenti ormonali, l’immunosoppressione, gli effetti collaterali dei farmaci e la mancanza di esercizio fisico giocano un ruolo [1]. Le limitazioni funzionali cardiache o polmonari hanno un’ulteriore influenza negativa sulla fatica. Anche i fattori psicologici come la depressione e l’ansia sono discussi come possibili fattori di influenza [5].
Diagnostica
La diagnosi di CrF mira all’identificazione precoce e alla registrazione differenziata dei sintomi, dei disturbi di accompagnamento e delle possibili cause specifiche e fattori di influenza. Si raccomanda un approccio multimetodo, che comprende le seguenti aree:
- Esame clinico (anamnesi, chiarimento dei fattori somatici e delle comorbidità, forma fisica, ecc.)
- Esami di laboratorio (TSH, anemia, elettroliti, metabolismo, ecc.).
- Esame psicologico (depressione, ansia, coping, stress psicosociale, ecc.).
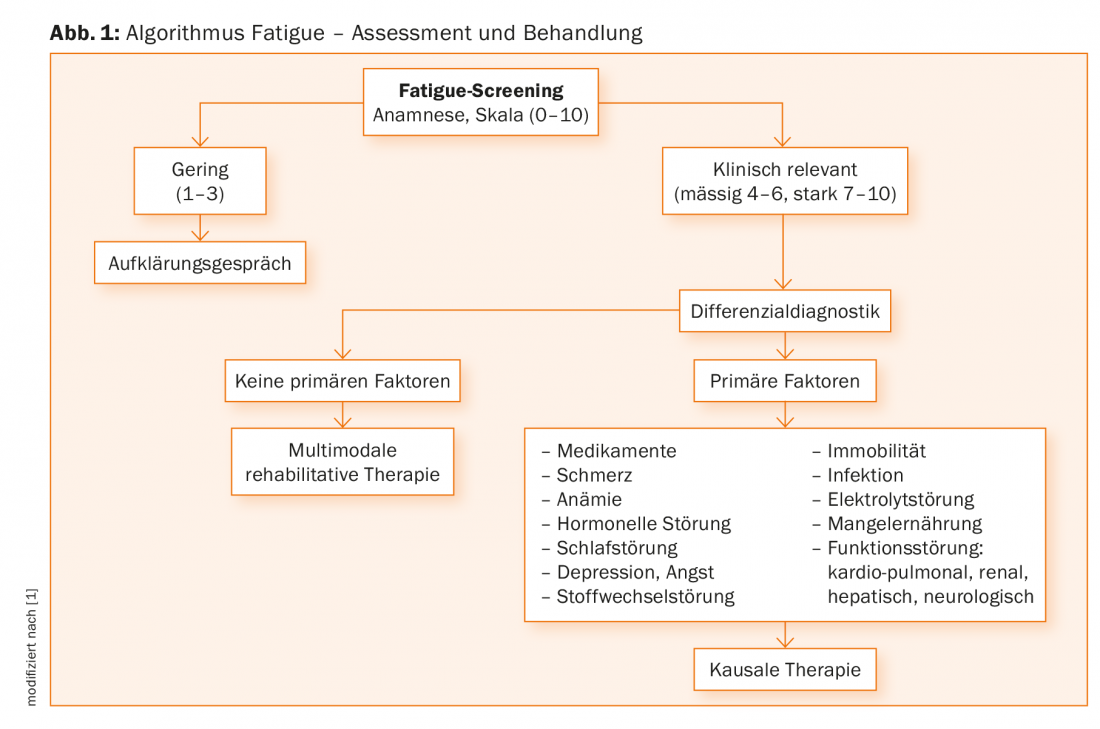
Nel processo diagnostico, devono essere identificate le possibili cause trattabili e i fattori di influenza, con un approccio graduale. Secondo le raccomandazioni delle linee guida attuali [1], il primo passo dovrebbe essere quello di chiedere ai pazienti la CrF utilizzando una scala numerica che può essere usata per indicare l’intensità dei sintomi nella settimana precedente [6]. Nell’ulteriore chiarimento diagnostico, l’intervista anamnestica svolge un ruolo centrale [7], in cui, tra le altre cose, vengono chiesti il tipo, la gravità, l’anamnesi e il decorso temporale dei disturbi. Per consentire una diagnosi uniforme, si raccomanda di seguire i criteri che sono stati sviluppati sulla base dell’ICD-10 e che si sono dimostrati validi [8]. La Figura 1 mostra l’algoritmo per la valutazione, la diagnosi e l’inizio del trattamento della CrF. Poiché la CrF viene valutata principalmente attraverso i sintomi soggettivi, i questionari standardizzati mono o multidimensionali sono un’importante fonte di informazioni in aggiunta al colloquio clinico [1], sebbene non sia ancora disponibile un gold standard per la valutazione della fatica.
Trattamento
Se non è stato possibile identificare chiaramente le cause fisiche trattabili della CrF, il trattamento deve innanzitutto ridurre i sintomi, rafforzare le prestazioni fisiche e insegnare al paziente strategie di coping adeguate. Il trattamento dipende sempre dallo stato della malattia tumorale, dalla comorbilità e dall’entità dei disturbi individuali o delle menomazioni funzionali. Come regola generale, la CrF deve essere trattata il più precocemente possibile per evitare che diventi cronica. Oggi, le principali opzioni di trattamento disponibili sono l’allenamento fisico, gli approcci terapeutici psicosociali, gli interventi mente-corpo e i farmaci.
Nell’ambito dell’allenamento fisico, i programmi di allenamento per la resistenza e la forza sono progettati per interrompere il circolo vizioso della mancanza di esercizio, della perdita di forma fisica e del rapido esaurimento, o per rafforzare nuovamente le prestazioni. L’esercizio fisico può essere raccomandato ai pazienti con CrF, a condizione che non vi siano controindicazioni (queste includono, ad esempio, le malattie cardiovascolari). L’allenamento fisico attraverso la forza e/o la resistenza per migliorare la CrF ha ottime prove [9].
Gli interventi psicosociali comprendono la consulenza psicosociale, la psicoterapia, la psicoeducazione e le tecniche mente-corpo che mirano a ridurre la CrF attraverso strategie comportamentali o a influenzarla positivamente attraverso cambiamenti nell’esperienza soggettiva [10].
Le strategie di informazione e consulenza si riferiscono principalmente al trasferimento di conoscenze sullo sviluppo della fatica, sui fattori che la influenzano e sulle possibilità soggettive di influenza. Gli interventi psicoeducativi possono essere offerti come interventi individuali o di gruppo e, oltre alle informazioni e alla consulenza, forniscono una guida attiva e compiti strutturati con l’obiettivo di promuovere e rafforzare l’autogestione [11]. Gli studi scientifici che valutano i programmi psicoeducativi dimostrano che possono ridurre la fatica con dimensioni di effetto medio-piccole [10]. Le misure psicosociali possono anche essere combinate con programmi di formazione a orientamento fisico [12].
Il termine interventi mente-corpo viene utilizzato per riassumere gli approcci che mirano a promuovere e rafforzare le strategie attive e di promozione della salute del paziente, con l’obiettivo generale di migliorare l’autocura. Sulla base degli studi disponibili, i metodi basati sulla mindfulness [13] e lo yoga [14] possono essere raccomandati per migliorare la CrF.
La terapia farmacologica per la CrF mira a ridurre l’influenza di fattori specifici come anemia, malnutrizione, disturbi del sonno o endocrinologici. Inoltre, si cerca di agire sui possibili fattori patogenetici, come i sistemi dopaminergici e serotoninergici del SNC e quelli dell’omeostasi energetica centrale. L’uso di agenti stimolanti l’eritropoiesi (ESA) può ridurre la sintomatologia della CrF nei pazienti anemici durante la chemioterapia. Tuttavia, l’effetto del trattamento previsto di solito non è forte [15]. Gli studi di intervento con antidepressivi del gruppo degli inibitori selettivi della ricaptazione della serotonina (SSRI), come la paroxetina, non hanno ancora dimostrato un’efficacia specifica sulla CrF [16]. Gli psicostimolanti come il metilfenidato possono ridurre i sintomi, ma i risultati eterogenei degli studi suggeriscono un uso molto cauto [15]. Nell’ambito delle strategie di trattamento naturopatico, si possono utilizzare soprattutto preparazioni a base di ginseng medicinale, in base alla situazione di studio, anche se anche in questo caso c’è ancora una grande necessità di ricerca [17].
Messaggi da portare a casa
- La fatica associata al tumore è il problema secondario più comune della malattia tumorale e del trattamento del tumore e può manifestarsi con sintomi fisici, psicologici e cognitivi.
- I sintomi di stanchezza sono soggettivamente angoscianti e possono limitare in modo significativo la qualità di vita dell’individuo, la sua quotidianità e le sue prestazioni professionali.
- La stanchezza è multicausale e le sue relazioni causa-effetto non sono ancora state del tutto chiarite.
- Si raccomanda di chiarire la stanchezza il più presto possibile e a intervalli ragionevoli nel corso di una malattia in un processo diagnostico graduale, per poter avviare una terapia precoce, se necessario.
- Esistono diversi approcci terapeutici per alleviare la stanchezza, per cui i migliori successi terapeutici possono essere attesi da un concetto di terapia multimodale.
Letteratura:
- NCCN (National Comprehensive Cancer Network): Linee guida di pratica clinica in oncologia: la fatica legata al cancro. Versione 2. 2018. www.nccn.org/professionals/physician_gls/pdf/fatigue.pdf.
- Heim M, Weis J: Stanchezza nelle malattie tumorali: Riconoscimento, trattamento, prevenzione. Stoccarda: Schattauer 2015.
- Pachman DR, et al: Sintomi fastidiosi nei sopravvissuti al cancro: stanchezza, insonnia, neuropatia e dolore. Journal of Clinical Oncology 2012; 30: 3687-3696.
- Mehnert A: Occupazione e problemi legati al lavoro nei sopravvissuti al cancro. Crit Rev Oncol Hemat 2011; 77: 109-130.
- Brown LF, Kroenke K: La fatica legata al cancro e le sue associazioni con la depressione e l’ansia: una revisione sistematica. Psicosomatica 2009; 50: 440-447.
- Alexander S, Minton O, Stone PC: Valutazione degli strumenti di screening per la sindrome da fatica correlata al cancro nelle sopravvissute al cancro al seno. J Clin Oncol 2009; 27: 1197-1201.
- Horneber M, et al: Affaticamento associato al tumore. Deutsches Ärzeblatt 2012; 109: 161-171.
- Donovan K, McGinty H, Jacobsen P: Una revisione sistematica della ricerca che utilizza criteri diagnostici per la fatica correlata al cancro. Psico-Oncol 2013; 22: 737-744.
- Buffart LM, et al: Linee guida sull’attività fisica basate sull’evidenza per i sopravvissuti al cancro: linee guida attuali, lacune nella conoscenza e direzioni di ricerca future. Cancer Treat Rev 2014; 40: 327-340.
- Goedendorp MM, et al: Interventi psicosociali per ridurre la fatica durante il trattamento del cancro negli adulti. Cochrane Database Syst Rev 2009; (1): CD006953.
- de Vries U, et al: Fatigue individuell bewältigen (FIBS): Schulungsmanual und Selbstmanagementprogramm für Menschen mit Krebs. Berna: Huber 2011.
- Du S, et al: Programmi di educazione del paziente per la fatica legata al cancro: una revisione sistematica. Patient Educ Couns 2015; 98: 1308-1319.
- Shennan C, Payne S, Fenlon D: Quali sono le prove per l’uso di interventi basati sulla mindfulness nella cura del cancro? Una recensione. Psico-Oncologia 2011; 20: 681-697.
- Cramer H, et al: Lo yoga per migliorare la qualità di vita legata alla salute, la salute mentale e i sintomi legati al cancro nelle donne con diagnosi di cancro al seno. Cochrane Database Syst Rev 2017 Jan 3; (1): CD010802.
- Minton O, et al: Terapia farmacologica per la gestione della fatica legata al cancro. Cochrane Database Syst Rev 2010; (7): CD006704.
- Qu D, et al: Farmaci psicotropi per la gestione della fatica legata al cancro: una revisione sistematica e una meta-analisi. Eur J Cancer Care 2016; 25: 970-979.
- Greenlee H, et al: Linee guida di pratica clinica sull’uso delle terapie integrative come assistenza di supporto nelle pazienti trattate per il cancro al seno. J Natl Cancer Inst Monographs 2014; 50: 346-358.
Ulteriori letture:
- Mosher CE, et al: Sequele fisiche, psicologiche e sociali dopo il trapianto di cellule staminali ematopoietiche: una revisione della letteratura. Psico-Oncologia 2009; 18: 113-127.
InFo NEUROLOGIA & PSICHIATRIA 2018; 16(5): 46-48.
InFo ONcOLOGIA & EMATOLOGIA 2018; 6(4) 4-6.











