A livello globale, si registra una tendenza all’aumento dell’uso di preparati contenenti cannabis. Le indicazioni includono problemi di dolore o spasticità nel contesto di malattie neurologiche. Gli effetti avversi sono fortemente dipendenti dalla dose.
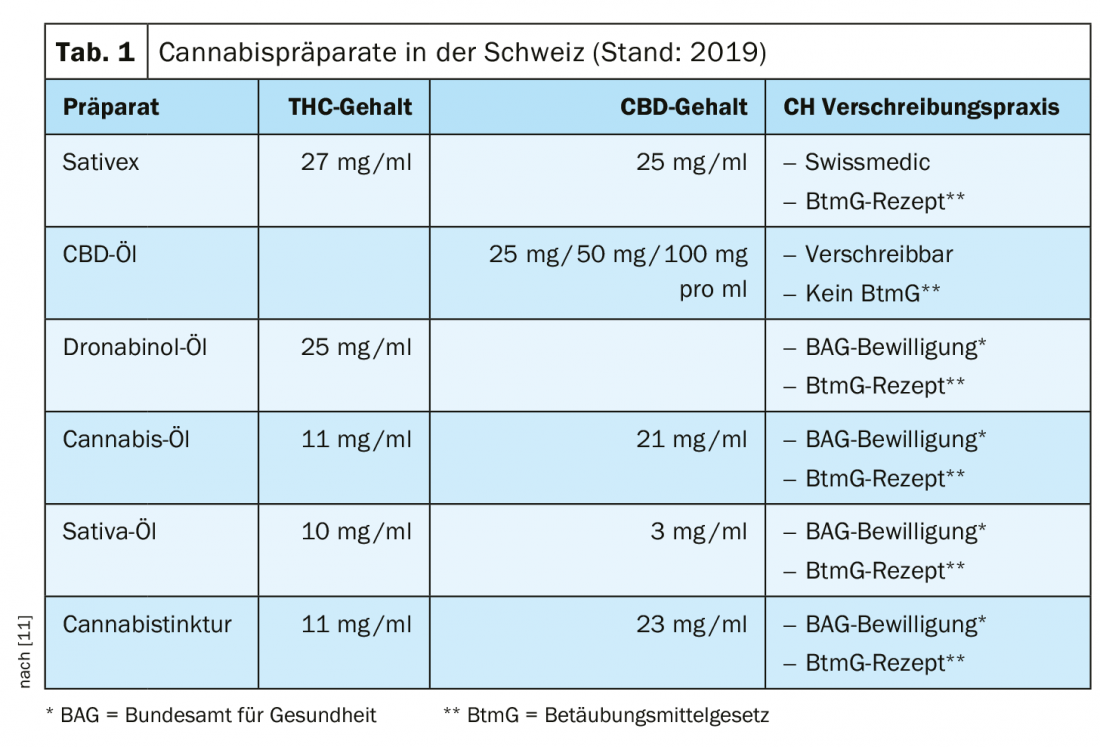
In Svizzera, lo spray sublinguale Sativex® [1] è attualmente l’unico medicinale con principi attivi cannabinoidi autorizzato dalla Legge sugli agenti terapeutici e può essere prescritto da un medico senza un’autorizzazione eccezionale dell’UFSP [1–2]. Questa preparazione contiene estratti standardizzati di THC (∆-9-tetraidrocannabinolo) e CBD (cannabidiolo) in rapporto 1:1 [3]. In Svizzera, l’indicazione è attualmente limitata all’uso come terapia di seconda linea per la spasticità nel contesto della sclerosi multipla. Per altri medicinali contenenti THC e CBD, attualmente è necessario presentare una richiesta medica all’UFSP e vi è l’obbligo di segnalare gli effetti collaterali a Swissmedics [4]. Questo vale, ad esempio, per Marinol® [5], un preparato contenente la sostanza dronabinol (THC in forma sintetica). Tra le altre cose, il dronabinolo viene utilizzato come analgesico e ha proprietà antispasmodiche e stimolanti dell’appetito. I prodotti non medicinali contenenti CBD sono liberamente disponibili sul mercato svizzero se il contenuto di THC non supera l’1%. A differenza del THC, il CBD non ha un effetto psicoattivo. In Germania, oltre al Sativex® [1] per il trattamento della spasticità resistente alla terapia nella SM, è disponibile anche Canemes® (Nabilon) [6], una variante sintetica del THC da utilizzare per la nausea e il vomito durante la chemioterapia.
La Svizzera intende cambiare la legge
La ricerca scientifica sui cannabinoidi è in corso in tutto il mondo. Questo dovrebbe aprire ulteriori aree di applicazione medica. In molti Paesi europei, alcuni cannabinoidi sono approvati a scopo terapeutico. Questo vale anche per il Canada, dove ora sono stati legalizzati anche i prodotti non medici.
In Svizzera, l’UFSP ha concesso quasi 3000 licenze di esenzione per prodotti medicinali contenenti CBD e THC nel 2018 [4]. Ciò comporta un notevole dispendio di lavoro amministrativo e porta a ritardi nel trattamento. Nell’ottobre 2019, è stata completata la procedura di consultazione per una corrispondente revisione della legge. PharmaSuisse sostiene gli sforzi per facilitare l’accesso ai medicinali contenenti cannabis [7]. La legislazione prevede una separazione legale della cannabis per scopi medici e non medici. L’abolizione del requisito di esenzione in Svizzera dovrebbe rendere più facile per i pazienti ottenere farmaci legalmente conformi in futuro. In termini di costi, la situazione è che la procedura per inserire un farmaco nell’elenco delle specialità (SL) è lunga. Secondo il Dipartimento Federale degli Affari Interni, entro la fine del 2020, un progetto separato esaminerà il finanziamento del rimborso almeno parziale dei farmaci a base di cannabis senza autorizzazione all’immissione in commercio attraverso l’assicurazione sanitaria obbligatoria, o un possibile finanziamento alternativo [7].
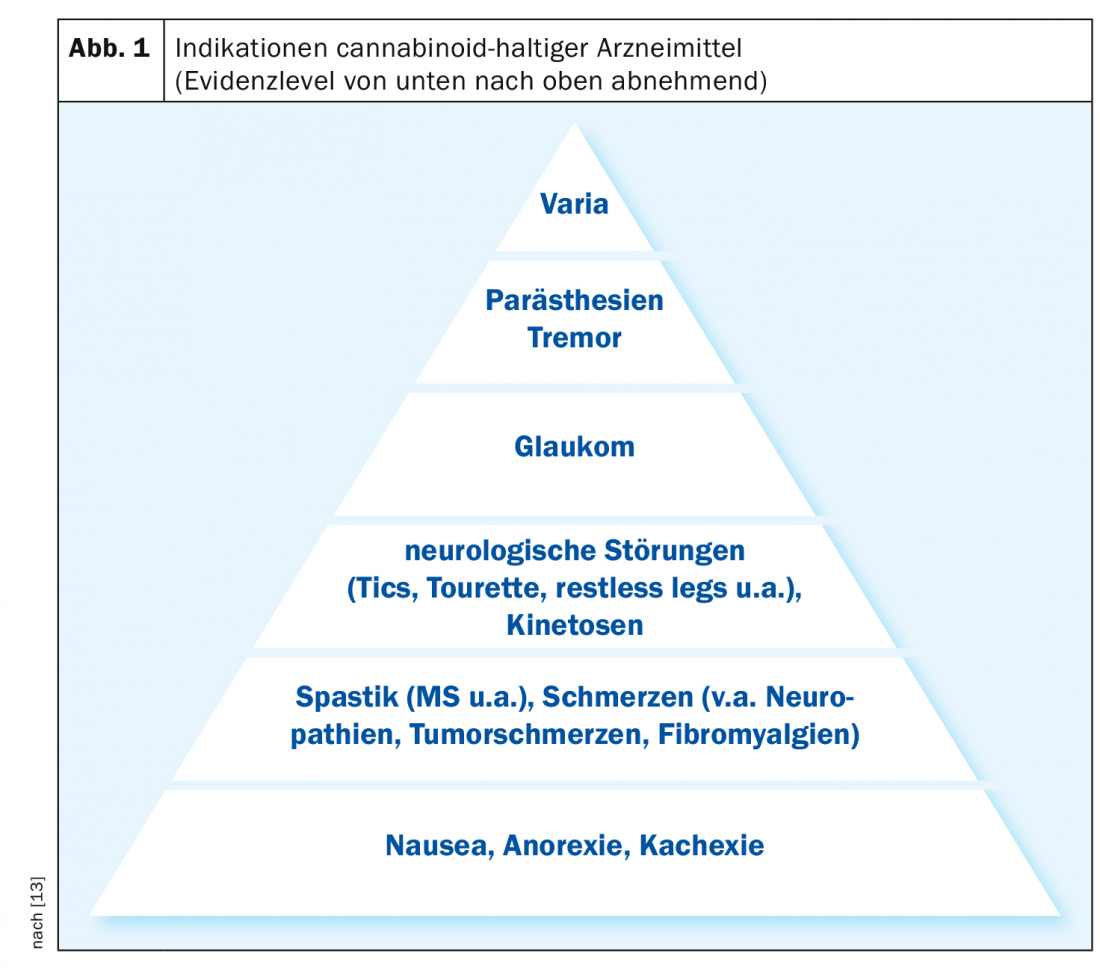
| Il dolore cronico e la spasticità sono le principali aree di indicazione. In Svizzera è prevista la legalizzazione dei prodotti contenenti cannabis a scopo terapeutico (BAG) [4]. Ciò è dovuto al fatto che la domanda di trattamenti con cannabinoidi è aumentata notevolmente negli ultimi anni. Le principali aree di applicazione sono le condizioni di dolore cronico (ad esempio, dolore neuropatico o tumorale), la spasticità e i crampi nel contesto della sclerosi multipla o di altre malattie neurologiche, nonché la nausea e la perdita di appetito come effetti collaterali della chemioterapia. |
Cosa si sa finora dei meccanismi d’azione?
I fiori di cannabis hanno un elevato contenuto dei due cannabinoidi THC e CBD. Inoltre, sono contenute diverse centinaia di altre sostanze, ma si sa poco dei loro effetti farmacologici [8]. Il THC e il CBD sviluppano il loro effetto nel cosiddetto sistema endocannabinoide. Si tratta di un sistema di regolazione endogeno che svolge un ruolo importante nel sistema nervoso centrale e nel sistema immunitario. Gli effetti farmacologici del THC e del CBD avvengono in particolare attraverso il legame con i recettori CB1 e CB2 [9]. Risultati più recenti mostrano anche altri principi attivi, ad esempio le proprietà antinfiammatorie del CBD, che si basano sull’attivazione o sull’inibizione di diverse citochine (interleuchina 10 e interleuchina 17) [10]. Dalla scoperta dei recettori dei cannabinoidi CB1 (1990) e CB2 (1993), l’interesse per i farmaci contenenti cannabinoidi è aumentato notevolmente. Oltre ai recettori CB1 e CB2, esistono anche i recettori PPAR-gamma (recettore attivato dal perossisoma proliferatore) e i recettori vanilloidi [11,12].
THC (∆-9-tetraidrocannabinolo): Il THC è un agonista parziale dei recettori CB1/CB2 che ha proprietà inebrianti, antispasmodiche, antiemetiche, analgesiche e stimolanti l’appetito [11]. Gli estratti di THC prodotti sinteticamente o semisinteticamente dalle piante di canapa sono utilizzati principalmente per il trattamento del dolore tumorale e il controllo dei sintomi nella medicina palliativa, la nausea associata alla chemioterapia e il sottopeso nei pazienti affetti da tumore e AIDS, la spasticità dolorosa nella sclerosi multipla e il dolore neuropatico cronico.
CBD (cannabidiolo): Il CBD è un agonista/antagonista/modulatore dei recettori CB1/CB2 [11]. A differenza del THC, il CBD non ha effetti intossicanti o di dipendenza, ma ha soprattutto effetti antinfiammatori, antiepilettici, antipsicotici e antidolorifici. Le aree di utilizzo comprendono la prima infanzia e le forme refrattarie di epilessia, alcuni problemi di salute mentale e alcune altre indicazioni.
Gli effetti collaterali legati al farmaco dipendono dalla dose
Gli effetti psicotropi negli adulti si manifestano in media da 10 a 20 mg di THC (dose orale singola) [12]. La dose terapeuticamente efficace è più bassa per la maggior parte dei pazienti [13]. Le reazioni avverse al farmaco più comuni sono: Stanchezza, sonnolenza, diminuzione delle capacità cognitive, disturbi della coordinazione (ipotensione ortostatica, vertigini), secchezza delle fauci, tachicardia, occhi arrossati [9,14]. A dosi terapeutiche di preparati di cannabis, la dipendenza fisica o psicologica e lo sviluppo di tolleranza sono considerati trascurabili dagli esperti [13]. Eventuali sintomi di astinenza – ad esempio nel caso di un dosaggio più elevato – dovrebbero scomparire completamente entro pochi giorni [15]. L’interazione con altre sostanze riguarda principalmente le benzodiazepine e l’alcol (potenziamento degli effetti sedativi), nonché i farmaci che influiscono sul sistema cardiovascolare (ad esempio beta-bloccanti, diuretici, antidepressivi triciclici) [13].
Letteratura:
- Sativex®: Compendio svizzero dei farmaci, https://compendium.ch
- Legge sui prodotti terapeutici (HMG): www.admin.ch/opc/de/classified-compilation/20002716/index.html
- Oberhofer E: Prescrivere la cannabis – ma correttamente! Springer 2019, ECM 16, 40. doi:10.1007/s11298-019-7351-z, https://link.springer.com/article/
- Ufficio federale della sanità pubblica (UFSP): Modifica della legge sui prodotti medicinali a base di cannabis, www.bag.admin.ch/bag/de/home/medizin-und-forschung/heilmittel/med-anwend-cannabis/gesetzesaenderung-cannabisarzneimittel.html
- Marinol®: PharmaWiki, www.pharmawiki.ch/wiki/index.php?wiki=marinol
- Nabilone: PharmaWiki, www.pharmawiki.ch/wiki/index.php?wiki=dronabinol
- pharmaSuisse: Associazione svizzera dei farmacisti: www.pharmasuisse.org/data/docs/de/32789/191015-Auswertungsformular-Stellungnahme-phS-Cannabisarzneimittel.pdf?v=1.0
- Brenneisen R: La cannabis nel campo della tensione tra esperienza e ricerca. Prof. Dr. Rudolf Brenneisen, www.stcm.ch/files/mediaplanet_2019-03.pdf
- Grotenhermen F: La canapa come medicina. Una guida pratica. Nachtschatten Verlag AG (Solothurn) 2015: 40-52.
- Kozela E, et al: I cannabinoidi diminuiscono il fenotipo infiammatorio autoimmune th17. J Neuroimmune Pharmacol 2013; 8: 1265-1276.
- Fankhauser M: La cannabis come medicina. Manfred Fankhauser, Langnau SRO AG, Clinica del dolore, Langenthal, 24.01.2019
- Gruppo di lavoro Cannabis come medicina. Rivista ACM 2015. Rüthen 2015: 9.
- Fankhauser M: La cannabis come medicina. Confronto dell’uso terapeutico in Germania e Svizzera. Deutsche Apothekerzeitung 2015, www.deutsche-apotheker-zeitung.de/daz-az/2015/daz-30-2015/cannabis-als-arznei
- Kleiber D, Kovar KA: Effetti del consumo di cannabis, un parere di esperti sulle conseguenze farmacologiche e psicosociali. Wissenschaftliche Verlagsgesellschaft (Stoccarda) 1998: 87.
- Grotenhermen F, Reckendrees B: Il trattamento con cannabis e THC. Soletta 2014: 50.
PRATICA GP 2020; 15(4): 34-35
InFo NEUROLOGIA & PSICHIATRIA 2020; 18(4): 26-27