Il più grande incontro europeo di dermatologia è stato ancora una volta il congresso dell’Accademia Europea di Dermatologia e Venereologia (EADV) a Copenhagen, con oltre 9500 partecipanti. Da 40 anni, l’EADV riunisce gli interessi scientifici dei dermatologi e nel 2015, per la prima volta, sono state invitate a partecipare anche le associazioni di pazienti. Gli esperti sono orgogliosi dei grandi progressi compiuti negli ultimi anni, che stanno facendo progredire anche altre materie mediche. L’esplosione dei costi delle nuove terapie è motivo di preoccupazione.
Il Premio Nobel per la Medicina di quest’anno premia la ricerca sulle malattie infettive della pelle con William C. Campbell e Satoshi Omura. A loro volta, i premi Nobel per la chimica Tomas Lindahl, Paul Modrich e Aziz Sancar hanno contribuito alla comprensione del cancro della pelle e dell’invecchiamento cutaneo con il loro lavoro. “La pelle ha il vantaggio di poter essere osservata in qualsiasi momento”, ha detto il Prof. Dr. med. Martin Röcken, di Tubinga, Presidente del Comitato di Programmazione Scientifica dell’EADV, alla conferenza stampa, spiegando il ruolo pionieristico della dermatologia. Due delle quattro conferenze plenarie a Copenaghen sono state tenute da relatori svizzeri: Il Prof. Dr. med. Lars French, Zurigo, ha parlato delle malattie autoimmuni della pelle e il PD Dr. med. Thomas Kündig, Zurigo, ha presentato la famiglia dell’interleuchina 1 e il suo ruolo nelle malattie infiammatorie della pelle.
Entusiasmo per la dermatooncologia nonostante i “costi della terapia” siano un bambino problematico
Identificando i fattori essenziali nelle malattie infiammatorie della pelle come la psoriasi e nell’oncogenesi, i farmaci mirati (ad esempio, gli inibitori di IL-17 e IL-23) possono offrire nuove opzioni anche nelle malattie infiammatorie dell’intestino, nell’artrite reumatoide e nella sclerosi multipla. “I progressi terapeutici nel melanoma metastatico mi rendono piuttosto entusiasta come medico, i pazienti vivono e si sentono in salute. La terapia anti-PD-1 può arrestare la progressione della malattia metastatica per oltre 18 mesi, come ha dimostrato un nuovo studio [1]”, ha detto il Prof. Röcken. E ci sono buone probabilità che anche i pazienti con cancro ai polmoni, alla vescica o ai reni possano trarne beneficio. I costi della terapia, fino a 250.000 euro all’anno, sono tuttavia proibitivi. Poiché la ricerca di base per molte di queste terapie è stata condotta in istituti di ricerca finanziati con fondi pubblici, occorre anche garantire che le innovazioni raggiungano i pazienti in condizioni accettabili.
Le “reti” di bambini preferite – forti insieme
Il Prof. Dr. med. Erwin Tschachler, Vienna, in qualità di attuale Presidente dell’EADV, si è detto orgoglioso del fatto che sotto la sua presidenza sia riuscita l’importante chiusura dei ranghi con la neonata federazione mondiale delle organizzazioni di pazienti (www.globalskin.org). Più di 60 gruppi si sono presentati nel villaggio dei pazienti; la strada per le presentazioni passava direttamente attraverso gli stand e i rispettivi rappresentanti erano felici di rispondere alle domande. L’americano Bill McCue, ad esempio, soffre della rara pitiriasi rubra pilaris (PRP) ed è un membro fondatore della PRP Alliance (www.prpalliance.com). Era già stato invitato all’Ospedale Universitario di Zurigo per informare i medici intorno alla dottoressa Lisa Weibel, che si occupa di un paziente PRP nell’infanzia, sul quadro clinico dal punto di vista di una persona colpita. “I pazienti vogliono essere ambasciatori, informare, sostenere e quindi aiutare se stessi e gli altri”, ha spiegato McCue. Collegate in rete nell’Alleanza Internazionale delle Organizzazioni di Pazienti Dermatologici (IADPO), ora svolgeranno un lavoro di lobbying congiunto, ma offriranno anche un supporto individuale, ad esempio per le questioni legali.
Il Prof. Giuseppe Argenziano, medico, di Napoli, ha sottolineato un aspetto interessante dell’uso dei nuovi media. Aveva iniziato a esaminare le foto di infezioni cutanee presentate dai pazienti per determinare se una visita allo studio fosse necessaria o meno. Grazie a questo “pre-screening”, risparmia tempo per i casi che richiedono effettivamente una visita dal medico. Nel caso di una puntura d’insetto o di un controllo dei progressi, il paziente non dovrà più venire.
“Per me, come specialista, la dermoscopia e lo scambio di immagini corrispondenti su Internet sono sempre più importanti”, ci ha detto. “Stiamo passando da una diagnosi clinico-patologica a una diagnosi basata sull’immagine clinica”. Su Facebook, c’è già un grande gruppo di dermatologi che praticano l'”apprendimento attraverso l’intelligenza dello sciame”. I 6000 membri hanno già postato 8000 immagini e si sostengono a vicenda nei casi poco chiari con consigli e suggerimenti su come procedere.
La “body art” del bambino problematico – gli effetti collaterali sono sottovalutati
Il 10% della popolazione in Europa è tatuata o ha un piercing, tra i più giovani è già un terzo. Il culto di sempre nuovi tipi di ornamento del corpo come mezzo di espressione personale continua senza sosta, nonostante i rischi noti, afferma la Prof.ssa Christa de Cuyper, MD, Bruges [2]. La Convenzione sul tatuaggio EADV ha l’obiettivo di informare e mettere in guardia. Gli inchiostri per tatuaggi e i trucchi permanenti, ad esempio, possono contenere ingredienti e sostanze chimiche non consentite nei cosmetici. Mancano dati, standard e norme riguardanti la biocinetica e la tossicità, la fototossicità, il potenziale cancerogeno e la conversione metabolica.
Più di due terzi degli “adornati” hanno effetti collaterali precoci e/o tardivi. Queste vanno dalle infezioni da batteri (stafilococchi, streptococchi, micobatteri, pseudomonas), virus (epatite, HIV) e funghi alle reazioni allergiche e alle cicatrici antiestetiche e indesiderate. Può ridurre al minimo questo pericolo lavorando in modo pulito. Ma non può escluderli completamente, anche se si reca in uno studio sterile. Una buona igiene e le misure di disinfezione sono particolarmente importanti dopo un piercing, una cicatrice o un tatuaggio, per prevenire le infezioni. Gli unguenti troppo grassi possono causare un effetto di occlusione, sfavorevole alla guarigione della ferita. È meglio non utilizzare unguenti su un tatuaggio appena suturato, perché i batteri possono sempre penetrare nella ferita. La protezione dai raggi UV è estremamente importante, in quanto la luce del sole può causare una decolorazione marrone permanente. Nella ricerca sulla cicatrice, la matrice extracellulare e il ruolo delle proteinasi sono attualmente oggetto di interesse. Nella normale guarigione della ferita, la proteolisi è soggetta a un controllo rigoroso; se questo viene disturbato, ne conseguono disturbi della guarigione della ferita e cicatrici eccessive.
Più del 20% si pente della decisione presa in seguito e vuole separarsi nuovamente dai quadri dei gioielli o dai pezzi di metallo, secondo l’esperto. Ma anche i tatuaggi all’henné “innocui” non sono privi di conseguenze: Oggi, all’henné viene aggiunta la parafenilendiammina, in modo che, in caso di allergia da contatto, possano insorgere problemi in seguito alla colorazione dei capelli, ha spiegato il Prof. de Cuyper. Soprattutto il colorante rosso negli inchiostri per tatuaggi è un grosso problema. I pigmenti colorati utilizzati provengono dall’industria e si decompongono nella pelle. “Non si sa oggi che cosa causerà preoccupazione domani”, ha avvertito l’esperto e ha chiesto una maggiore protezione dei consumatori.
Bambino preferito “biologico” – grandi progressi nella psoriasi
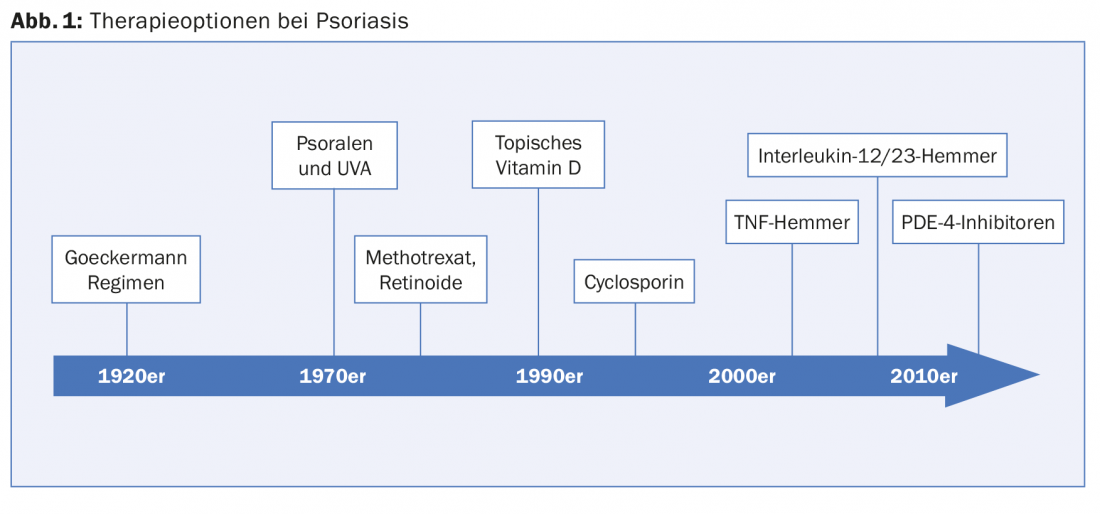
Gli antichi Egizi, come riportato nel Papiro Ebers, conoscevano solo l’urina, la cipolla e il sale marino come agenti terapeutici per le lesioni cutanee psoriasiche. Oggi, la situazione è diversa: dei 20 simposi satellite e delle tre sessioni di incontro con gli esperti sostenuti dall’industria all’EADV, più della metà ha affrontato gli aspetti attuali delle nuove opzioni terapeutiche mirate per la psoriasi. Il Prof. Dr. med. Kristian Reich, Istituto di Ricerca SCIderm e Dermatologikum Hamburg, ha mostrato l’evoluzione che ha avuto la psoriasi negli ultimi cento anni (Fig. 1). “Il blocco dell’interleuchina è la chiave, ora stiamo imparando dai farmaci. Con un’infusione ogni quindici giorni, facciamo scomparire i neutrofili (ascessi di Munro) nelle lesioni [3]”, ha dichiarato.
L’elenco dei bersagli e dei farmaci ad essi rivolti è in rapida crescita e comprende i farmaci attuali:
- Anti-TNF alfa: etanercept, infliximab, adalimumab, golimumab, certolizumab
- Anti-IL-12/23p40: ustekinumab
- Anti-IL-17A: Secukinumab, Ixekizumab, Brodalumab
- Anti-IL23-p19: tildrakizumab, guselkumab, BI 6555066.
“L’obiettivo della terapia oggi è innanzitutto la qualità della vita. I pazienti vogliono un PASI di 90 e un effetto rapido”, ha spiegato il Prof. Bruce Strober, MD, del Connecticut Health Center di Farmington, durante un simposio sostenuto da Novartis. “Uso gli anticorpi tutti i giorni, spesso in prima linea se l’assicurazione paga”, ha detto a proposito dell’importanza degli anticorpi nella sua routine clinica. Non ha quasi più problemi di sicurezza: l’ustekinumab è sul mercato da cinque anni e ha dimostrato di essere molto sicuro. I nuovi inibitori dell’IL-17 sono ancora più mirati a livello centrale e, secondo i dati disponibili finora, sono ancora più efficaci per un periodo di tempo più lungo e con una minore immunogenicità [4] (vedere i poster 1727, 1749, 1812). Ixekizumab e brodalumab avrebbero attualmente problemi con la FDA a causa del rischio di suicidio (sei suicidi in 6000 pazienti). Il secukinumab è paragonabile all’etanercept sotto questo aspetto. “Finora c’è molta fiducia e tra due anni ne sapremo di più”, ha concluso il Prof. Strober.
Il Prof. Dr. med. Diamant Thaçi di Lubecca ha affrontato le aspettative dei pazienti e le domande più frequenti. Quanto dura un farmaco? Ha un effetto anche sulla psoriasi ungueale? Il dolore ai palmi delle mani e alle piante dei piedi scompare? È possibile arrestare il decorso della malattia? Quando dovrebbe iniziare a prendere nuovi farmaci? Come influiscono sulle comorbilità? Il Prof. Thaçi ha raccomandato che l’uso degli inibitori dell’interleuchina sia conforme alle pratiche e alle linee guida del rispettivo Paese. I vecchi farmaci avranno ancora il loro posto (metotrexato, ciclosporina, acitretina), ma si aspetta anche che i biologici salgano in prima linea. In relazione alla terapia biologica (sia gli inibitori anti-TNF-alfa che l’inibitore dell’interleuchina-12/23 ustekinumab), occorre prestare attenzione alle esacerbazioni della tubercolosi e, nel caso del secukinumab, alle infezioni fungine. “Se un Paese ha un alto tasso di tubercolosi, allora tutti gli immunosoppressori dovrebbero essere testati per la TBC latente”, hanno detto gli esperti su questo punto.
Fonte: Congresso dell’Accademia Europea di Dermatologia e Venereologia, 7-11 ottobre 2015, Copenaghen.
Letteratura:
- Robert C, et al: Nivolumab nel melanoma precedentemente non trattato senza mutazione BRAF. N Engl J Med 2015 Jan 22; 372(4): 320-330.
- De Cuyper C: Complicazioni dei tatuaggi cosmetici. Curr Probl Dermatol 2015; 48: 61-70.
- Reich K, et al: Prove che il crosstalk neutrofili-cheratinociti è un bersaglio precoce dell’inibizione dell’IL-17A nella psoriasi. Exp Dermatol 2015 Jul; 24(7): 529-535.
- Thaci D, et al: Il secukinumab è superiore all’ustekinumab nella pulizia della pelle dei soggetti con psoriasi a placche da moderata a grave: CLEAR, uno studio randomizzato controllato. Giornale dell’Accademia Americana di Dermatologia 2015; 73(3): 400-409.
PRATICA DERMATOLOGICA 2015; 25(6): 47-48











