La moderna terapia dell’asma è basata sul fenotipo. Gli obiettivi del trattamento a lungo termine sono un buon controllo dei sintomi e la minimizzazione del rischio di esacerbazioni. Tuttavia, il controllo dei sintomi non coincide con la gravità dell’asma.
L’asma è una malattia eterogenea, multifattoriale, spesso infiammatoria cronica o eosinofila delle vie aeree, di solito con iperreattività bronchiale e/o ostruzione variabile delle vie aeree. La moderna terapia dell’asma è specifica per il fenotipo, il che richiede una diagnosi differenziata. Gli obiettivi a lungo termine della gestione dell’asma sono principalmente un buon controllo dei sintomi e la minimizzazione del rischio di esacerbazioni e degli effetti collaterali dei farmaci. Per un buon controllo dei sintomi, devono essere soddisfatti i seguenti criteri: L’uso di un β2-agonista a breve durata d’azione (SABA) non è necessario più di due volte alla settimana e la normale attività fisica (compresi gli sport quotidiani) non causa tosse e dispnea. Uno strumento diagnostico strutturato che può essere utilizzato per valutare i sintomi ponendo domande specifiche è l’Asthma Control Test (ACT®) [1].
Il controllo dei sintomi non equivale alla gravità
Un buon controllo dell’asma grave è possibile con una terapia prolungata, ma i sintomi gravi possono essere presenti in un paziente con asma lieve – ad esempio, in caso di terapia inadeguata, esposizione ad allergeni o infezioni respiratorie virali. Le esacerbazioni possono verificarsi anche con un buon controllo dei sintomi e sono caratterizzate da una dispnea più frequente, da un crescente bisogno di β2-agonisti a breve durata d’azione e da un calo significativo del picco di flusso. Per una valutazione oggettiva, il medico di famiglia può controllare spirometricamente il FEV1 e determinare la conta degli eosinofili nel sangue nell’emocromo differenziale. Nel contesto di un chiarimento pneumologico, si possono trarre ulteriori conclusioni sulla base della misurazione del FeNO. È importante monitorare il FEV1 non solo nelle fasi sintomatiche, ma anche in quelle libere da sintomi. Ciò consente di determinare il miglior FEV1 individuale, che è uno dei criteri per la terapia a lungo termine.
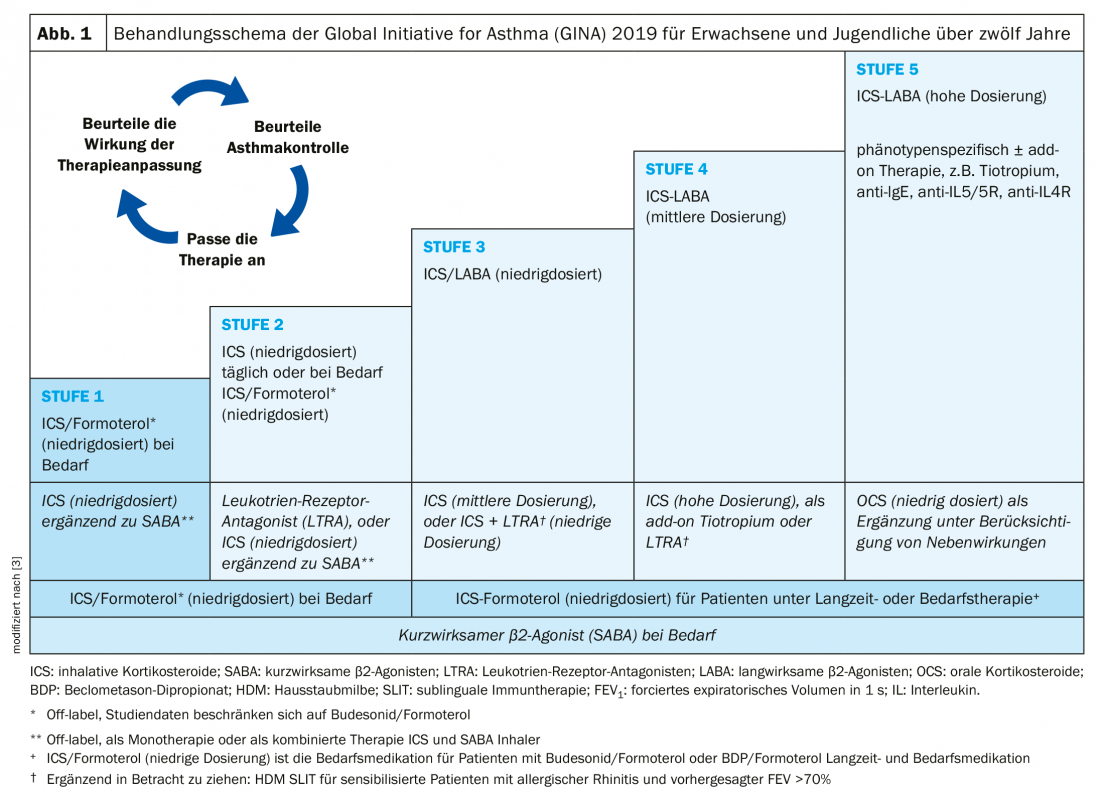
I farmaci per l’asma si dividono in terapeutici a lungo termine (“controllori”) e farmaci su richiesta (“alleviatori”). La terapia si basa su uno schema graduale secondo le linee guida internazionali GINA sull’asma [2] (Fig. 1):
- Fase 1: la terapia viene somministrata solo con un β2-agonista a breve durata d’azione (SABA) al bisogno, che non deve essere superiore a due volte alla settimana.
- Fase 2: se è necessario un farmaco di emergenza più frequentemente, devono essere prescritti steroidi inalatori a basso dosaggio (ICS) come supplemento fisso.
- Fase 3: la dose di steroidi per via inalatoria deve essere aumentata e/o devono essere aggiunti β2-agonisti a lunga durata d’azione (LABA) fissi per un adeguato controllo dell’asma.
- Fase 4: è necessario l’uso regolare di steroidi inalatori ad alto dosaggio (ICS) in combinazione con β2-agonisti a lunga durata d’azione (LABA).
- Fase 5: la terapia deve essere ulteriormente integrata, ad esempio con biologici o corticosteroidi orali giornalieri.
L’asma di gravità lieve si verifica quando la malattia è controllabile con i livelli 1 o 2. Se è necessario il livello 3, è presente un’asma moderata. Per l’asma grave, è necessaria un’intensità terapeutica di livello 4 o 5. L’asma grave comprende i casi che richiedono un trattamento di livello 4 o 5 (corticosteroidi per via inalatoria ad alte dosi in combinazione con un secondo β2-agonista a lunga durata d’azione), compresi i pazienti che ottengono un controllo dei sintomi inadeguato nonostante una buona aderenza e una tecnica di inalazione adeguata [2].
Secondo la Global Initiative for Asthma (GINA), la classificazione in asma non controllata, difficile da trattare e grave si basa sui seguenti criteri di differenziazione [2]:
- L’asma incontrollata si verifica quando sono presenti uno o entrambi i seguenti criteri: 1) scarso controllo dei sintomi (sintomi frequenti o farmaci su richiesta, limitazioni delle attività quotidiane legate all’asma, risvegli notturni; 2) esacerbazioni frequenti (≥2 all’anno) e uso appropriato di corticosteroidi orali (OCS) o esacerbazioni gravi (≥1 all’anno) seguite da ospedalizzazione.
- I criteri per l’ asma difficile da trattare sono: Mancanza di controllo dei sintomi e comparsa di esacerbazioni nonostante il trattamento secondo il livello GINA 4 o 5, ad esempio con corticosteroidi per via inalatoria (ICS) a dosi moderate o elevate con un secondo agente terapeutico a lungo termine; terapia di mantenimento con OCS). In molti casi, l’asma appare difficile da trattare a causa di vari fattori modificabili, come una tecnica di inalazione non corretta, un’aderenza inadeguata, il fumo o le comorbidità, o perché la diagnosi è imprecisa.
- La categoria dell’asma grave comprende varie forme di asma difficili da trattare. Significa che il controllo dei sintomi è insufficiente nonostante l’aderenza alla terapia massimamente ottimizzata e il trattamento di altri fattori rilevanti per la malattia, oppure un peggioramento della condizione con una riduzione del trattamento ad alto dosaggio.
Algoritmo di chiarimento per l’asma difficile da trattare
In questa fase, l'”asma grave” è una classificazione retrospettiva. A volte viene chiamata anche asma refrattaria grave, in quanto la resistenza alle terapie inalatorie ad alto dosaggio è un criterio. Dopo l’approvazione del mercato dei biologici, tuttavia, non si parla più di refrattarietà. Per l’asma difficile da trattare, si suggerisce il seguente algoritmo di work-up [2].
- Verificare la diagnosi: Si tratta davvero di asma? Se c’è qualche incertezza dopo l’esame, compresa la determinazione spirometrica del FEV1, è necessario rivolgersi a un pneumologo o a un medico. altri specialisti. Le possibili diagnosi differenziali includono cause infettive, cardiache o bronchioectasie.
- Ci sono altri fattori che influenzano i sintomi e le esacerbazioni? (ad esempio, tecnica di inalazione non corretta; aderenza inadeguata; comorbidità, tra cui ansia e depressione, obesità, rinosinusite cronica, ostruzione laringea, GERD, BPCO, apnea ostruttiva del sonno, bronchioectasie, malattie cardiache, cifosi osteoporotica); fattori scatenanti (ad esempio, fumo, fattori ambientali, ecc.); uso eccessivo di SABA; ansia, depressione, problemi sociali e finanziari; effetti collaterali dei farmaci.
- La terapia può essere ottimizzata con una o più delle seguenti misure? Educazione del paziente; terapia inalatoria a lungo termine; trattamento delle comorbidità e dei fattori di rischio; terapia complementare non farmacologica, ad esempio cessazione del fumo, dieta, esercizio fisico); sostanze non biologiche complementari agli ICS da moderati ad alti dosaggi, ad esempio: LABA, tiotropio, leucotriene; dosaggio elevato di ICS se finora è stato utilizzato solo un dosaggio basso.
- Valutare la risposta dopo 3-6 mesi: Come si sono sviluppati i seguenti parametri? Controllo dei sintomi, esacerbazioni, effetti collaterali dei farmaci, tecnica di inalazione e aderenza, funzione polmonare, soddisfazione e preoccupazioni del paziente.
Se l’asma è ancora incontrollata nonostante l’ottimizzazione della terapia, si può presumere che si tratti di asma grave. Il paziente deve essere indirizzato a uno specialista o a una clinica specializzata nel trattamento dell’asma, se non è stato fatto prima. Se l’asma è ben controllata dopo l’attuazione delle misure descritte, si può prendere in considerazione il declassamento della terapia. Ciò significa prima ridurre qualsiasi OCS, poi omettere altre terapie e ridurre il dosaggio dell’ICS (non interrompere completamente l’ICS). Ci sono indicazioni dettagliate su come farlo nelle linee guida GINA 2019 [2].
Terapia basata sul fenotipo: esaminare le alternative agli steroidi orali
L’uso eccessivo di steroidi orali è ancora comune nei pazienti con asma grave, come dimostrano i dati dei Paesi Bassi presentati al Congresso ERS 2019 [4]. Si presume che le ragioni siano, da un lato, un uso non ottimale degli inalatori e, dall’altro, una riluttanza a prescrivere i biologici. Prima di qualsiasi prescrizione di corticosteroidi orali, i medici devono verificare che il paziente sia aderente alla terapia inalatoria e che la utilizzi correttamente. Inoltre, si dovrebbe prendere in considerazione un biologico [4]. L’inizio della terapia con biologici dal livello 5 richiede i criteri di asma grave. Oltre a migliorare il controllo dell’asma, l’obiettivo terapeutico è ridurre l’OCS e prevenire le esacerbazioni [5]. Sono attualmente disponibili cinque biologici per il trattamento dell’asma grave quando il controllo dei sintomi non viene raggiunto nonostante la terapia a lungo termine con ICS ad alte dosi e un betamimetico a lunga durata d’azione. L’anticorpo monoclonale dupilumab è un antagonista del recettore dell’IL-4/13. Mepolizumab, reslizumab, benralizumab sono anticorpi contro l’IL-5 o il recettore dell’IL-5. Il grande studio di coorte IDEAL ha mostrato una forte correlazione tra IL-5 ed eosinofili nell’asma grave [6]. Una task force dell’ERS e dell’ATS ha valutato le prove su queste e altre nuove opzioni terapeutiche (azitromicina, tiotropio) in meta-analisi e ha ricavato sei raccomandazioni per la gestione dell’asma grave [7] (panoramica 1).
Letteratura:
- Test di controllo dell’asma, www.asthmacontroltest.com
- Iniziativa Globale per l’Asma (GINA): 2019 Asma difficile da trattare e grave, https://ginasthma.org/severeasthma
- Reddel HK, et al: GINA 2019: un cambiamento fondamentale nella gestione dell’asma, European Respiratory Journal 2019; 53: 1901046; DOI: 10.1183/13993003.01046-2019.
- Eger K, et al: Sovrautilizzo dei corticosteroidi orali nell’asma – fattori modificabili e ruolo potenziale dei biologici, Abstract OA5334, presentato all’ERS 2019.
- Powitz F: Asma bronchiale. Aggiornamento 2019, MMW Fortschritte der Medizin, Numero speciale 1/2019, www.springermedizin.de/asthma-bronchiale/kindliches-asthma/asthma-bronchiale/16574534
- Müllerova H, et al: Associazioni di citochine ed eosinofili nel sangue nell’asma grave. PA633, Congresso ERS, 10 settembre 2017.
- Holguin F, et al: Linea guida ERS e ATS Sei nuove raccomandazioni per l’asma grave, Eur Respir J. 2019: Management of Severe Asthma: a European Respiratory Society/American Thoracic Society Guideline. Eur Respir J 2019 Sep 26. pii: 1900588. doi: 10.1183/13993003.00588-2019. [Epub ahead of print]
PRATICA GP 2020; 15(1): 23-25