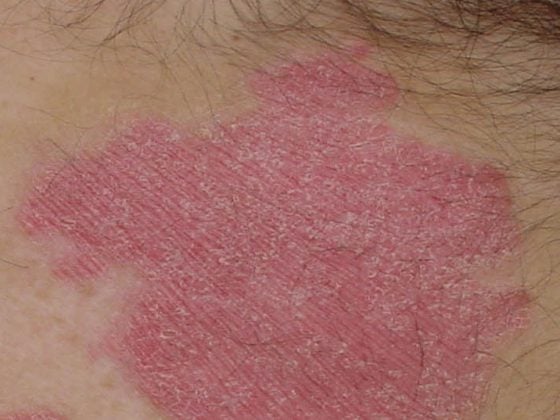
Sono stati fatti progressi costanti nella terapia della psoriasi, soprattutto con l’introduzione di nuovi principi attivi. La libertà dai sintomi può quindi diventare un obiettivo terapeutico raggiungibile per molti pazienti con psoriasi da moderata a grave (1).
Nel contesto di un roadshow di due giorni organizzato da AbbVie AG Svizzera, lo specialista dell’infiammazione Prof. Dr. med. Kristian Reich, Dermatologikum Berlin e responsabile del centro di infiammazione Skinflammation di Amburgo, ha spiegato l’attuale situazione di studio e la fisiopatologia alla base della malattia. Nell’intervista che segue, fornisce una valutazione personale degli sviluppi della terapia della psoriasi e spiega perché è importante fissare obiettivi terapeutici ambiziosi.
La terapia della psoriasi è cambiata molto negli ultimi 10 anni. Cosa l’ha sorpresa di più?
Prof. Dr. med. Kristian Reich:
In effetti, il panorama terapeutico della psoriasi è cambiato molto. Oggi sono disponibili più terapie che per quasi tutte le altre malattie. In teoria, oggi quasi tutti i pazienti affetti da psoriasi possono essere trattati bene. Come immunologo, sono particolarmente sorpreso dal fatto che con il blocco di una sola citochina, come l’IL-23, circa il 90% dei pazienti raggiunge la libertà virtuale dai sintomi. Solo perché una citochina è sovraespressa in una malattia, non si può automaticamente presumere che questa citochina svolga anche un ruolo centrale nella malattia. Di conseguenza, non è scontato che la malattia migliori se viene bloccata. La ricerca ha identificato diversi percorsi infiammatori e citochine associati alla psoriasi. Ma la prova che bloccare un tale percorso può essere utile anche dal punto di vista terapeutico è arrivata sempre solo attraverso la pratica, e a volte con risultati relativamente sorprendenti.
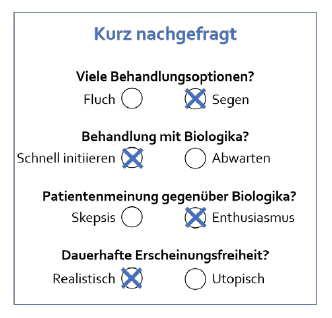
L’ampia scelta di opzioni terapeutiche di oggi è una maledizione o una benedizione?
Ricco:
Naturalmente, ogni medico considererà inizialmente positiva l’ampia gamma di opzioni terapeutiche. Quando un paziente affetto da psoriasi entra nella mia sala di trattamento, so di poterlo aiutare. Si tratta di una situazione fantastica, quindi è una benedizione, sia per i pazienti che per i medici che li curano. D’altra parte, l’ampia gamma di opzioni terapeutiche può anche essere una maledizione. Poiché lo spettro della dermatologia è così ampio, spesso non è più possibile digerire e comprendere tutto nel dettaglio. Di conseguenza, mostra anche che esiste ancora una grande discrepanza tra i pazienti che dovrebbero essere trattati con un biologico secondo le linee guida e quelli che vengono effettivamente trattati con esso.
Quali aspetti della terapia giocano il ruolo più importante per i pazienti?
Ricco:
I pazienti vogliono trattamenti sicuri che funzionino e siano compatibili con la loro normale vita quotidiana. Quindi i tre grandi “efficacia, sicurezza e semplicità”. Oggi possiamo soddisfare ampiamente questi punti nella terapia della psoriasi. Vorrei ancora una volta soffermarmi sugli inibitori della IL-23. La terapia è molto conveniente con l’iniezione sottocutanea a intervalli di 8-12 settimane, ha un buon profilo di sicurezza e più dell’80% dei pazienti raggiunge la libertà virtuale dai sintomi. Siamo fortunati che le terapie mirate per la psoriasi funzionino così bene. Gli obiettivi di trattamento dei pazienti non sono più un sogno, ma possono essere realizzati oggi!
Tuttavia, molti pazienti non sanno molto della loro malattia e delle possibili terapie. Questa ignoranza spesso crea paure e idee sbagliate. Una buona gestione comprende quindi la spiegazione della malattia al paziente, la discussione con lui delle sue domande e delle sue paure e il suo coinvolgimento nel trattamento. Anche la gestione olistica, parola chiave comorbidità, deve essere considerata nel concetto di trattamento.
In definitiva, si chiederà cosa il paziente vuole ottenere e si discuterà insieme il modo per raggiungerlo. In un mondo ideale, questo ha molto a che fare con il parlare e l’ascoltare per scoprire il tipo di paziente che si ha davanti. È importante dirgli: “Oggi possiamo trattarla in modo che possa condurre una vita normale con una terapia sicura e ben tollerata, anche se non possiamo curarla”.
 Partner dell’intervista:
Partner dell’intervista:
Prof. Dr. med. Kristian Reich
Dermatologikum Berlin e Responsabile del Centro per le infiammazioni Skinflammation® di Amburgo
C’è ancora bisogno di nuovi farmaci nella terapia della psoriasi?
Ricco:
In questo caso ci si deve chiedere se dopo gli inibitori dell’IL-23 si possa ottenere qualcosa. Con risankizumab, ad esempio, circa il 60% dei pazienti raggiunge un PASI 100 dopo un anno. Il passo successivo che vedo è la modifica a lungo termine o addirittura la cura della malattia. Tuttavia, data la complessità della malattia, questo è difficile da immaginare. Credo quindi che in futuro non ci sarà bisogno di tanti nuovi farmaci. Piuttosto, dovremmo capire meglio in quali pazienti dovrebbero essere utilizzati i farmaci disponibili e come. Le analisi genetiche svolgono un ruolo importante in questo senso. Attualmente sappiamo che più di 60 loci genici influenzano la tendenza a sviluppare la psoriasi. Ciò significa che ogni paziente affetto da psoriasi porta con sé la propria fisiopatologia specifica. Per rilevare gli effetti individuali relativamente deboli dei marcatori genetici e per poter prevedere la risposta a lungo termine e la buona tollerabilità in ogni singolo paziente, sono necessari studi clinici con un numero molto elevato di pazienti.
Lei sta visitando la Svizzera e sta parlando in tre centri sul tema “Un nuovo orizzonte per il trattamento della psoriasi: la libertà permanente dalle manifestazioni può essere una realtà”. Quanto siamo vicini a questa realtà?
Sono convinto che dobbiamo essere più esigenti nella nostra pratica quotidiana. L’accensione è come un incendio in casa. Qui, inoltre, non si chiude la porta e si va in vacanza quando il fuoco è a fuoco basso e si pensa che la casa sia ancora in piedi al ritorno. Vogliono spegnere completamente l’incendio! La modifica della malattia si otterrà solo quando il fuoco sarà completamente spento. Attualmente, dati scientifici molto interessanti dimostrano che più a lungo è presente un’infiammazione cronica, ad esempio della pelle, più è difficile ottenere una remissione senza terapia. Questo sembra essere legato a una memoria dell’infiammazione che viene bruciata nel tempo. Pertanto, dobbiamo trattare i pazienti molto prima e molto meglio. L’induzione precoce della remissione può probabilmente migliorare il decorso della malattia a lungo termine.
Nella sua pratica, vede una differenza tra il raggiungimento di un PASI 90 e un PASI 100? Come vivono i pazienti la differenza?
L’analisi dei dati del registro sulla soddisfazione dei pazienti mostra che molti più pazienti con un PASI 90 che con un PASI 75 non si sentono più affetti dalla loro malattia. Questa differenza non è stata osservata nei pazienti con un PASI 100 rispetto ad un PASI 90. La libertà soggettiva dall’aspetto non è quindi necessariamente sinonimo di un PASI 100. In una revisione di tutti gli studi sul secukinumab, la media assoluta del PASI nei pazienti con un Indice di Qualità di Vita Dermatologico 0/1 è stata di 1,6. Un PASI 100 non è quindi un requisito obbligatorio per la felicità del paziente. Un PASI 100, invece, sembra avere un ruolo molto importante nel fenomeno immunologico della remissione senza terapia. Soprattutto quando si tratta un gruppo non selezionato di pazienti con inibitori dell’IL-23, si può osservare un controllo clinico della malattia in una percentuale di pazienti che va oltre l’effetto farmacologico. I dati degli studi iniziali dimostrano che si tratta di pazienti con una breve durata della malattia, probabilmente inferiore a 2 anni, con livelli elevati di farmaci e con un PASI 100.
Dove vede le differenze all’interno della classe dei nuovi inibitori dell’IL-23 (2-4)?
In Svizzera, sono disponibili guselkumab, risankizumab e tildrakizumab. In generale, gli anticorpi possono differire per quanto riguarda l’efficacia, anche se hanno lo stesso bersaglio dell’IL-23. Ciò può essere dovuto alle loro diverse proprietà farmacologiche, come l’emivita, l’affinità, il legame con l’epitopo e l’immunogenicità. In ultima analisi, i dati degli studi clinici dovranno stabilire quale anticorpo anti-Il-23 sia il più efficace. Naturalmente, in questo caso possono avere un ruolo anche i diversi dosaggi, che vengono determinati attraverso un’analisi dei benefici e dei rischi.
Oltre alle differenze citate, notiamo anche grandi somiglianze tra gli inibitori dell’IL-23. Ad esempio, l’effetto terapeutico prolungato oltre la durata della terapia nei pazienti con una buona risposta clinica sembra essere un effetto di classe con tutti gli inibitori dell’IL-23. Inoltre, secondo le prove attuali, non esiste un’associazione tra gli inibitori dell’IL-23 e l’insorgenza di infezioni da Candida o un peggioramento della malattia infiammatoria intestinale, come si può osservare con gli inibitori dell’IL-17. Di conseguenza, gli inibitori dell’IL-23 sembrano condividere anche il loro buon profilo di sicurezza.
Quali sono i nuovi sviluppi nella terapia della psoriasi che trova più interessanti?
A questo proposito, vorrei citare due sviluppi. In primo luogo, vorrei capire meglio quali pazienti devono essere trattati e come, per ottenere la libertà dalle manifestazioni al di là della terapia. In tutti gli studi clinici sulla psoriasi degli ultimi decenni, la durata media della malattia è a due cifre. Ciò significa che i pazienti con una breve durata della malattia sono una rarità negli studi clinici condotti finora. Tuttavia, questi potrebbero essere proprio i pazienti in cui è possibile indurre una remissione senza terapia, cancellando la memoria infiammatoria specifica della psoriasi. Attualmente stiamo conducendo il primo studio in cui arruoliamo sistematicamente i pazienti con meno di 2 anni di malattia nella terapia con anticorpi. L’obiettivo è capire cosa succede a livello molecolare, immunologico e clinico in questi pazienti.
Un secondo punto entusiasmante è la terapia personalizzata. In questo caso, l’analisi di grandi registri di pazienti offre una grande opportunità. Con il registro tedesco dei pazienti PsoBest, stiamo iniziando ad analizzare i dati di decine di migliaia di pazienti affetti da psoriasi, di cui si conoscono i decorsi a lungo termine e lo sviluppo di comorbidità. L’obiettivo è identificare i marcatori attraverso il sequenziamento dell’intero genoma che possono aiutare a trattare meglio i pazienti con le terapie disponibili.
Come saranno trattati i pazienti affetti da psoriasi tra 10 anni?
Spero che continueremo ad avere le risorse per pagare delle buone terapie. In questo caso, la ricerca sui servizi sanitari da parte dell’industria farmaceutica svolge un ruolo importante.
Inoltre, credo che tra 10 anni preleveremo il sangue dal paziente prima di prendere una decisione su una terapia. Che quindi siamo un passo più vicini alla medicina personalizzata. E forse – ma questa è più una prospettiva – ci sarà un’altra modifica nel meccanismo d’azione, basata sull’inibizione dell’IL-23, per esempio. I cheratinociti, che finora sono stati visti soprattutto in relazione ai disturbi della cornificazione, avranno un ruolo sempre più importante come produttori di citochine. Io chiamo questo campo immunopatologia epidermica. Potrei immaginare che i farmaci che interferiscono con questo aspetto, in interazione con farmaci come gli inibitori dell’IL-23, che probabilmente agiscono in modo preferenziale sull’infiammazione cellulare T, potrebbero farci fare un passo avanti nella terapia.
Questo articolo è stato scritto con il sostegno finanziario di AbbVie AG, Cham.
CH-SKZ-210006_08/2021
Brevi informazioni tecniche Skyrizi®
Articolo online dal 29.12.2019
Letteratura: