La sindrome prostatica benigna (BPS) è uno dei motivi più comuni per consultare un medico negli uomini anziani. Durante la diagnosi, occorre chiarire la gravità dei sintomi e il livello di sofferenza del paziente, in modo da poter pianificare la terapia di conseguenza. Una prostata grande, da sola, non è un motivo di trattamento. Le principali terapie farmacologiche disponibili sono i bloccanti del recettore alfa-1 e gli inibitori della 5α-reduttasi. Quando si prescrive, è importante considerare l’obiettivo terapeutico (riduzione dei sintomi o rallentamento della progressione) e i possibili effetti collaterali. Il gold standard per le procedure chirurgiche è ancora l’elettroresezione transuretrale (TURP).
L’iperplasia prostatica benigna (BPH) è un’alterazione istologica e si riferisce ad un ingrossamento benigno della prostata dovuto ad un aumento delle cellule nell’area nota come zona di transizione. I sintomi causati da questo ingrossamento sono chiamati LUTS (“lower urinary tract symtoms”), e questi possono a loro volta essere suddivisi in disturbi dell’immagazzinamento e disturbi della minzione. Nel mondo di lingua tedesca, si usa il termine sindrome prostatica benigna (BPS), che è associata a sintomi di minzione irritativa e/o ostruttiva (Tab. 1).

L’IPB è uno dei motivi più comuni per cui gli uomini si rivolgono al medico di famiglia o all’urologo quando invecchiano. A causa della diversità dei reclami e della loro gravità, la valutazione non è sempre facile. Poiché, d’altra parte, non è sempre assolutamente necessario rivolgersi a un urologo, vorremmo trasmettere le conoscenze di base necessarie per la valutazione primaria e, se necessario, l’inizio della terapia a questo punto.
Epidemiologia e definizione di IPB
L’iperplasia prostatica è un cambiamento istologico che può essere rilevato a partire dai 30 anni. Quasi il 90% di tutti gli uomini dell’ottava e della nona decade di vita sono colpiti. Tuttavia, non tutti gli uomini affetti da IPB presentano sintomi clinici e solo alcuni alla fine necessitano di un intervento chirurgico. L’IPB viene spesso erroneamente utilizzata come sinonimo di sintomi del tratto urinario inferiore maschile.
Anamnesi ed esame fisico
La diagnostica deve rispondere alle seguenti domande:
- I disturbi del paziente possono essere attribuiti al BPD?
- I disturbi sono così gravi da dover essere trattati?
- Qual è la forma di terapia più adatta?
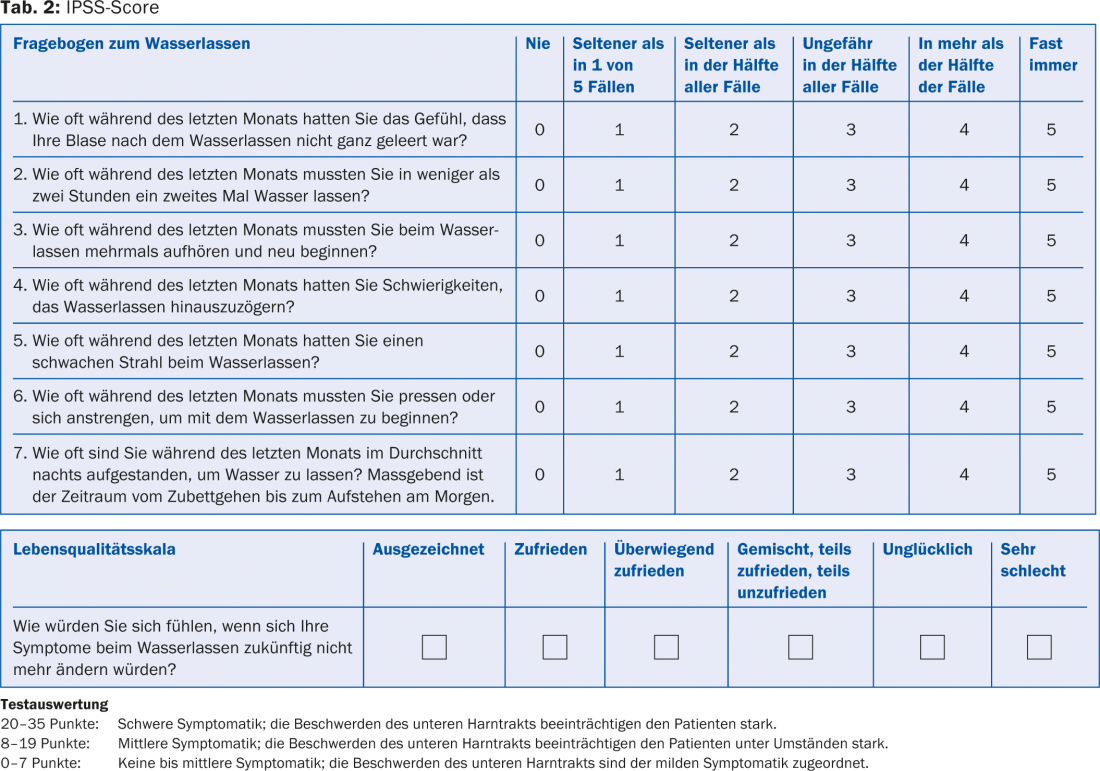
Un’anamnesi accurata è essenziale. I questionari internazionali come l’IPSS (International Prostate Symptoms Score) possono essere utili. Contiene otto domande, sette sui sintomi e una sulla qualità della vita (Tabella 2). L’anamnesi deve includere anche domande su ematuria, operazioni precedenti, incidenti, malattie neurogeniche (ad esempio, morbo di Parkinson, sclerosi multipla), terapie farmacologiche precedenti, infezioni e diabete mellito.
All’esame dell’addome, si verifica la palpabilità dei polmoni renali e si può palpare una vescica rigonfia o una massa addominale a livello soprasimpatico. L’ispezione e la palpazione dei genitali esterni vengono eseguite per rilevare eventuali stenosi del meato, fimosi o masse uretrali palpabili. L’esame rettale digitale viene utilizzato per rilevare un cambiamento maligno rettale o prostatico e viene eseguito in posizione laterale. Il metodo di stare in piedi su quattro piedi è obsoleto. Vengono valutate le dimensioni, la forma, la consistenza e la dolenza della prostata, lo spostamento della mucosa e le eventuali indurazioni. L’ingrossamento della prostata di per sé non è un motivo di trattamento.
Laboratorio e imaging
L’esame delle urine mediante stick urinario viene effettuato per ottenere un orientamento di massima su una possibile infezione o sul diabete mellito come causa dei disturbi. In caso di anomalie, è necessario prelevare un sedimento urinario ed eventualmente anche un’urinocoltura. Inoltre, deve essere misurato l’antigene prostatico specifico (PSA). Si tratta di una proteasi specifica per la callicreina, che è specifica per l’organo ma non per la malattia. Un aumento del valore del PSA non è quindi da considerarsi principalmente maligno, ma può anche verificarsi nel contesto di un’IPB o di un evento infiammatorio. L’ulteriore procedura deve essere decisa individualmente con ogni paziente. Questo articolo non approfondirà ulteriormente l’argomento.
Anche la diagnostica per immagini mediante ecografia è estremamente utile nell’esame iniziale, ma non è obbligatoria. L’urina residua superiore a 100 ml è considerata un segno di incipiente scompenso del detrusore e può essere la causa di ulteriori complicazioni della BPD. Inoltre, i reni vengono valutati ecograficamente per escludere l’idronefrosi come complicazione tardiva dell’IPB. L’uroflussimetria è un metodo semplice e non invasivo per oggettivare il flusso massimo di urina e il volume della minzione. Il volume dell’urina deve essere superiore a 150 ml, altrimenti l’esame non può essere valutato in modo definitivo. Per valutare l’ostruzione subvescicale, la portata massima è il parametro migliore. Una portata massima inferiore a 12 ml/s è considerata principalmente un’ostruzione subvescicale, solitamente dovuta a un’ostruzione prostatogena.
Principi della terapia
Per il trattamento del BPD sono disponibili diverse opzioni, che si differenziano per la loro efficacia e anche per la loro invasività e quindi tollerabilità. Di solito, le forme di trattamento più efficaci sono anche le più invasive. Ogni paziente deve essere discusso individualmente per trovare una terapia che abbia il miglior rapporto rischio-beneficio rispetto alla sua situazione. In caso di reclami minori, si può scegliere una procedura di attesa. Di norma, la terapia farmacologica viene iniziata prima di scegliere una procedura chirurgica. Spesso, con il trattamento farmacologico, la terapia chirurgica può essere rimandata per molto tempo.
Terapia farmacologica
Fitoterapia: secondo le linee guida internazionali, i dati pubblicati non sono sufficienti per consentire raccomandazioni ufficiali sulla dispensazione di preparati fitoterapici.
Bloccanti dei recettori alfa-1: gli alfa-bloccanti sono il gruppo di farmaci di scelta per il trattamento della BPD. Agiscono sui recettori alfa-adrenergici del tratto urogenitale, che si trovano principalmente nell’area del collo della vescica, della muscolatura liscia della prostata e dell’uretra. Il blocco dei recettori non porta a una riduzione della resistenza nell’area della prostata, ma porta a una riduzione significativa dei sintomi. I possibili effetti collaterali sono affaticamento, vertigini, mal di testa, diarrea, gonfiore della mucosa nasale, sintomi influenzali, eiaculazione retrograda e disregolazione ipotonica. Tutti gli effetti collaterali sono reversibili in linea di massima dopo la sospensione del farmaco. Gli effetti sulla pressione sanguigna sono più pronunciati negli ipertesi che nei normotesi.
Esistono diversi alfa-bloccanti sul mercato. Si distinguono sia per la selettività per i sottotipi di alfa-1-adrenocettori, sia per le loro proprietà farmacocinetiche. Queste differenze influiscono sulla tollerabilità e sulla forma di somministrazione. I prodotti più recenti, che agiscono sui recettori alfa-1a più comunemente presenti nella prostata, comportano meno effetti collaterali ortostatici. Nei pazienti con un intervento di cataratta programmato, la terapia con l’alfa-bloccante tamsulosina deve assolutamente essere sospesa, in quanto può verificarsi la “sindrome dell’iride floscia” intraoperatoria.
Inibitori della 5α-reduttasi: attualmente sono disponibili gli inibitori della 5α-reduttasi dutasteride e finasteride. Si differenziano per la selettività degli isoenzimi. Questi inibiscono la conversione del testosterone nel metabolita attivo diidrotestosterone nella prostata, con conseguente riduzione del volume. L’obiettivo è quello di ridurre la progressione dell’ingrossamento della prostata, ma i sintomi sono meno influenzati. I pazienti con un volume prostatico elevato traggono maggiori benefici da questa terapia, ma l’effetto si sviluppa solo nel corso di mesi. Il profilo degli effetti collaterali comprende impotenza, diminuzione della libido, disturbi dell’eiaculazione e ginecomastia. L’assunzione di inibitori della 5α-reduttasi riduce il valore del PSA, il che complica l’interpretazione di questo valore in relazione allo screening del cancro alla prostata. Gli studi hanno dimostrato che la percentuale di carcinomi indifferenziati con un Gleason di 7-10 è aumentata nei carcinomi prostatici diagnosticati di recente durante la terapia con gli inibitori della 5α-reduttasi. Gli inibitori della 5α-reduttasi possono essere utilizzati anche per ridurre l’ematuria associata all’IPB. L’attenzione è rivolta alla finasteride.
Terapia combinata: la terapia combinata con un alfa-bloccante e un inibitore della 5α-reduttasi non è indicata per la sola riduzione dei sintomi. Nel caso di una prostata di grandi dimensioni, il trattamento combinato è adatto per inibire la progressione dell’IPB ed è superiore alla monoterapia.
Terapia anticolinergica: i disturbi irritativi sono spesso il fulcro dell’IPB, per cui può essere indicata una terapia con farmaci anticolinergici. Poiché la ritenzione urinaria può svilupparsi con l’uso di questi farmaci, si consiglia di effettuare controlli ecografici dell’urina residua. L’indicazione per questi farmaci deve essere sempre ben considerata.
Terapia chirurgica
Il gold standard della terapia chirurgica è ancora la TURP (elettroresezione transuretrale) della prostata. L’indicazione è sintomi da moderati a gravi che non sono stati sufficientemente ridotti da un tentativo di terapia farmacologica. La procedura è adatta soprattutto per il trattamento dei disturbi ostruttivi, ma i disturbi irritativi possono essere influenzati indirettamente e migliorare nel post-operatorio. Per eseguire la TURP, il volume della prostata non deve superare gli 80 ml. La procedura viene eseguita in anestesia generale o parziale. Non è necessario interrompere l’assunzione di acido acetilsalicilico prima della TURP.
Intraoperatoriamente, possono verificarsi alcune complicazioni, ma nel complesso sono piuttosto rare (Tab. 3) . La fase postoperatoria, soprattutto nei pazienti con disturbi di lunga data, è caratterizzata da disturbi irritativi come minzione rapida, bruciore alla punta del pene, eccetera, che possono essere spiegati dalla ferita interna. Queste lamentele scompariranno nelle prossime settimane o mesi. Circa 10-14 giorni dopo l’intervento, l’urina deve essere controllata dal medico di famiglia mediante l’urinocoltura. Se c’è una batteriuria significativa >105/ml, questa deve essere trattata con antibiotici in base alla resistenza.

Terapia con catetere permanente/cistofisso
In alcuni casi, quando la terapia farmacologica fallisce e il rischio chirurgico è troppo elevato o l’intervento non è desiderato dal paziente, è indicata la terapia con cateteri permanenti o il posizionamento di un catetere sovrapubico. I cateteri devono essere cambiati a intervalli regolari di 6-8 settimane.
CONCLUSIONE PER LA PRATICA
- L’anamnesi e la valutazione della sofferenza sono componenti essenziali nella diagnosi della sindrome prostatica benigna.
- Il trattamento farmacologico con alfa-bloccanti e/o inibitori della 5α-reduttasi consente innanzitutto un sufficiente sollievo dai sintomi in molti pazienti e rappresenta quindi un’alternativa ragionevole all’intervento chirurgico in questi casi, almeno nel breve e medio termine.
- La terapia anticolinergica può essere provata nell’IPB dopo aver stabilito il blocco alfa e l’irritazione persistente e la mancanza di urina residua.
- I disturbi irritativi postoperatori sono per lo più causati dalla guarigione della cavità di resezione e meno da un’infezione.
Letteratura:
- McVary K: IPB: epidemiologia e comorbilità. Am J Manag Care 2006; 12(5): Suppl: S122.
- Linee guida della Società tedesca di urologia (DGU) e dell’Associazione professionale degli urologi tedeschi (BDU), S2-Leitlinie Urologie: Diagnostik und Differentialdiagnostik des Benignen Prostata-Syndroms (BPS).
- Kortmann BBM, et al.: Effetti urodinamici dei bloccanti degli alfa-adrenocettori: una revisione degli studi clinici. Urologia 2003; 62(1): 1-9.
- Gravas S (presidente), et al: Gestione dei sintomi non neurogeni del tratto urinario inferiore maschile (LUTS), inclusa l’ostruzione prostatica benigna (BPO), © European Association of Urology 2014.
- Campell-Walsh: Urologia. 10ª edizione.
- Chang D, Campbell J: Sindrome dell’iride floscia intraoperatoria associata alla tamsulosina. J Cataract Refract Surg 2005; 31(4): 664-673.
PRATICA GP 2014; 9(10): 10-14