Il rimedio chirurgico dell’ipercalcemia causata dalla disfunzione paratiroidea è ancora un capitolo speciale della chirurgia. La frequenza delle “esplorazioni frustrate”, cioè la ricerca infruttuosa di un adenoma delle ghiandole paratiroidi nell’iperparatiroidismo, è compresa tra l’1% e il 5%. La specializzazione è richiesta.
Il rimedio chirurgico dell’ipercalcemia causata dalla disfunzione paratiroidea è ancora un capitolo speciale della chirurgia e spesso è lasciato agli specialisti. L’iperparatiroidismo primario (pHPT) è solitamente causato da un adenoma solitario di una delle quattro ghiandole paratiroidi. Più raramente, si verifica un’iperplasia di tutte e quattro le ghiandole, soprattutto nelle malattie genetiche.
La gestione chirurgica dell’ipercalcemia è principalmente curativa. I tassi di guarigione raggiungono almeno il 98% nei centri specializzati. Tuttavia, il 5-10% di tutti i pazienti, soprattutto quelli provenienti da istituti meno specializzati, soffre di persistenza o di ricaduta della malattia. Questo è causato da una ghiandola paratiroidea adenomatosa trascurata o da un’iperplasia di tutte e quattro le ghiandole.
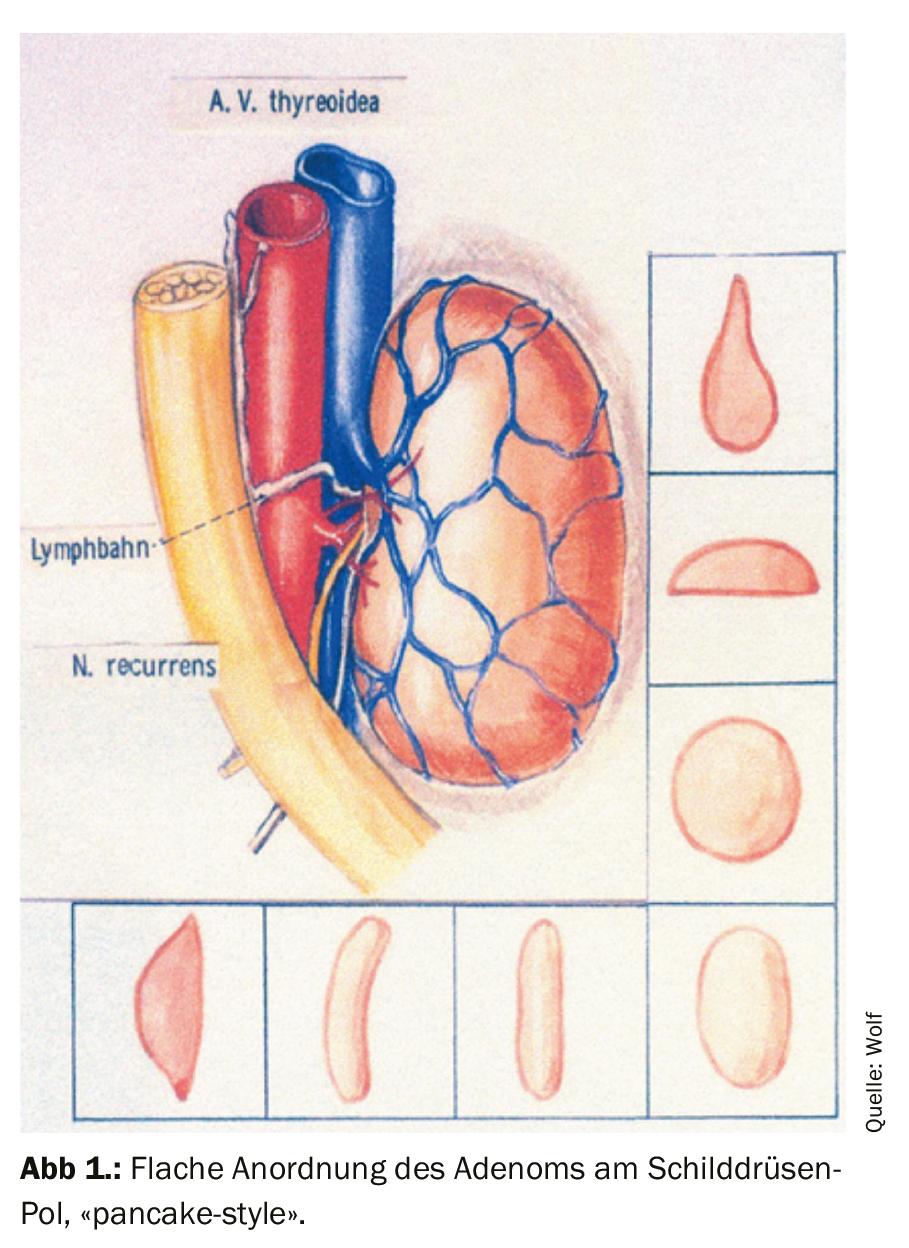
Grazie alla progressiva specializzazione e alla diagnostica di localizzazione sempre migliore, oggi è possibile in larga misura localizzare e rimuovere correttamente la ghiandola paratiroidea ingrossata che causa l’ipercalcemia con l’esplorazione chirurgica delle regioni corrispondenti del collo (Fig. 1). Pertanto, l’esplorazione frustrata nel pHPT sta diventando sempre più rara. Tuttavia, la gestione dopo un’operazione frustrata, l’indicazione per un’operazione di revisione, la diagnostica di localizzazione necessaria prima e la procedura intraoperatoria sono ancora molto impegnative.
Specializzazione
Il campo della “chirurgia endocrina” si è sviluppato perché i problemi speciali delle malattie ghiandolari richiedono un alto grado di conoscenza. Questo vale soprattutto per le ghiandole paratiroidi ingrossate e, in particolare, per le variabili della loro posizione anatomica nella regione cervicale. Sia le dimensioni che la natura della ghiandola possono variare notevolmente. La comprensione delle malattie endocrine che richiedono una terapia chirurgica ha dato origine al campo della ‘chirurgia endocrina’:
– Requisiti in “Endocrinologia chirurgica” (Chirurgia endocrina):
- Conoscenza della variabilità della natura e della posizione degli organi.
- Conoscenza dei requisiti di radicalità individuale dell’operazione
- Conoscenza della prevenzione delle recidive con l’esaurimento delle opzioni chirurgiche.
- Conoscenza delle correlazioni fisiologiche e delle cause genetiche delle malattie endocrine.
Aspetti preoperatori nell’iperparatiroidismo primario
Se la diagnosi è confermata dalla chimica di laboratorio, l’indicazione per la riabilitazione chirurgica deve essere chiaramente definita sulla base del complesso di sintomi.
Le forme sintomatiche (sintomi renali, osteologici, neurologici, ipercalcemici) rappresentano ancora oggi un’indicazione chiara e soprattutto immediata. L’osservazione delle forme oligo- o “asintomatiche” tende a portare a un peggioramento, soprattutto all’aumento della pressione sanguigna.
L’opportunità di avviare un algoritmo specifico per l’identificazione dell’adenoma in presenza di ipercalcemia non è affatto regolamentata in modo uniforme. Numerosi centri con un alto livello di esperienza si accontentano di confermare la diagnosi attraverso la chimica di laboratorio e operano senza ulteriori immagini. È più importante che l’intervento venga eseguito da un chirurgo esperto in chirurgia endocrina. Ciò è giustificato dal fatto che l’iperparatiroidismo è quasi sempre scatenato da un adenoma localizzato ortotopicamente e quindi facilmente accessibile allo specialista. Se le posizioni ortotopiche sono state esplorate, l’esperienza nell’esplorazione delle posizioni ectopiche sarebbe sufficiente per completare con successo l’intervento. Solo molto raramente si devono accettare operazioni non riuscite.
Tuttavia, è ormai accettato che le possibilità della diagnostica moderna siano pienamente applicate in termini di contenuto, al fine di offrire al chirurgo la massima precisione nell’individuazione dell’adenoma. L’esplorazione alla cieca causa tassi di complicanze significativamente più elevati e probabilmente un intervento chirurgico non riuscito. L’algoritmo diagnostico – dopo aver confermato la diagnosi – consiste inizialmente in laboratorio, ecografia, scintigrafia, di solito Tc-99-mibi, eventualmente risonanza magnetica.
Di solito, la diagnostica si ferma qui, quando viene rilevato chiaramente un tessuto funzionalmente attivo. Tuttavia, molto spesso si effettuano esami ripetuti e supplementari anche se la localizzazione è già stata determinata.
In generale, di solito viene applicato l’intero programma di localizzazione, in modo che in caso di esplorazione frustrata, prima di un intervento di revisione, non vi sia alcun metodo di riserva che non sia stato ancora eseguito.
Va notato che l’indicazione per un’esplorazione della gola è già data dalla conferma chimica clinica e di laboratorio di un pHPT e non dipende dall’esito degli esami morfologici e funzionali. Capita che le esplorazioni chiaramente indicate vengano omesse perché la diagnosi di localizzazione rimane negativa. In una situazione del genere, non è necessaria l’interruzione del trattamento o dei controlli, ma il rinvio immediato a un centro di chirurgia endocrina dove esiste l’esperienza adeguata per un intervento chirurgico di successo, nonostante i test preliminari negativi.
Futuro
I moderni metodi di esame topografico funzionale, ad esempio 18Fluorocholine, Pet, TC, migliorano le possibilità di localizzazione preoperatoria e consentono un intervento esplorativo mirato. I recenti rapporti sull’uso dell’imaging a fluorescenza intraoperatorio sembrano promettenti anche per ridurre il numero di ghiandole paratiroidi patologiche “occulte” (non rilevabili).
La “frustrante esplorazione
Nonostante l’uso di strumenti moderni per la localizzazione (ad esempio, 18F-fluorocholina o fluorescenza intraoperatoria), può verificarsi un’esplorazione del collo “frustrata”. Ciò significa che – nonostante la diagnosi di localizzazione positiva – l’adenoma non viene trovato intraoperatoriamente, oppure che in assenza di localizzazione (il cosiddetto adenoma “occulto”) non è possibile identificare un adenoma o un’iperplasia delle 4 ghiandole. Questo sta diventando sempre meno comune, ma rimane una sfida.
Il motivo di un adenoma trascurato nell’ecografia e di una scintigrafia negativa può essere che l’adenoma NSD si trova piatto contro la ghiandola tiroidea o che la consueta lamella di grasso tra queste due ghiandole manca e non lascia spazio, per cui l’ecografia non può riconoscere il sottile strato parenchimale come un adenoma. Allo stesso modo, un adenoma a diffusione piatta può essere completamente oscurato dalla ghiandola tiroidea nella scintigrafia (il cosiddetto adenoma a frittella).
Cause di un intervento chirurgico non riuscito:
- Un “affaccio” su una ghiandola esistente.
- Errata interpretazione intraoperatoria; residuo timico, ghiandola tiroidea
- Disposizione piatta dell’adenoma contro la ghiandola tiroidea (“stile frittella”) o forma allungata lungo l’art. tiroideo. inferiore).
- Confusione con un nodulo della ghiandola tiroidea.
- Inaccessibilità nel mediastino se non è stata programmata e risolta una sternotomia primaria.
Questo può verificarsi nel 5-10% in vari istituti, soprattutto se non era possibile una diagnosi conclusiva prima dell’intervento. Nei centri specializzati, tuttavia, il tasso di successo (identificazione dell’adenoma nonostante la diagnosi negativa) è fino al 98%. Questo è un altro argomento a favore della specializzazione in questo campo.
Non esistono linee guida su quando interrompere un’esplorazione del collo, ma è strettamente raccomandato per evitare complicazioni, soprattutto sul nervo ricorrente. Quindi, quando tutte le regioni ortopiche ed ectopiche sono state sottilmente sezionate senza alcun risultato, la raccomandazione è di interrompere la procedura ed eseguire una nuova valutazione. Allo stesso modo, si può notare una lesione discutibile del nervo larvale. Le recidive o la perdita di segnale nel neuromonitoraggio sono motivi per interrompere la procedura.
Questi pazienti necessitano di un’attenta assistenza e di un monitoraggio appropriato della loro condizione. Soprattutto, è necessario sviluppare un’altra chiara indicazione per la chirurgia di revisione. La decisione di rioperare segue un algoritmo definito in modo appropriato.
Ulteriore procedura dopo l’esplorazione frustrata
Se non è stato possibile trovare l’adenoma durante l’intervento iniziale, oggi si utilizza il seguente algoritmo:
- Osservazione rigorosa dei sintomi renali e osteologici.
- Se possibile, intervallo di 3-6 mesi e rivalutazione dell’intera diagnostica di localizzazione.
- Rioperazione immediata in caso di risultati positivi.
- Ulteriori intervalli di 3(-6) mesi.
- Diagnostica di localizzazione ripetitiva e multipla fino alla rilevabilità.
L’ecografia e il Tc-99 sestamibi hanno sensibilità dal 72% all’87% e dal 54% al 90%, rispettivamente, in questa situazione.
In linea di massima, le indicazioni per l’intervento di revisione sono le seguenti: Se l’indicazione per un’operazione era principalmente presente, questa rimane invariata anche per un’operazione di revisione. Tuttavia, ci sono diversi criteri da considerare per questa sottile seconda operazione. Il rapporto rischio/beneficio è nettamente a sfavore dell’intervento chirurgico se la diagnosi di localizzazione rimane negativa.
Problema speciale dell’esplorazione del collo nel pHPT
La correzione dell’ipercalcemia rimane una procedura delicata che richiede un’elevata attenzione e conoscenza chirurgica. L’operazione si svolge in un sito chirurgicamente impegnativo del corpo; le strutture vicine, come il nervo della corda vocale (N. laryngeus Recurrens), Art. La carotide, l’esofago o il dotto toracico richiedono un intervento chirurgico preciso, che risparmi i tessuti. Le complicazioni che colpiscono queste strutture portano a disturbi gravi e persino a decorsi catastrofici.
Variabile anatomica
L’asportazione di un adenoma solitario della ghiandola paratiroidea nell’ipercalcemia non è di per sé una grande spesa se l’adenoma è localizzato in loco typico. Tuttavia, l’elevato numero di variabili porta ancora, in assenza di conoscenze, a frustranti operazioni esplorative sul collo. La causa più rara dell’iperplasia di tutte e quattro le ghiandole, soprattutto nelle malattie genetiche, richiede l’esplorazione di più ghiandole e la riduzione del tessuto lasciando un residuo parenchimale, se necessario con il trapianto di parti di ghiandola già rimosse (“autotrapianto”). Ciò richiede un’indicazione individuale e ausili chimici di laboratorio (il cosiddetto Quick-PTH; test rapido intraoperatorio del PTH) [1,5]. Tuttavia, è necessario un alto livello di conoscenza delle possibilità di interpretazione di questo metodo. Nella maggior parte dei casi, l’uso di questa tecnica non è utile perché le condizioni di flusso nel plesso venoso peritiroideo variano notevolmente dopo la preparazione e non consentono un’assegnazione topografica esatta. Solo per determinare quale lato del collo presenta un livello elevato di PTH, consentendo così un’esplorazione unilaterale, si può definire un vero e proprio strumento.
Possibilità di complicazioni specifiche
La lesione del nervo ricorrente laringeo (nervo delle corde vocali) è una complicanza principale della chirurgia della tiroide e delle paratiroidi. La loro frequenza è praticamente la misura della qualità dell’operazione. Con un’adeguata visualizzazione della ghiandola adenomatosa nella diagnosi preoperatoria, il rischio di una lesione è basso, anche se il nervo e la regione della ghiandola paratiroidea sono a stretto contatto. Una conoscenza anatomica adeguata e l’identificazione obbligatoria di tutte le strutture nell’area chirurgica mantengono basso il rischio in questa situazione. Gli ausili tecnici (“neuromonitoraggio”) per il controllo elettrofisiologico della conduttività del nervo durante l’intervento riducono ulteriormente questo rischio. Tuttavia, la mancanza di competenza e di esperienza può rendere difficile – e frustrante – anche questa situazione, di per sé chiara.
Diagnostica prima dell’intervento primario
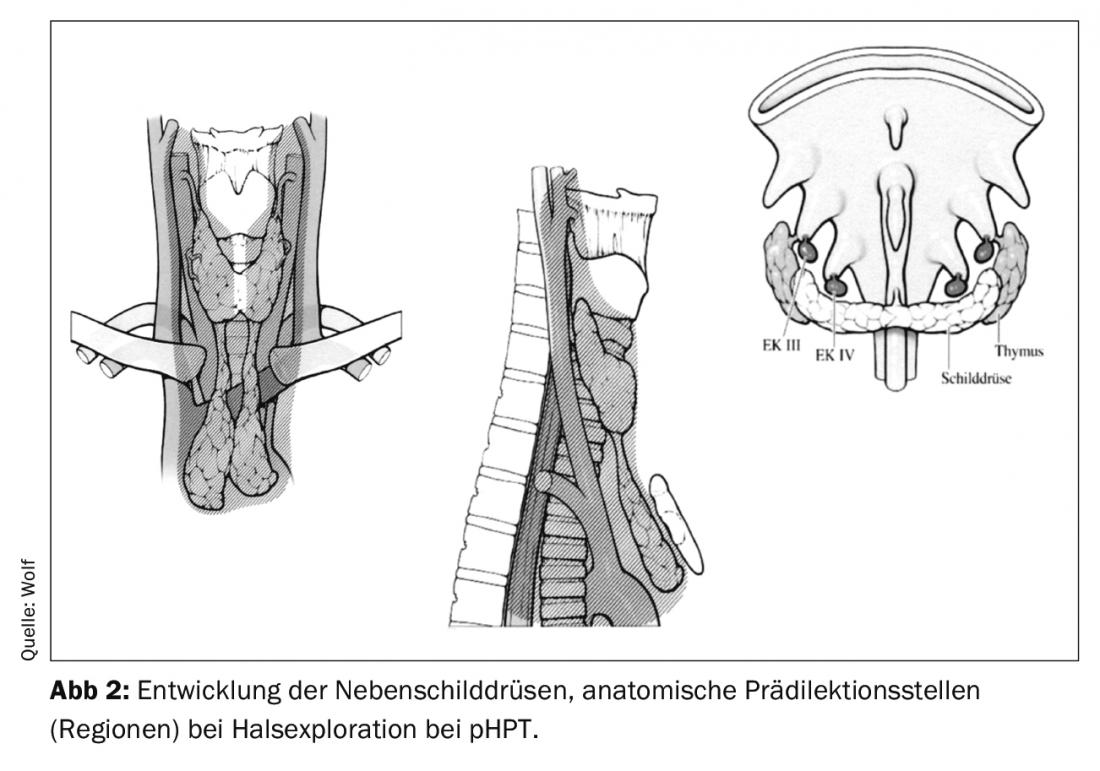
Se ora – con una diagnosi confermata di iperparatiroidismo con ipercalcemia – un adenoma sfugge all’esame preoperatorio e quindi l’adenoma deve essere ‘cercato’, è necessaria un’esplorazione bilaterale del collo. Questo deve essere effettuato in tutte le sedi “ortotopiche” e nei “siti ectopici” (lungo la possibile localizzazione dopo lo sviluppo embrionale) (Fig. 2).
L’estensione dell’area chirurgica è enorme e l’esposizione degli spazi fasciali cervicali, compreso il mediastino se necessario, comporta un rischio considerevole di complicazioni. L’esplorazione bilaterale del collo per un adenoma ‘occulto’ (non presentabile) è l’intervento chirurgico al collo con il rischio più elevato di disturbi della voce. L’esplorazione di per sé richiede molto tempo, una grande necessità di successo e, soprattutto, la necessità di visitare tutte le possibili posizioni dell’adenoma e di valutarlo in modo sicuro. Questo è uno dei motivi per cui questa operazione è preferibile lasciarla allo specialista. Tuttavia, anche nelle mani dello specialista, il danno al nervo ricorrente è una complicanza che non può essere esclusa e prevista, e questo ha un’influenza significativa sulla valutazione dell’indicazione all’intervento chirurgico quando si considera l’intera procedura, l’algoritmo nel trattamento dell’iperfunzione paratiroidea (soprattutto in caso di presentazione negativa).

Procedura dopo l’esplorazione frustrata
Gestione non chirurgica: fondamentalmente, oggi si ipotizza che l’HPT “asintomatico” in realtà non esista, ma che le alterazioni specifiche dell’HPT vengano sempre riscontrate dopo un’attenta valutazione. Spesso i sintomi neurologici non vengono apprezzati di conseguenza. Nel decorso successivo a un’esplorazione del collo negativa nell’HPT, i pazienti con decorso oligosintomatico lieve possono senza dubbio essere trattati in osservazione. Nei pazienti con decorso sintomatico e malattia biochimicamente significativa che rifiutano la rioperazione o nei quali le co-morbilità rendono il rischio chirurgico molto elevato, può essere presa in considerazione anche la terapia farmacologica. I possibili trattamenti includono i bifosfonati, che inibiscono il riassorbimento osseo, o il cinacalcet, un calcio-mimetico, che abbassa il livello di PTH e di conseguenza il livello di calcio.
In linea di principio, tuttavia, la preparazione coerente all’intervento chirurgico curativo è il metodo di scelta in tale situazione.
Indicazione preoperatoria e preparazione per l’intervento di revisione
Re-operazione dopo un primo intervento frustrato: il pHPT è causato da un adenoma solitario nell’80-90% dei casi. Ne consegue che un singolo adenoma è presente anche come causa di persistenza nel 57-83% delle esplorazioni iniziali frustrate, e che questo era in posizione ortotopica nel 50-70%. La Figura 3 mostra che la maggior parte degli adenomi “trascurati” sono presenti nella loro posizione eutopica.
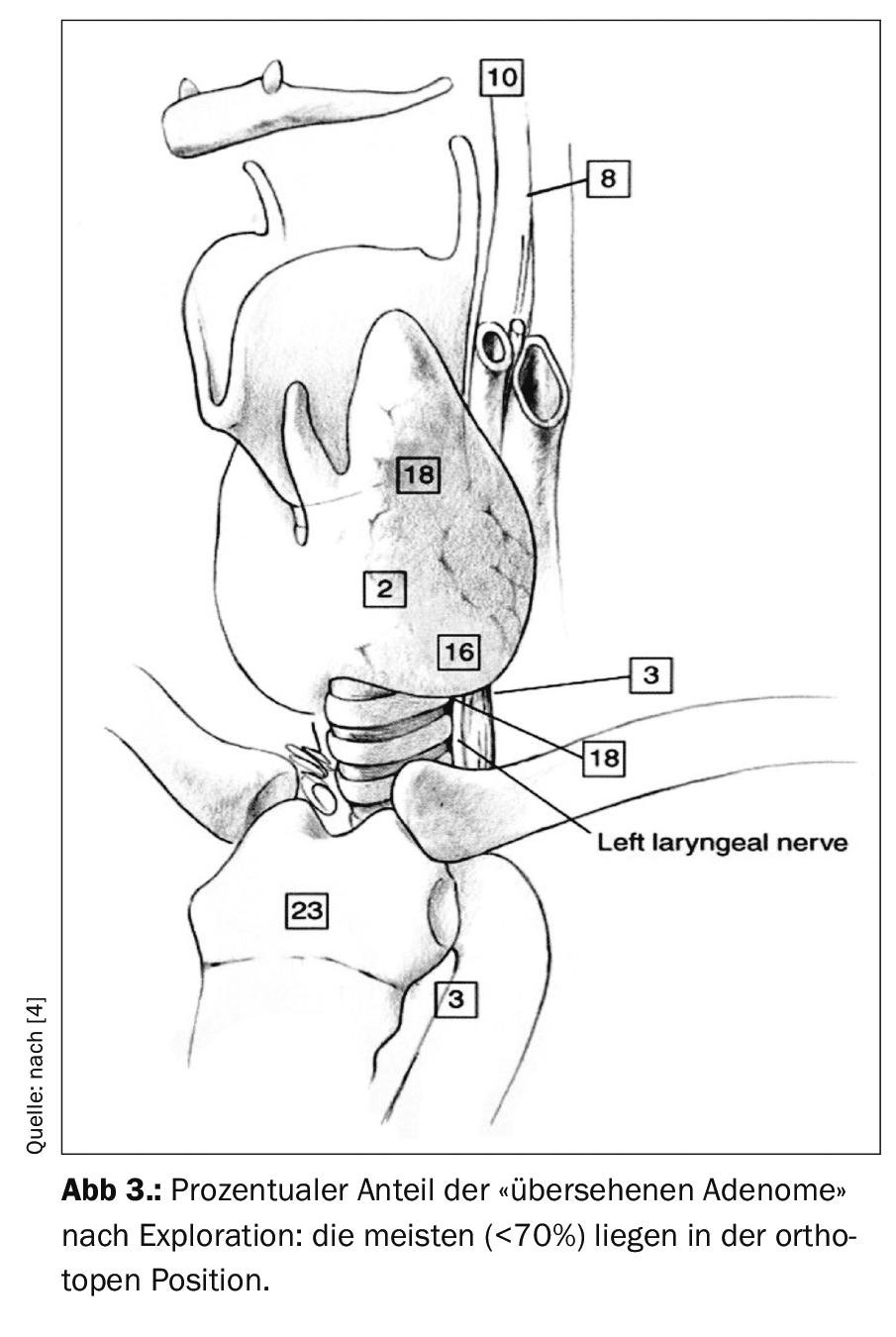
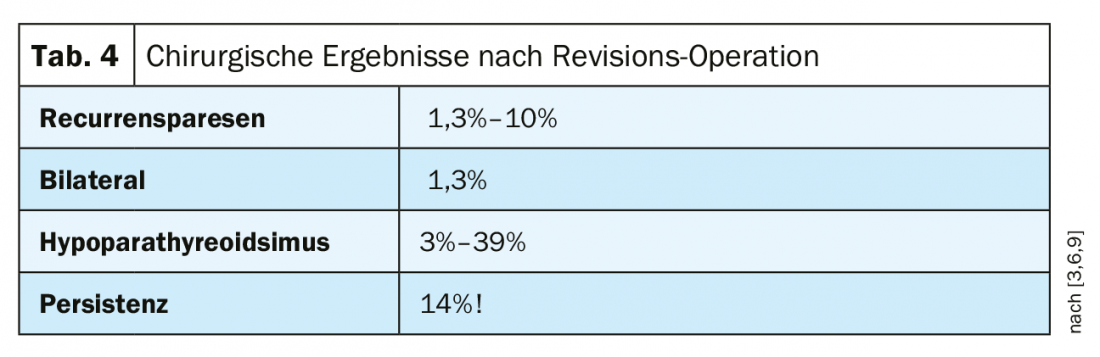
La rioperazione richiede un’attenta indicazione e pianificazione. Conoscenza precisa dei risultati dell’intervento iniziale, delle regioni esplorate, del numero e della localizzazione delle ghiandole identificate o lasciate in sede e della funzione del nervo ricorrente bds. è assolutamente necessario. Deve essere applicato l’intero repertorio della diagnostica di localizzazione, dalla base cranica al mediastino. Naturalmente, è vantaggioso se uno di questi esami è positivo e la riesplorazione può essere effettuata in modo mirato. Se questa localizzazione è negativa, il rapporto rischio/beneficio si sposta chiaramente e massicciamente contro una misura chirurgica. Tuttavia, può essere indispensabile in caso di crisi ipercalcemica imminente o di HPT sintomatica massiccia. In linea di principio, l’intervento chirurgico deve essere eseguito solo quando esiste un obiettivo chirurgico.
Localizzazione preoperatoria dopo un primo intervento senza successo
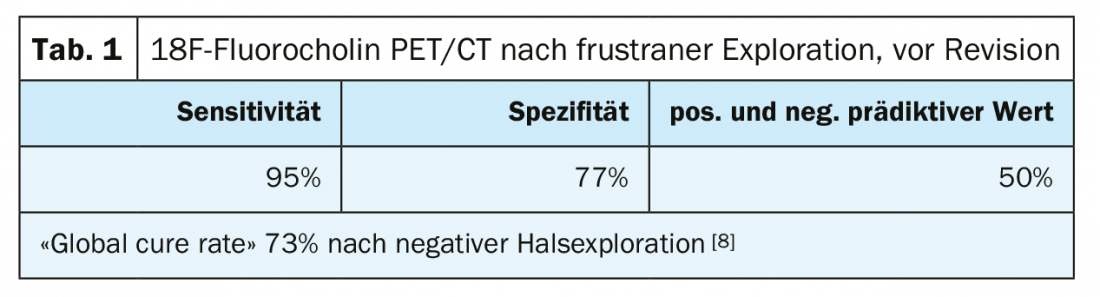
La localizzazione positiva è di estrema importanza, ma non sempre è realizzabile. Si raccomanda di ripetere la procedura diagnostica fino a quando non sarà disponibile un risultato, se il decorso clinico lo consente. In letteratura, il tasso di localizzazione positiva prima della rioperazione è solo del 73%, e la sensibilità degli ultrasuoni e del Tc-99 mibi è compresa tra il 72% e l’87% [4]. La 18F-fluoro-colina migliora i risultati, ma il tasso di guarigione rimane solo del 73% [8].
Conclusione
L’indicazione per la rioperazione: l’indicazione per l’HPT persistente non è sempre chiara, ma è la maggiore difficoltà della rioperazione associata a un tasso di successo inferiore. Il rapporto rischio/beneficio favorisce la rioperazione in caso di sintomi significativi (nefrolitiasi ricorrente, osteopenia o crisi ipercalcemica imminente). Nei pazienti con malattia oligosintomatica lieve, il rischio dell’intervento chirurgico è maggiore del beneficio. Il tasso di chirurgia rifunzionale può raggiungere il 50% [2]. Questi pazienti sono candidati alla gestione conservativa.
Messaggi da portare a casa
- La frequenza delle “esplorazioni frustrate”, cioè la ricerca infruttuosa di un adenoma delle ghiandole paratiroidi nell’iperparatiroidismo, è compresa tra l’1% e il 5%.
- Il tasso si riduce notevolmente grazie a strumenti scintigrafici migliori (18F-colina) o alla fluorescenza intraoperatoria e alla specializzazione professionale del “chirurgo endocrino”.
- Solo i prodotti “lievi”, oligo- o L’HPT asintomatico deve essere trattato in osservazione.
- La TTP sintomatica (nefrolitiasi, osteopenia, sintomi neurologici) o l’imminente crisi ipercalcemica richiedono assolutamente un intervento di revisione.
- Il secondo intervento deve essere preso in considerazione solo se la localizzazione è positiva, altrimenti il rischio di una revisione frustrata può arrivare al 15%.
Letteratura:
- Reiher AE, Schaefer S: Livello finale di PTH intraoperatorio. Ann Surg Oncol 2012; 19(6): 18862-18867.
- Charlett SD, Aye M, Atkin SL: Definizione di fallimento dopo paratiroidectomia per HPT primario. J.Laryngol, Otol 2011; 25(4): 394-398.
- Shin JJ: Impatto degli studi di localizzazione e dello scenario clinico nei pazienti con HPT. Arch Surg 2011; 146(12): 1397-1403.
- Powell AC, et al: Reintervento per adenoma paratiroideo: un’esperienza contemporanea. Chirurgia 2009; 146(6): 1144-1155.
- Karakas E, et al: Reintervento per l’iparatiroidismo primario. Chirurgo 2005; 76(3): 207-216.
- Hessman O: Alti tassi di successo della rioperazione paratiroidea possono essere raggiunti con studi di localizzazione migliorati World J Surg 2998; 32(5): 774-781.
- Mortensen MM, et al: Esplorazione paratiroidea nel collo rioperato: migliore localizzazione preoperatoria con la tomografia computerizzata 4D. J Am Coll Surg 2008; 206(5): 888-896.
- Corelle A: WJS 2019; 43: 1232-1242.
- Dotzenrath C: Arco di Langenbecks. Chir. 379: 218
- Michaud L: Medicina 2013; 94; 91.
PRATICA GP 2020; 15(1): 10-14