Il reparto universitario di Dermatologia dell’Inselspital funge da centro terziario nell’assistenza ai pazienti e offre una serie di consulenze specialistiche, interventi chirurgici, dermatologia estetica e cosmetica ed esami di dermatopatologia. L’attenzione è rivolta all’assistenza completa e qualificata del paziente. Nel seguente articolo, vengono presentati i corsi di formazione per i pazienti, che vengono offerti a Berna come servizio speciale e sono unici in questa forma a livello nazionale.
I nostri corsi di educazione al paziente hanno già una certa tradizione e vengono costantemente ampliati. La formazione per i pazienti con malattie croniche della pelle è parte integrante della nostra assistenza ai pazienti e viene offerta regolarmente ai pazienti con eczema atopico dal 2001 e ai pazienti con psoriasi dal 2005. Utilizziamo le sinergie dell’Inselspital per la progettazione e la realizzazione di questi corsi interdisciplinari. Oltre ai dermatologi e agli allergologi, partecipano al programma anche uno psicologo del Dipartimento di Psicosomatica, un fisioterapista responsabile della formazione al rilassamento, un nutrizionista qualificato e un’infermiera qualificata. Inoltre, abbiamo introdotto una formazione per i pazienti con eczema delle mani (2010) e per i pazienti affetti da neurodermite per una guida pratica al trattamento (2013).
Motivazioni per l’educazione del paziente su
Le malattie infiammatorie croniche della pelle non sono certamente pericolose per la vita, ma comportano un grave onere a lungo termine per le persone colpite a causa dei sintomi cutanei, delle disfunzioni cutanee, delle prestazioni compromesse e delle malattie associate, a causa delle costose misure terapeutiche, dell’incertezza sulla risposta ai trattamenti e sull’ulteriore decorso, nonché a causa degli effetti della malattia sull’ambiente sociale e professionale. Durante le visite ambulatoriali, anche nei nostri consulti specializzati per i pazienti con eczema atopico, eczema delle mani o psoriasi, non sempre c’è il tempo e l’opportunità di affrontare e discutere tutti questi problemi. Siamo consapevoli che molti pazienti affetti da patologie croniche non si rivolgono solo agli specialisti, ma chiedono anche consigli ai media, ai parenti, agli amici e ai vicini di casa e ricorrono a metodi di cura alternativi. Gli studi degli ultimi anni hanno dimostrato che la qualità di vita dei pazienti con eczema atopico, eczema delle mani e psoriasi è significativamente ridotta.
Fornisce approfondimenti sulla patogenesi e sulle opzioni di trattamento.
Con l’obiettivo di sviluppare una migliore comprensione del decorso della malattia e del suo trattamento, vengono preparate conoscenze mediche sulla pelle e sulla sua funzione di barriera, nonché sui quadri clinici dell’eczema atopico, dell’eczema delle mani e della psoriasi, adattate al livello del rispettivo gruppo di pazienti e insegnate in corsi o individualmente. L’interesse per questo è straordinariamente alto tra i pazienti.
L’ eczema atopico (AE) si manifesta spesso nell’infanzia o nella fanciullezza. L’incidenza è aumentata costantemente negli ultimi decenni; l’incidenza cumulativa è di circa il 20% nei bambini in età scolare, di cui si prevede che il 40-60% persista in età adulta. L’AE si basa su una disposizione genetica. L’AE è la manifestazione cutanea dell’atopia; l’80% dei pazienti con AE presenta anticorpi IgE contro gli allergeni ambientali. Gli episodi acuti della malattia sono caratterizzati da una riacutizzazione di lesioni eritematose, edematose, infiltrate, lacrimose e crostose e da un prurito estremo. I focolai cronici mostrano, oltre all’eritema, lichenificazione della pelle, desquamazione e ragadi, nonché escoriazioni da grattamento. Negli ultimi anni, sono stati scoperti meccanismi patogenetici essenziali che spiegano la connessione tra la funzione barriera disturbata della pelle, l’influenza dei fattori ambientali e la risposta infiammatoria:
- Le cellule dendritiche epidermiche esprimono il recettore IgE ad alta affinità e possono quindi assorbire gli allergeni invasori.
- La funzione della filaggrina e di altre proteine cruciali per la struttura può essere ridotta da mutazioni genetiche e dall’influenza delle citochine T-helper-2 proinfiammatorie, con il risultato di una barriera cutanea disturbata.
- Un deficit di peptidi antimicrobici favorisce la colonizzazione della pelle con batteri, funghi e virus.
- Le tossine stafilococciche possono scatenare o aumentare l’infiammazione attraverso la loro azione come superantigeni e l’induzione delle IgE.
La terapia dell’eczema atopico è finalizzata all’inibizione dell’infiammazione (corticosteroidi, inibitori della calcineurina), al reflusso, alla riduzione della colonizzazione microbica, alla riduzione del prurito e all’evitamento dei fattori scatenanti, che possono variare notevolmente da individuo a individuo e si basano sulla condizione attuale della pelle. Ciò la rende molto complessa e pone al paziente esigenze elevate in termini di uso corretto, tempo e prevenzione di nuovi episodi della malattia.
L’eczema delle mani provoca una notevole compromissione della funzione delle mani, che porta a limitazioni sul lavoro e nell’ambiente personale ed è associato a stress psicologico. Sono causalmente innescate da influenze ambientali basate su tratti genetici, motivo per cui identificare ed evitare i fattori scatenanti è una parte cruciale della terapia. Dal punto di vista patogenetico, si possono distinguere l’eczema da contatto irritante e allergico e l’eczema atopico delle mani. Nella pratica clinica, tuttavia, di solito si osservano tipi combinati. L’eczema delle mani è comune, con una prevalenza di un anno del 6-10%. Causano elevati costi diretti e indiretti per il paziente, il suo datore di lavoro e l’assicurazione, tra gli altri, a causa dell’assenza dal lavoro dovuta alla malattia. Spesso sono legati al lavoro. L’eczema delle mani tende a diventare cronico, soprattutto con una diagnosi ritardata e un uso ritardato di misure terapeutiche efficaci. Il loro trattamento deve comprendere la cura e la protezione della pelle, oltre a una terapia locale o sistemica specifica.
La psoriasi colpisce l’1-3% della popolazione, con un picco nella seconda e terza decade di vita. La psoriasi cronica a placche con la comparsa di focolai eritemato-squamosi nettamente demarcati nei siti di predilezione, come i lati estensori delle estremità, il capillizio e il tronco, è la forma più frequente di manifestazione. L’artrite psoriasica è una forma particolare della malattia. Recentemente, è stata dimostrata l’associazione tra psoriasi e sindrome metabolica. Si ritiene che la psoriasi abbia un’eredità multifattoriale, con il fenotipo determinato dalle interazioni della base genetica e dei fattori ambientali. La psoriasi è associata a un’estrema proliferazione dei cheratinociti e alla desquamazione; istologicamente, si può osservare anche una proliferazione vascolare e un denso infiltrato infiammatorio. La psoriasi è considerata una malattia dei T helper 1, caratterizzata dall’espressione di IFN-γ e TNF-α, sotto l’influenza di IL-12 e IL-23. Il modo in cui avviene l’attivazione delle cellule T non è ancora chiaro; ci sono prove di una stimolazione del sistema immunitario sia innato che adattativo. L’infiammazione cronica di tipo T helper 1 è considerata la causa dell’aumento del rischio di aterosclerosi nei pazienti con psoriasi, indipendentemente da altri fattori di rischio. La terapia dipende dalla gravità della malattia, dalle comorbidità e dal livello di sofferenza del paziente. In molti casi, il trattamento topico (corticosteroidi, analoghi della vitamina D) e/o l’irradiazione UV sono sufficienti. Per la terapia sistemica sono disponibili metotrexato, retinoidi e ciclosporina. Negli ultimi anni, si è affermato l’uso di biologici che inibiscono l’attivazione delle cellule T (alefacept, efalizumab) o sono antagonisti del TNF-α (infliximab, adalimumab, etanercept).
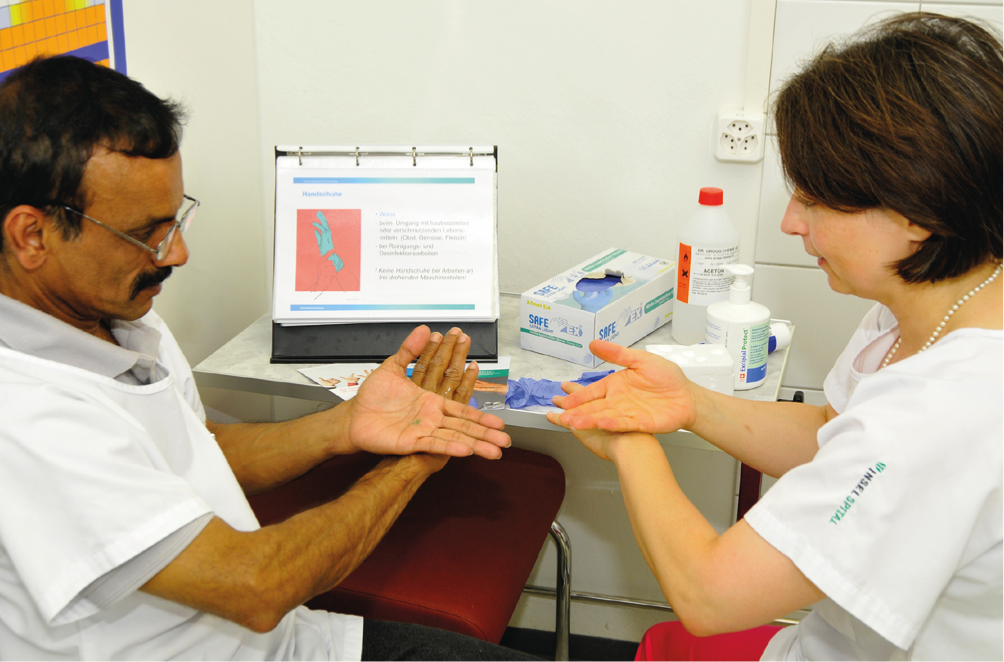
Fig.1: Istruzione sulla cura della pelle ber der Formazione sull’eczema della mano
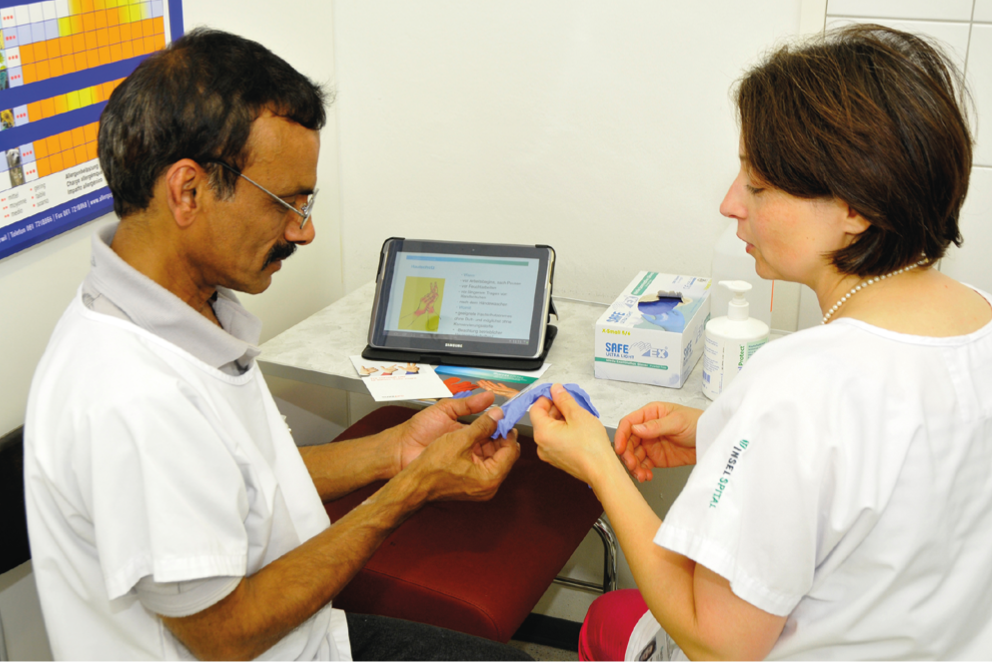
Fig. 2: Suggerimenti sulle misure di protezione della pelle durante la formazione sull’eczema delle mani
Autogestione nella vita quotidiana
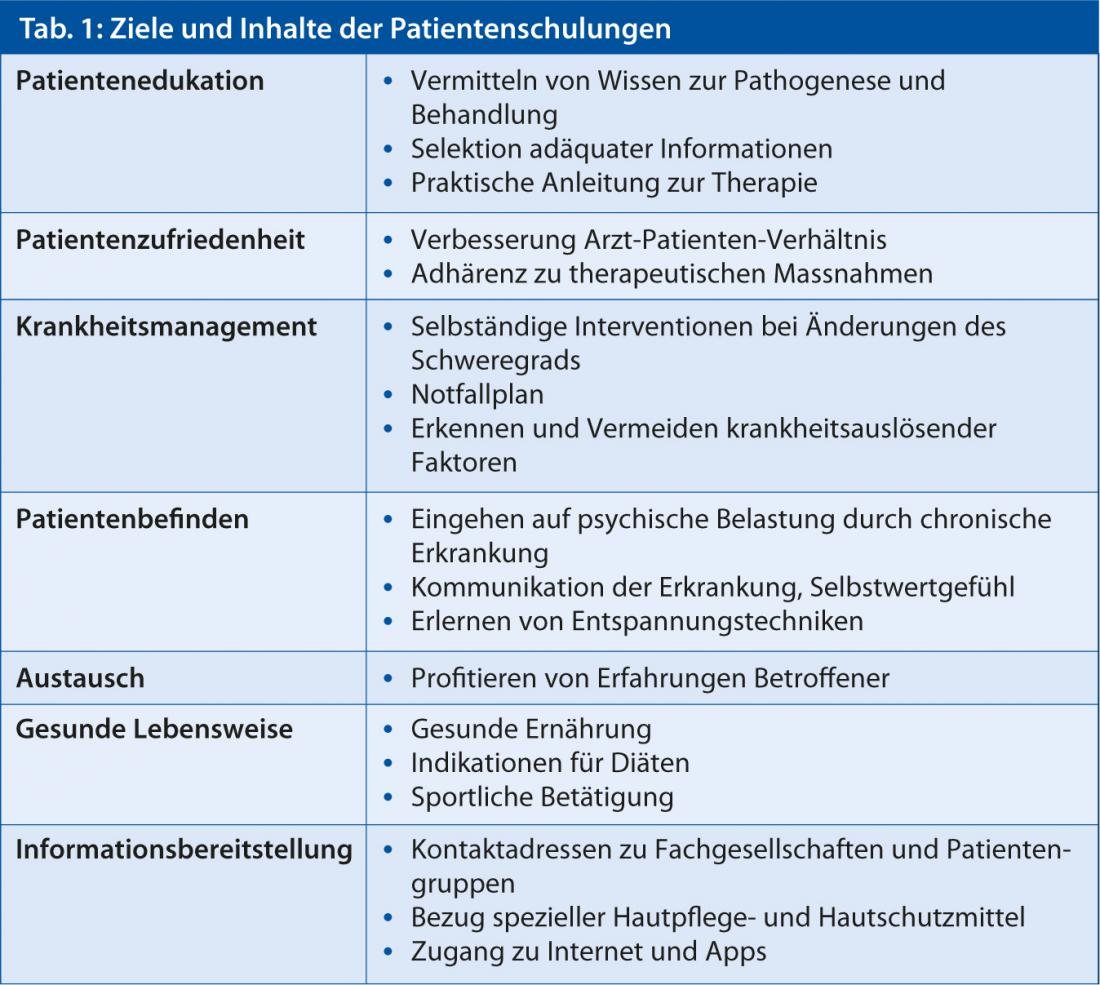
La formazione dovrebbe consentire ai pazienti di affrontare meglio la malattia della pelle e i problemi che ne derivano (tab. 1). Una migliore conoscenza teorica della malattia, delle comorbidità e delle opzioni terapeutiche dovrebbe aumentare l’autoefficacia dei pazienti e promuovere la motivazione alla terapia. I pazienti devono essere messi in grado di gestire autonomamente la loro malattia in una certa misura, ad esempio adattando la terapia alla condizione attuale della pelle o riconoscendo e prevenendo i fattori scatenanti e assumendo una responsabilità personale. L’applicazione corretta delle misure terapeutiche dermatologiche e della protezione della pelle viene dimostrata in modo pratico. Si deve tenere conto delle esigenze e degli stress individuali, ad esempio dovuti alle attività professionali. Una gestione adeguata della malattia significa anche prevenire gli effetti tardivi psicosociali negativi.
In termini di politica sanitaria, l’educazione del paziente serve a ottimizzare l’uso del sistema sanitario e ha un potenziale beneficio economico attraverso la riduzione dei costi o l’evitamento dell’assenteismo.
Aspetti psicologici
Gli stress legati alla malattia, insieme ai fattori di stress acuti e cronici dell’ambiente individuale, hanno un’influenza sul decorso della malattia. Il modello completo vulnerabilità-stress presuppone che lo stress emotivo influenzi lo sviluppo o il decorso delle malattie se è presente una disposizione geneticamente ancorata. Pertanto, lo stress è un argomento importante nella formazione sulla gestione della malattia. Viene insegnato che lo stress può sorgere anche nella mente e quindi dipende dall’atteggiamento e può essere modificato, e che la conoscenza delle proprie risorse, delle abilità comunicative e delle strategie individuali è fondamentale per ridurre lo stress e la tensione. In linea con il nostro motto “Vivere nonostante la malattia della pelle”, vengono presentati approcci di formazione alla fiducia in se stessi per contrastare la paura della stigmatizzazione, la paura dell’evitamento e il ritiro sociale. Inoltre, vengono mostrate le possibilità di affrontare l’immagine negativa di sé causata dalle conseguenze della malattia. L’obiettivo è quello di incoraggiare le persone colpite ad affrontare attivamente le situazioni potenzialmente sensibili, migliorando così la comprensione delle persone non colpite sulle malattie della pelle e abbattendo le barriere sociali, come la paura delle infezioni.
Per i pazienti con eczema atopico, è fondamentale interrompere il circolo vizioso del prurito e del grattamento. Le opzioni comportamentali vengono raccolte, discusse e in parte provate dai partecipanti. Con il rilassamento muscolare progressivo, i pazienti imparano una tecnica di rilassamento che possono utilizzare nel contesto della gestione del prurito.
Lo scambio di esperienze dei partecipanti sui diversi aspetti della gestione della malattia è una parte importante della formazione. Questo potenziale di gruppo ha un grande vantaggio rispetto alla consulenza individuale.
Dieta sana
L’influenza delle allergie alimentari nell’eczema atopico è spesso sopravvalutata dai pazienti. Le diete di eliminazione sono necessarie solo in caso di intolleranze rilevanti. La conoscenza del chiarimento delle allergie, dell’astinenza dagli allergeni e delle misure sostitutive necessarie dovrebbe evitare che i pazienti seguano diete non necessarie con conseguenze negative per la salute e la qualità della vita.
Non esistono diete speciali per evitare la psoriasi. Le recenti scoperte sul legame tra psoriasi e sindrome metabolica rendono necessario informare i pazienti sull’alimentazione ottimale e, in particolare, sull’evitare l’obesità.
Organizzativo
I corsi di formazione sono disponibili per i pazienti di Berna e dintorni. I corsi per i pazienti con eczema atopico (5×2 ore) si svolgono due volte all’anno, per i pazienti con psoriasi (2× 2-3 ore) quattro volte all’anno, la sera. Siamo in grado di condurre i corsi di formazione grazie alla sponsorizzazione di varie aziende farmaceutiche. Le date sono disponibili sul sito www.dermatologie.insel.ch. La formazione dei pazienti sulla terapia dell’eczema delle mani e della neurodermite viene effettuata individualmente e si svolge nell’ambito delle corrispondenti ore di consultazione speciale. L’iscrizione a tutti i corsi di formazione è possibile tramite il policlinico (derma.poli@insel.ch).
Conclusione
L’interesse per la formazione è molto alto tra i pazienti con malattie infiammatorie croniche della pelle. Nonostante la grande quantità di informazioni disponibili sui media e molti consigli ben intenzionati da parte di chi li circonda, molte delle domande dei pazienti rimangono senza risposta. Non possiamo certo fornire rimedi brevettati, ma possiamo trasmettere conoscenze fondate, dare istruzioni pratiche per il trattamento e spunti di riflessione. La risposta ai nostri corsi di educazione del paziente è stata finora sempre positiva. Va anche detto che noi docenti impariamo di più sulla complessità e l’individualità delle malattie con ogni formazione dei pazienti.
Prof. Dr. med. Dagmar Simon
Prof. Nikhil Yawalkar, MD
Prof. Dr. med. Luca Borradori











