La sclerosi multipla è una malattia infiammatoria relativamente comune del cervello e dell’intero sistema nervoso centrale, in cui si verifica la demielinizzazione, la cui causa non è ancora chiara [1]. La diagnosi si basa su criteri diagnostici con la presenza di deficit neurologici ripetuti, il rilevamento di bande oligoclonali nel liquido cerebrospinale e spesso risultati radiologici tipici; solo la risonanza magnetica (RM) viene utilizzata come metodo di imaging. Alla risonanza magnetica, le tipiche placche infiammatorie si trovano nella materia bianca, spesso localizzate a livello paracalloso e periventricolare. Perché il
La diagnosi non è sempre chiara, le classificazioni radiologiche sono molto utili (ad esempio, i criteri di McDonald). Si basano su una classificazione precisa in termini di numero, localizzazione, assorbimento del contrasto e cambiamenti temporali dei focolai.
La sclerosi multipla (SM) è la malattia infiammatoria cronica del sistema nervoso centrale più comune in Europa centrale. Di solito si verifica nelle prime fasi della vita, quindi è necessario un trattamento aggressivo. Colpisce prevalentemente le giovani donne (rapporto 2:1), che hanno una lunga aspettativa di vita e possono andare incontro a una crescente disabilità senza trattamento. Si tratta di una cosiddetta malattia demielinizzante del sistema nervoso centrale, in cui la materia bianca viene distrutta da cambiamenti infiammatori. Poiché la malattia può colpire l’intero sistema nervoso e i sintomi clinici sono vari, in molti casi la malattia non può essere diagnosticata chiaramente all’inizio. Questo articolo illustra le basi della diagnostica radiologica, nonché le tecniche e i criteri che possono aiutare a facilitare la diagnosi.
Un problema centrale della malattia è che il fattore scatenante (antigene) non è stato identificato con precisione fino ad oggi. Da un lato, sembrano esserci chiari segni di un fattore scatenante esterno, ma è probabile che anche la predisposizione genetica giochi un ruolo. Il decorso della malattia è incoerente e i risultati di imaging primari non sono sempre chiari. Secondo alcuni esperti, la SM non è necessariamente un modello di malattia uniforme. Questo significa anche che il trattamento è ancora essenzialmente solo sintomatico. Tuttavia, il trattamento della malattia ha fatto grandi progressi negli ultimi anni, soprattutto con lo sviluppo di farmaci per l’immunomodulazione e l’immunosoppressione.
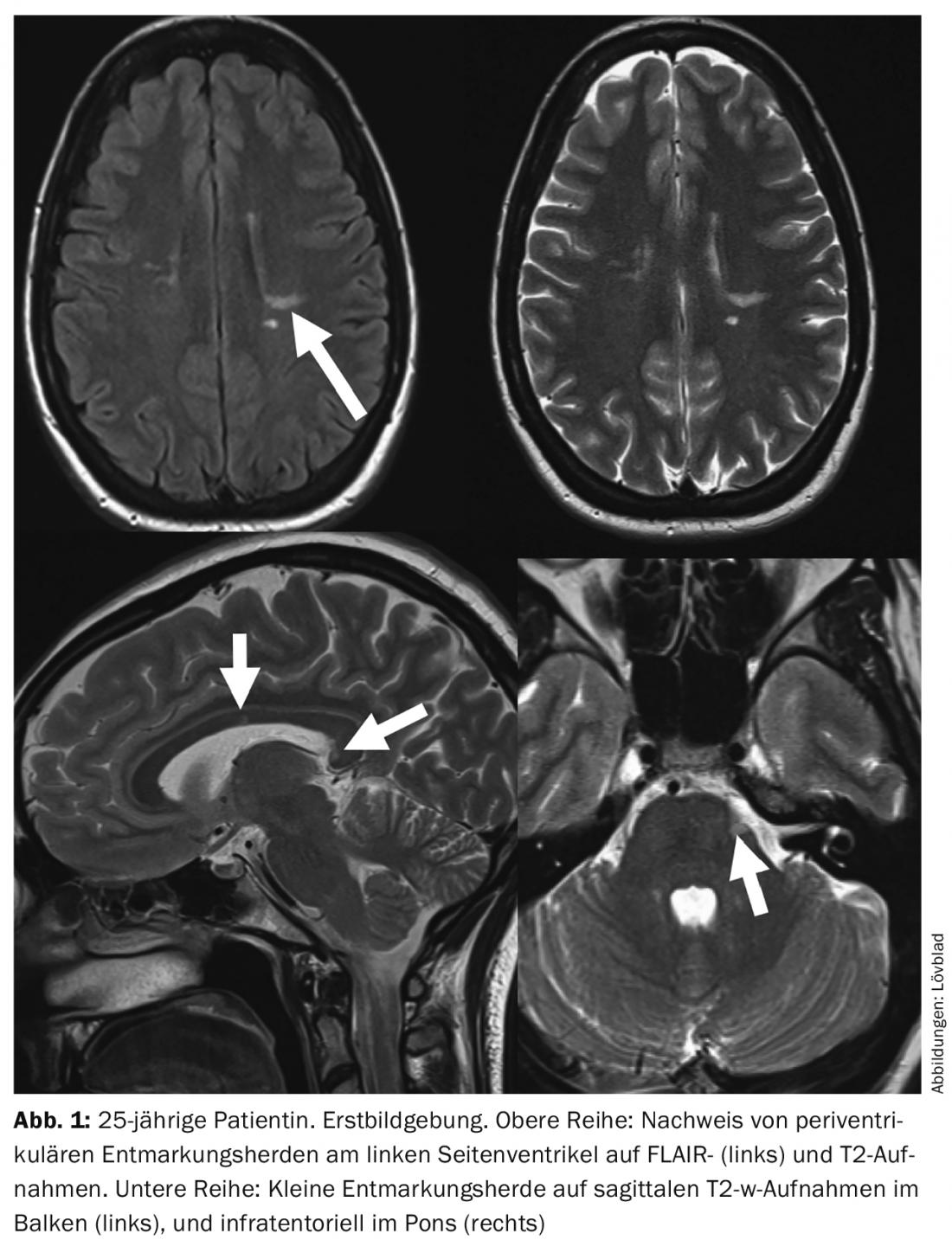
L’imaging del SNC svolge oggi un ruolo centrale. La diagnosi di SM si basa solitamente sui risultati della diagnostica per immagini. Tuttavia, non bisogna dimenticare che i risultati clinici guidano sempre la procedura diagnostica [2]. Un concetto importante è la cosiddetta “sindrome clinicamente isolata”. Questo è il primo caso di sintomi neurologici isolati dovuti alla demielinizzazione infiammatoria. Questi pazienti di solito, ma non sempre, hanno un riscontro RM chiaro o lo svilupperanno nel tempo. Un altro concetto è quello di “sindrome radiologicamente isolata”, in cui i risultati di imaging mostrano cambiamenti tipici della SM, ma il paziente è asintomatico sotto questo aspetto (Fig. 1).
Scelta della tecnica di imaging
La tomografia computerizzata è stata utilizzata all’inizio dell’imaging assiale del cervello. Le placche possono essere viste a volte come ipodensità, soprattutto le “dita di Dawson” più grandi (le lesioni ovoidali che corrono perpendicolari ai ventricoli sembrano dita tagliate trasversalmente).
Nel frattempo, la tomografia computerizzata è stata sostituita dalla risonanza magnetica. La risonanza magnetica ha il vantaggio di non generare radiazioni ionizzanti, il che significa che l’esame può essere ripetuto più volte. Soprattutto, la risonanza magnetica consente l’imaging multiplanare del sistema nervoso con una migliore risoluzione dei cambiamenti infiammatori nel cervello. Tuttavia, ancora oggi accade che, a causa di un deficit neurologico, un paziente con un esordio di SM venga sottoposto a una TAC quando si sospetta, ad esempio, un’emorragia intracerebrale. In questi casi, soprattutto se non è possibile delineare il reperto atteso, si devono considerare le placche demielinizzanti. Per il resto, vale quanto segue: la risonanza magnetica è la modalità di esame di scelta sia per la diagnosi primaria che per i successivi esami di controllo, nonché per la conduzione di studi terapeutici (“drug trials”), che sono ancora necessari per stabilire il trattamento ottimale. È importante che l’esame sia il più completo possibile, in modo che la diagnosi possa essere fatta con certezza e che il trattamento potenzialmente efficace possa essere iniziato il prima possibile e che si possano individuare gli effetti collaterali delle terapie (ad esempio, la leucoencefalopatia multifocale progressiva [PML]).
Risultati della risonanza magnetica
Le placche demielinizzanti sono visualizzate alla risonanza magnetica come ipointensità sulle sequenze T1 e come iperintensità sulle sequenze pesate in T2. Le vecchie lesioni SM “bruciate” sono chiamate “buchi neri” perché appaiono molto scure o nere sulle sequenze pesate in T1. Il volume totale di questi buchi neri si chiama carico lesionale e si correla con lo stato clinico e l’esito. Una sequenza che ha trovato il suo pieno potenziale applicativo nell’imaging della SM è la sequenza FLAIR. Si tratta di una sequenza pesata in T2, in cui il liquido libero (Liqour) non dà più un segnale: Questo permette di vedere meglio le lesioni vicine al sistema ventricolare. Queste sequenze vengono solitamente eseguite sul piano assiale. Un piano estremamente importante nell’imaging della SM è il piano sagittale: questo permette una buona visualizzazione topica delle lesioni nella barra. Con lo sviluppo di migliori sequenze 3D isotropiche, è ora possibile registrare sequenze T1-pesate, T2-pesate o FLAIR come un insieme di volumi che possono essere successivamente ricostruiti in qualsiasi piano. Questo permette di ricostruire il piano dell’immagine in modo identico durante gli esami di progressione. Le immagini 3D sono anche la norma negli studi terapeutici per poter calcolare i volumi delle lesioni.
È importante ricordare che la SM può potenzialmente colpire tutte le parti del sistema nervoso. Per questo motivo, spesso è necessario eseguire l’immagine delle sezioni rimanenti, come il mielon o le orbite, anche se questo comporta un aumento significativo del tempo di esame.
Criteri di classificazione
Quando si valuta l’esame di risonanza magnetica, è importante utilizzare criteri ben stabiliti, basati sulla descrizione precisa del numero, della localizzazione e del comportamento del contrasto delle lesioni [3]. Spesso è anche importante ripetere l’esame per mostrare la fluttuazione locale e temporale delle lesioni. I criteri più comunemente utilizzati per la diagnosi di SM sono quelli di McDonald. Se i focolai sono presenti in almeno due delle quattro sedi (periventricolare, juxtacorticale, infratentoriale o spinale), sono soddisfatti i criteri di diffusione locale. La disseminazione temporale si realizza quando uno o più focolai clinicamente asintomatici assumono il contrasto o quando appaiono nuovi focolai in una scansione di follow-up.
La somministrazione di contrasto svolge ancora oggi un ruolo centrale nella diagnosi: permette di visualizzare l’attività della malattia e di monitorare le placche attive durante il trattamento e, come già detto, fa parte dei criteri di McDonald. Tuttavia, bisogna essere consapevoli dei potenziali effetti collaterali. Le allergie ai mezzi di contrasto durante la somministrazione di contrasto MR sono estremamente rare. Esiste un certo rischio di dermatopatia fibrosa nefrogenica (NSF) nei pazienti con malattie infiammatorie, ma è estremamente basso. Un ulteriore punto controverso è il possibile accumulo di gadolinio nel cervello, soprattutto nei pazienti che sono stati studiati più volte; questo è il caso dei pazienti con SM, ma i dati in merito devono ancora essere rivisti.
Nuove tecniche
Diverse tecniche di risonanza magnetica più recenti (“avanzate”) mostrano risultati promettenti, ma non si sono ancora affermate completamente a livello clinico. Poiché la malattia colpisce la materia bianca, l’imaging del tensore di diffusione (DTI) sarebbe interessante oltre all’imaging di diffusione basale. Un metodo come la DTI consente una migliore valutazione della cosiddetta “materia bianca di aspetto normale”; e quindi ha un grande potenziale, soprattutto per scopi scientifici e per la definizione di nuove strategie terapeutiche. Lo stesso vale per i diversi metodi di perfusione, ma anche questi non sono ancora utilizzati clinicamente. Queste modalità giocheranno sicuramente un ruolo importante nella ricerca futura e contribuiranno a una migliore comprensione della fisiopatologia di base della malattia.
Sommario
La sclerosi multipla è una malattia demielinizzante del sistema nervoso centrale, in cui i criteri radiologici svolgono un ruolo importante oltre a quelli clinici. La risonanza magnetica è il metodo di scelta e consiste in una combinazione di sequenze T2 e flair insieme a immagini pesate in T1 con mezzo di contrasto. Le sequenze tridimensionali stanno assumendo un ruolo sempre più importante, in quanto consentono la ricostruzione in ogni livello del cervello e una migliore comparabilità nel corso. L’obiettivo è presentare una malattia che colpisce l’intero SNC, con un’evoluzione temporale e locale. È importante utilizzare i criteri diagnostici stabiliti, come i criteri McDonald, e menzionarli accuratamente nel referto radiologico.
Letteratura:
- Lövblad KO, et al: La risonanza magnetica nella sclerosi multipla: revisione e raccomandazioni per la pratica attuale. AJNR Am J Neuroradiol 2010 Jun; 31(6): 983-989.
- Haller S, et al: Risonanza magnetica nella sclerosi multipla. Top Magn Reson Imaging 2009 Dic; 20(6): 313-323.
- Polman CH, et al: Criteri diagnostici per la sclerosi multipla: revisioni 2010 dei criteri McDonald. Ann Neurol 2011 Feb; 69(2): 292-302.
InFo NEUROLOGIA & PSICHIATRIA 2016; 14(1): 4-6











