Consultazione primaria: La paziente di 42 anni si è presentata alla nostra clinica come caso di emergenza all’inizio di febbraio 2016 a causa di progressiva instabilità dell’andatura, decelerazione, deterioramento cognitivo e incontinenza notturna. Non c’era nessuna storia di malattie precedenti, in particolare nessuna malattia immunosoppressiva. Clinicamente, c’era un paziente marcatamente rallentato, sonnolento, con un’andatura ampia e instabile, senza deficit neurologici focali, in uno stato nutrizionale cachettico.
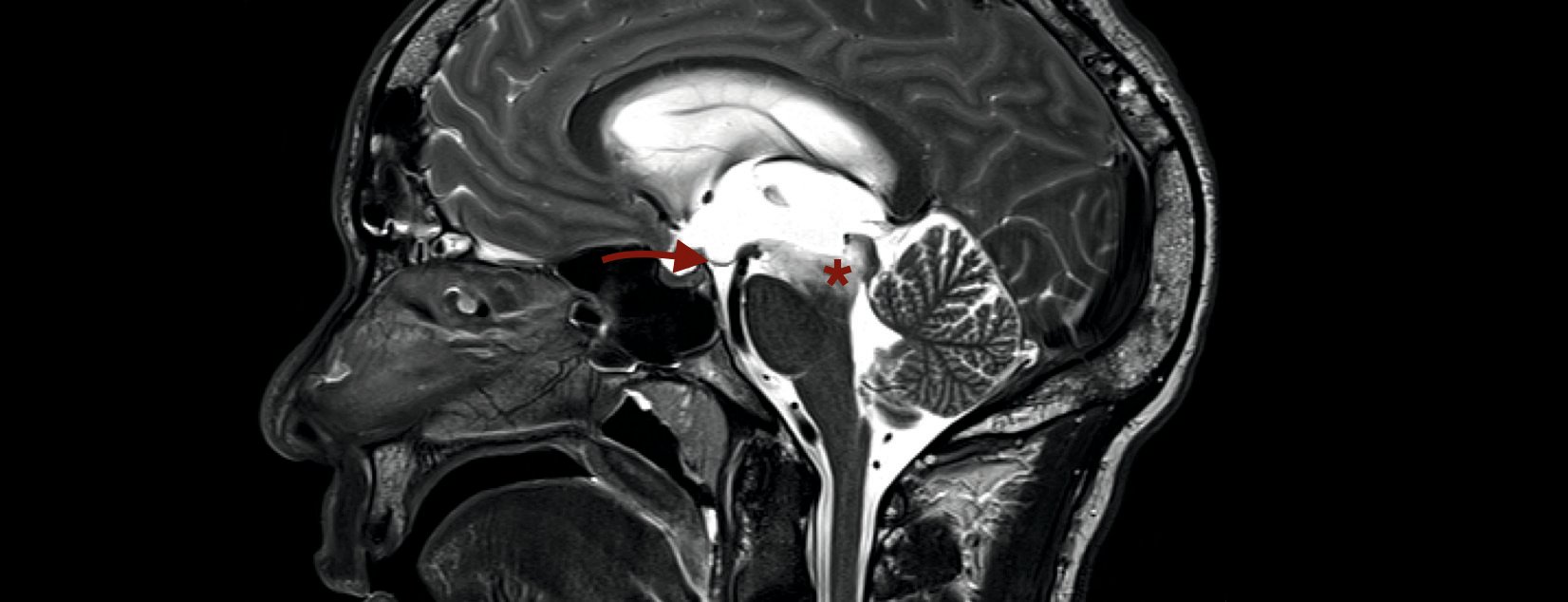
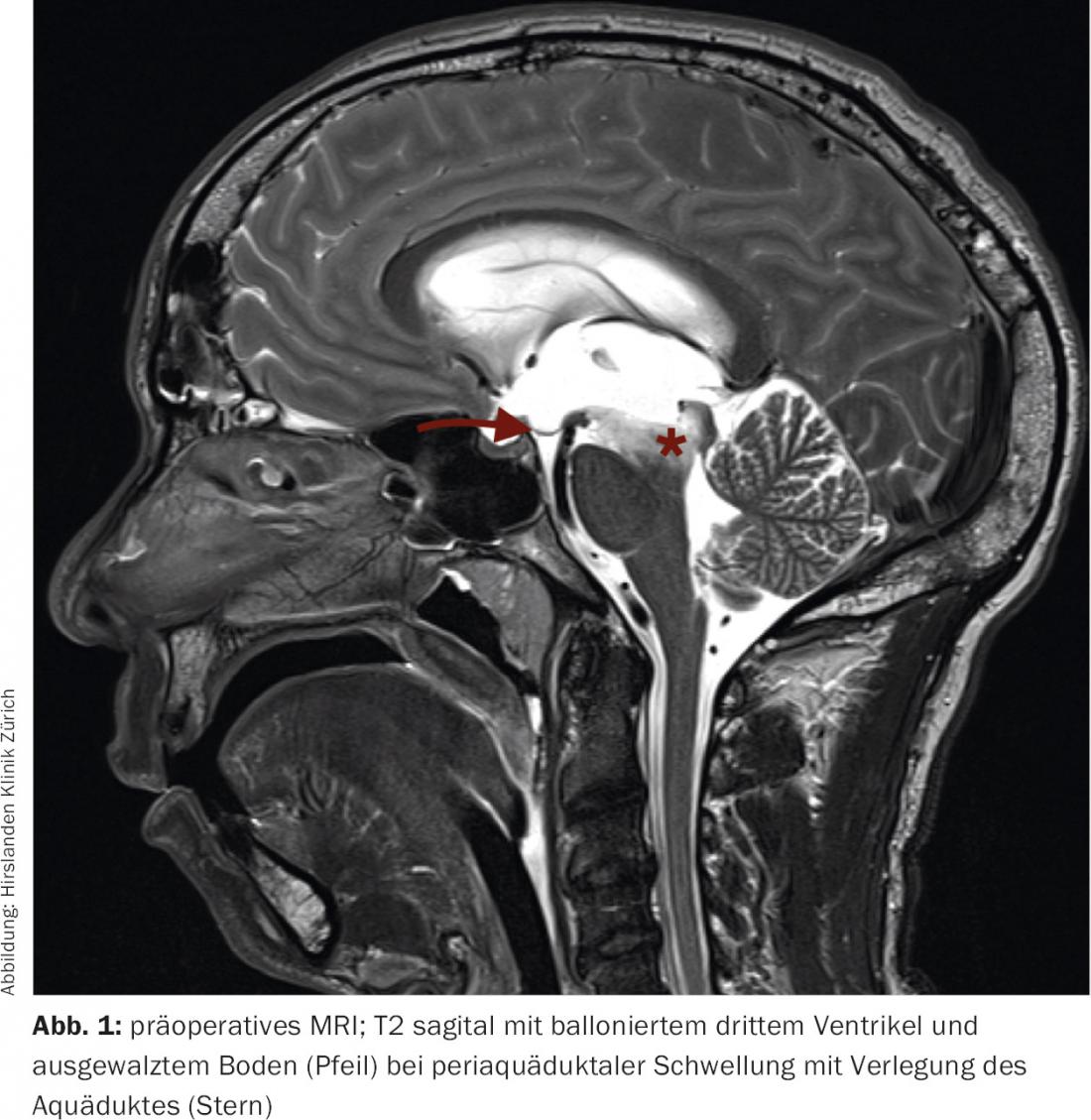
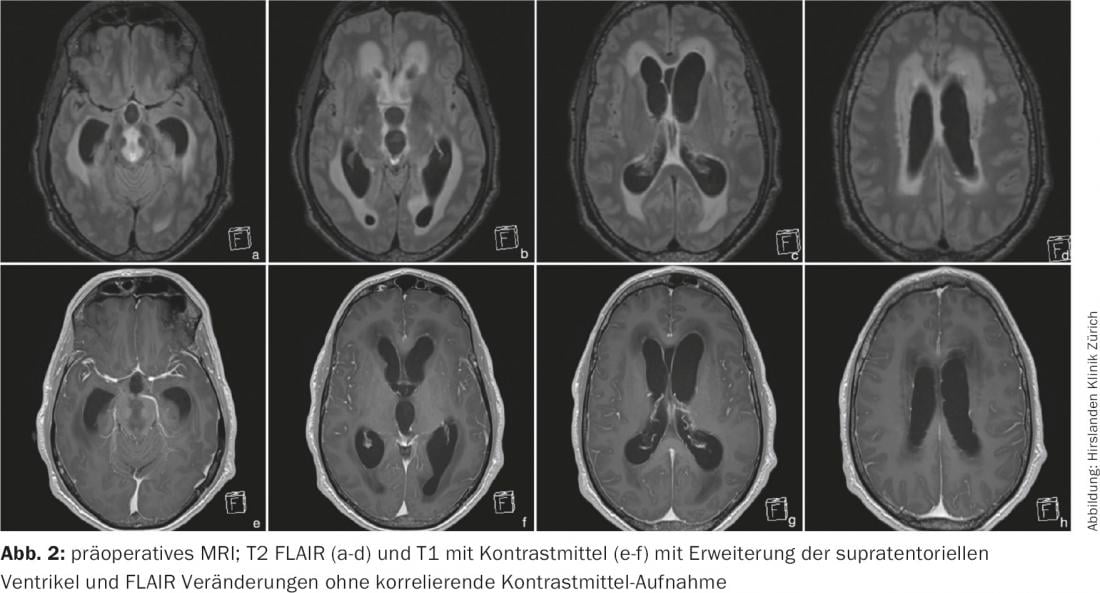
La tomografia a risonanza magnetica del cranio ha rivelato un massiccio allargamento degli spazi liquorali sopratentoriali nel senso di un idrocefalo occluso triventricolare (Fig. 1) . Il liquor era ricco di proteine secondo i criteri della risonanza magnetica. A livello periventricolare e nel tronco encefalico, sono state osservate alterazioni diffuse FLAIR-iperintense e T1-ipointense senza captazione di contrasto (Fig. 2). Nel caso di idrocefalo triventricolare di eziologia non chiara e di alterazioni periaqueduttali, è stata indicata la ventricolostomia endoscopica con biopsia simultanea del campione.
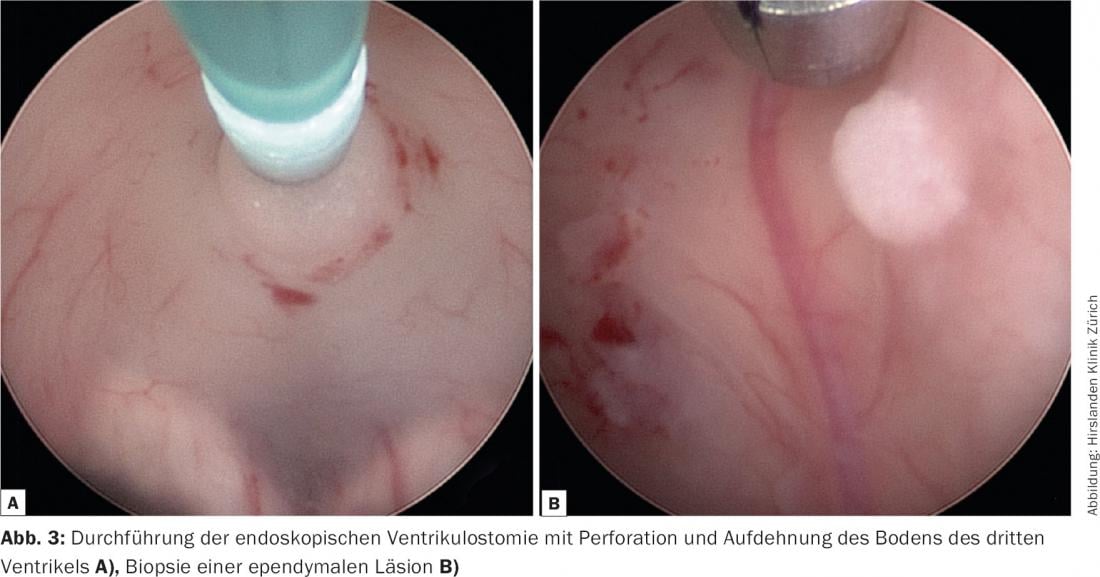
Trattamento ospedaliero: la terza ventricolostomia endoscopica è stata eseguita senza complicazioni. Qui, il pavimento del terzo ventricolo viene perforato davanti alla mammillaria copora per ottenere la circolazione del liquor nelle cisterne basali, aggirando l’acquedotto. Intraoperatoriamente, c’era un cambiamento diffuso nell’ependima (Fig. 3) . Sono stati prelevati campioni per l’esame istopatologico e il liquido cerebrospinale per l’elaborazione microbiologica. Nel post-operatorio, la diminuzione della vigilanza e l’instabilità dell’andatura sono regredite rapidamente, non si sono verificati nuovi deficit neurologici. Il settimo giorno post-operatorio, la paziente poté essere dimessa da casa in condizioni generali significativamente migliorate.
L’istologia definitiva delle biopsie ependimali, periventricolari e corticali è stata in grado di escludere un tumore. Sono stati osservati solo cambiamenti aspecifici con tessuto cerebrale modificato in modo reattivo e cellule T e plasmatiche CD8-positive marginali. Non è stato possibile rilevare funghi, bastoncelli acidi, toxoplasma, CMV o SV40. Nell’analisi del liquido cerebrospinale, non è stato possibile rilevare alcuna infezione o cellule maligne. La conta cellulare (29/μl, norma: <3) e lattato (3,2 mmol/l, norma: 1,1-2,4) erano leggermente elevati, con risultati del liquor altrimenti normali. Il test HIV preoperatorio era positivo.
Follow-up: Dopo aver ricevuto il test di resistenza, la terapia antiretrovirale con Atripla è stata iniziata all’inizio di marzo 2016. La terapia è ben tollerata dal paziente.
Nel follow-up clinico e di imaging tre mesi dopo l’intervento, il paziente è sveglio, completamente orientato e senza deficit neurologici focali. Soggettivamente, il disturbo della memoria è anche regressivo.
La risonanza magnetica di follow-up mostra un sistema ventricolare normalmente ampio. Le alterazioni periventricolari sono completamente regredite. Inoltre, non ci sono più anomalie nel tronco encefalico, a livello periaqueduttale. Solo l’acquedotto stesso mostra segni di adesione. Lo stoma alla base del terzo ventricolo è aperto con un forte segnale di flusso (Fig. 4).
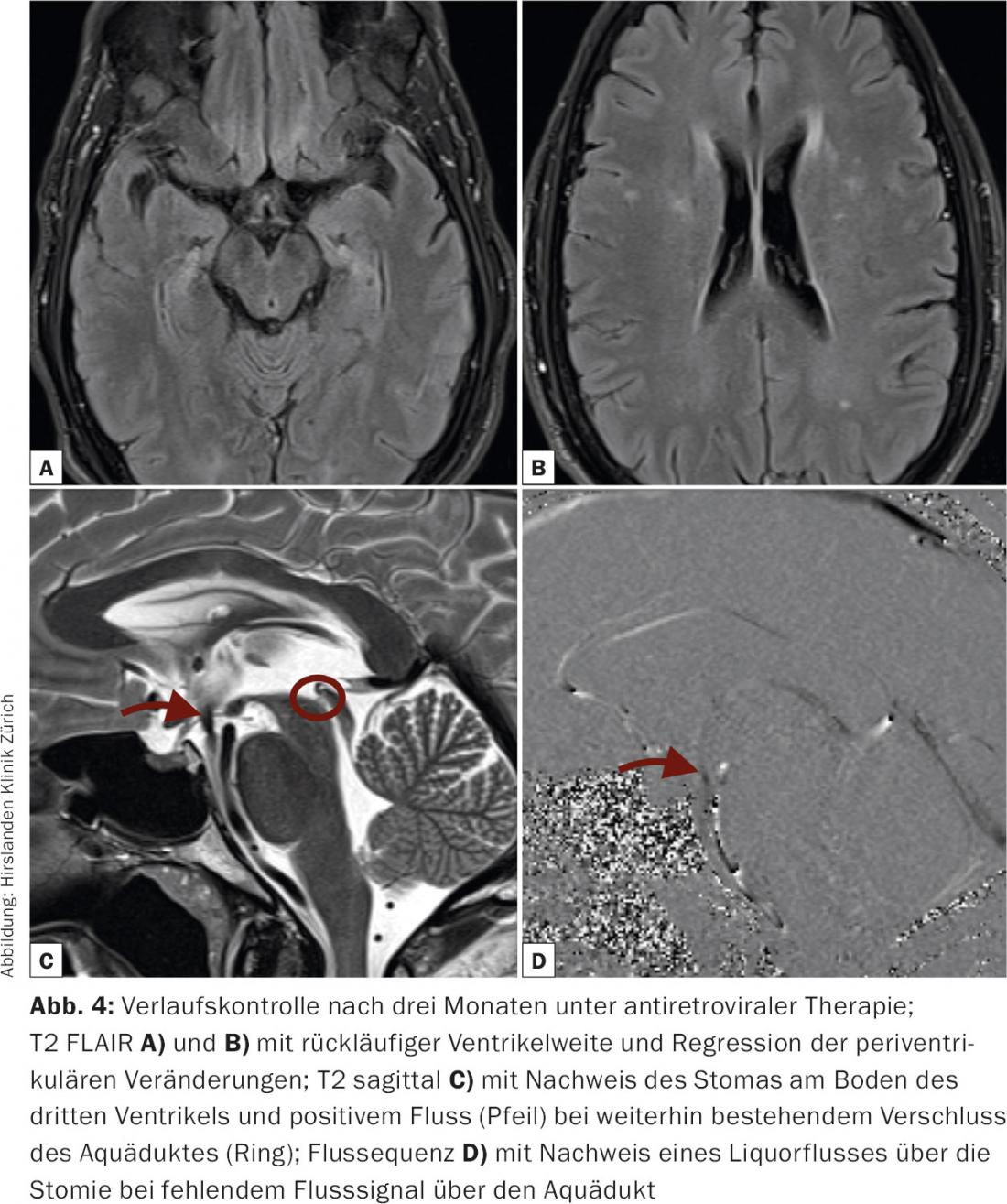
Discussione : Le alterazioni cerebrali nei pazienti sieropositivi sono comuni, soprattutto a causa di infezioni opportunistiche. Tuttavia, è stato dimostrato che l’infezione primaria da HIV è anche associata all’infiltrazione del SNC [1–3].
Prima dell’introduzione di una terapia antiretrovirale efficace, nella malattia avanzata si osservava atrofia cerebrale con idrocefalo evacuo [4]. L’idrocefalo malresorpestivo è possibile dopo le infezioni opportunistiche, soprattutto dopo la meningite causata da toxoplasmosi o criptococchi. L’idrocefalo occlusivo è più raro, ma può verificarsi anche nel contesto di lesioni localizzate che occupano spazio (linfoma, tubercoloma, ecc.) [2,5]. Tuttavia, l’idrocefalo occlusivo senza infezione opportunistica concomitante è estremamente insolito.
L’idrocefalo acuto occluso, indipendentemente dalla sua eziologia, è una condizione pericolosa per la vita che deve essere trattata il prima possibile da un team neurochirurgico.
Nella riduzione acuta della vigilanza, è possibile un sollievo tramite drenaggio ventricolare esterno. Tuttavia, una terza ventricolostomia endoscopica offre una soluzione permanente per la terapia della disfunzione circolatoria del liquor, soprattutto se, come in questo caso, l’acquedotto rimane chiuso anche in seguito. Inoltre, esiste la possibilità di una conferma istologica di cambiamenti intracerebrali poco chiari. La conferma istologica è obbligatoria, soprattutto in caso di infezione concomitante da HIV, poiché le molte malattie concomitanti non possono essere diagnosticate con certezza solo sulla base della diagnostica per immagini [2]. Inoltre, gli esami del liquor spesso non sono sufficientemente informativi, in quanto il liquor può essere sterile nel contesto della soppressione immunitaria, con solo cambiamenti aspecifici [2].
La creazione di uno shunt è anche un’opzione terapeutica per l’idrocefalo, ma principalmente solo nei casi di eziologia malrespirativa. La conferma istologica delle lesioni evidenti non è possibile. Inoltre, esiste la possibilità di una post-infezione o di una diffusione del tumore e un aumento del rischio di ostruzione dello shunt.
Sebbene in questo caso i risultati istologici siano piuttosto aspecifici per l’encefalopatia da HIV, i risultati di imaging con le corrispondenti alterazioni FLAIR possono essere spesso osservati nel coinvolgimento dell’HIV nel sistema nervoso centrale. In particolare, la regressione dei cambiamenti nel follow-up sotto terapia antiretrovirale parla in questo caso di un coinvolgimento primario del SNC dalla malattia di base.
Letteratura:
- Zayyad, Z. e Spudich, S. (2015). Neuropatogenesi dell’HIV: dalla neuroinvasione iniziale al disturbo neurocognitivo associato all’HIV (HAND). Curr HIV/AIDS Rep, 12(1), 16-24, doi:10.1007/s11904-014-0255-3.
- Henderson, D., Sims-Williams, H. P., Wilhelm, T., Sims-Williams, H., Bhagani, S., & Thorne, L. (2016). Neurochirurgia e virus dell’immunodeficienza umana nell’era della terapia antiretrovirale di combinazione: una revisione. J Neurosurg, 1-11, doi:10.3171/2016.1.JNS151194.
- Bhigjee, A. I., Naidoo, K., Patel, V. B., & Govender, D. (1999). Lesioni massicce intracraniche nei pazienti sieropositivi – l’esperienza di KwaZulu/Natal. Gruppo di Ricerca Neuroscienze AIDS. S Afr Med J, 89(12), 1284-1288.
- Thompson, P. M., & Jahanshad, N. (2015). Nuovi metodi di neuroimmagine per capire come l’HIV influisce sul cervello. Curr HIV/AIDS Rep, 12(2), 289-298, doi:10.1007/s11904-015-0268-6.
- Basavaprabhu, A., Soundarya, M., Deepak, M., & Satish, R. (2012). Toxoplasmosi del SNC con idrocefalo ostruttivo in pazienti con malattia retrovirale – una serie di casi. Med J Malaysia, 67(2), 214-216.
InFo NEUROLOGIA & PSICHIATRIA 2016; 14(4): 34-36