I microbi commensali della pelle e della mucosa svolgono un ruolo chiave nella regolazione del sistema immunitario e nel mantenimento della salute. Le influenze che portano a un cambiamento nella composizione del microbioma e riducono la sua diversità possono avere effetti patogeni. Questo è stato ben studiato per la dermatite atopica, ma ci sono anche risultati attuali per molte altre malattie dermatologiche e non.
Il microbioma umano descrive la totalità di tutti i microrganismi che colonizzano il corpo di una persona. Le membrane mucose e la pelle sono colonizzate da microbi commensali in gran numero e diversità e formano con loro un’unità simbiotica. Sta diventando sempre più chiaro in quale forma complessa gli esseri umani sono influenzati dai microrganismi, che il sistema immunitario interagisce con il microbioma e che ci sono collegamenti con vari modelli di malattia. Il fatto che la composizione del microbiota vari notevolmente a seconda della regione cutanea spiega in parte i siti di predilezione di alcune dermatosi (ad esempio, acne, dermatite atopica, psoriasi). I moderni metodi di genetica molecolare consentono di analizzare il DNA dei microbi commensali in modo rapido ed efficiente. Il metodo PCR (reazione a catena della polimerasi) consente di rilevare il DNA di tutti i batteri (microbioma) e dei funghi (micobioma).
Cosa influenza il microbioma?
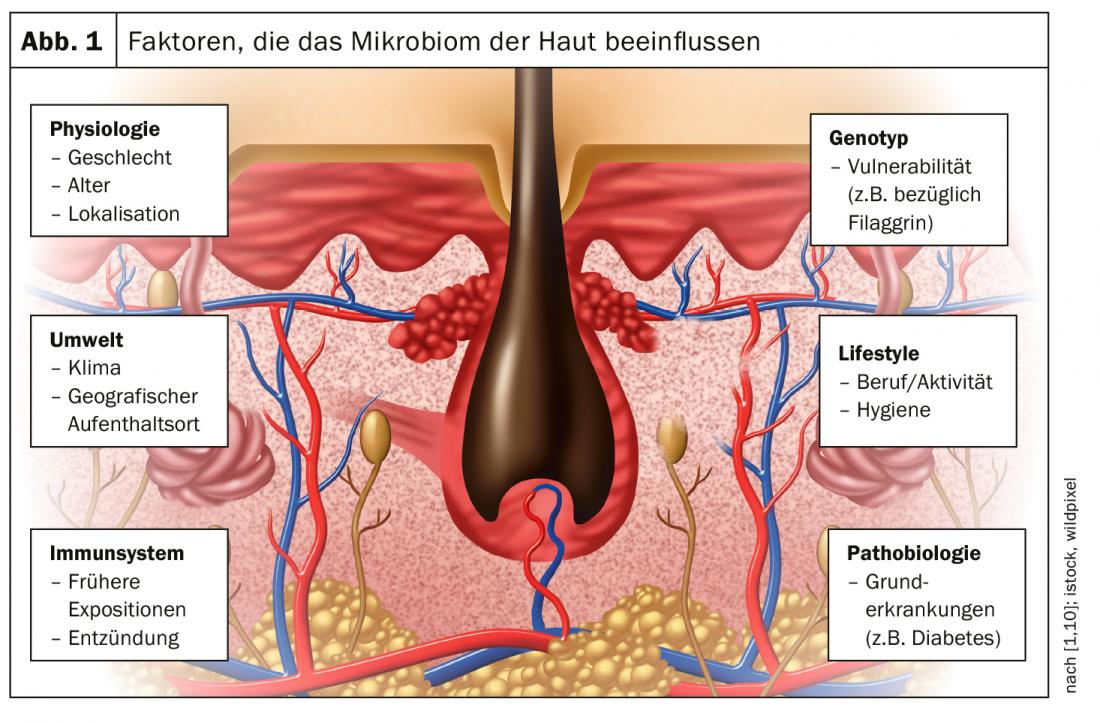
Una serie di fattori può influenzare la colonizzazione microbica (Fig. 1), tra cui il fatto che il bambino nasca con parto cesareo o naturale, il tipo di alimentazione, le esposizioni precedenti, il genotipo, le condizioni climatiche, lo stile di vita e i farmaci. La composizione del microbioma cambia nel corso dello sviluppo. Questo può anche spiegare perché la pelle di un neonato reagisce in modo diverso nei primi mesi di vita rispetto a quelli successivi [1]. Ci sono anche risultati che dimostrano che i bambini nati con parto cesareo hanno maggiori probabilità di essere in sovrappeso e di avere l’atopia (asma, dermatite atopica). “Le malattie atopiche sono fortemente correlate alla colonizzazione del microbioma cutaneo e intestinale”, spiega il Prof. Dr. med. Peter Schmid-Grendelmeier, responsabile del reparto di allergologia dell’Ospedale Universitario di Zurigo [1]. In uno studio, l’analisi del microbiota nelle feci poteva essere utilizzata per dedurre se una persona soffriva di obesità o asma [2]. Anche la terapia antibiotica può modificare la composizione della flora intestinale e influenzare la tendenza all’asma.
Dermatite atopica: gli stafilococchi riducono la diversità microbica
“Un microbioma ampiamente diversificato nell’intestino e sulla pelle è associato alla salute”, spiega il relatore [1]. Una colonizzazione stafilococcica tipica della dermatite atopica è accompagnata da una riduzione della diversità microbica, che si correla con le esacerbazioni dell’eczema atopico [3]. A livello cellulare, ciò che accade è che gli stafilococchi sulla pelle stimolano le cellule T di presentazione dell’antigene e le cellule dendritiche, che a loro volta portano alla formazione di IgE e all’indebolimento della funzione barriera già degradata della pelle. La citochina IL31, un importante fattore prurigogeno, fortemente coinvolto nello sviluppo del prurito nella dermatite atopica, è regolata. C’è anche una stimolazione dei linfociti cutanei che presentano l’antigene, che fa sì che i linfociti T vengano attirati nella pelle e promuove il mantenimento dell’infiammazione. La struttura causa-effetto dell’aumento osservato del numero di stafilococchi a scapito di altri microbioti nella pelle atopica non è ancora stata completamente chiarita. Non si sa esattamente se la flora microbica disturbata porti ad un aumento della crescita degli stafilococchi o se i cambiamenti infiammatori della pelle che si verificano nel corso di una ricaduta incipiente causino condizioni particolarmente favorevoli agli stafilococchi. Il Prof. Schmid-Grendelmeier ha detto che ci sono anche molti studi su questo aspetto nei bambini, perché sono abbastanza facili da realizzare. L’analisi del microbioma di è possibile utilizzando un tampone o un campione di feci non invasivo. In uno degli studi, è stato dimostrato che l’uso di emollienti influenza positivamente il microbioma della pelle e la barriera cutanea, il che dovrebbe essere preso in considerazione in una strategia di trattamento preventivo della dermatite atopica [4]. Per quanto riguarda la proprietà di animali domestici, ci sono risultati che dimostrano che i bambini nel cui ambiente sono stati tenuti dei cani nel primo anno di vita sono meno a rischio di sviluppare la dermatite atopica – a condizione che i cani possano anche uscire e quindi introdurre una certa carica microbica nei salotti [5,6]. Questa conoscenza non è molto antica; da dieci a quindici anni fa, l’opinione prevalente era che gli animali domestici dovevano essere rigorosamente evitati negli atopici [5].
Ricerca sul microbioma in molte altre malattie
Come accennato all’inizio, sono in corso numerosi progetti di ricerca sul microbioma. Tra gli altri, anche l’Ospedale Universitario di Zurigo è coinvolto nello studio ProRAD. Uno degli obiettivi è studiare la fase di remissione nei pazienti con dermatite atopica e altre malattie associate alle allergie (box) [7]. Ci sono anche pubblicazioni recenti sul ruolo del microbioma nella guarigione delle ferite [8], nei tumori cutanei melanocitici [9] e nella psoriasi/PsoA [10]. Inoltre, si presume che il microbioma intestinale, così come il micobioma ancora molto meno studiato, abbia un’influenza su molti altri modelli di malattia [11]. Secondo la ricerca attuale, questo vale, ad esempio, per la sclerosi multipla, l’arteriosclerosi, il diabete mellito di tipo 2, la sindrome dell’intestino irritabile, l’obesità e le malattie epatiche o addirittura i tumori. Anche se la ricerca sul microbioma ha fornito alcune nuove intuizioni negli ultimi anni, alcune domande sono ancora senza risposta.
Fonte: ZDFT 2020
Letteratura:
- Schmid-Grendelmeier P: Casi clinici dalla pratica. Il microbioma della pelle. Prof. Dr. med. Peter Schmid-Grendelmeier, Zürcher Dermatologische Fortbildungstage (ZDFT), 14/15.05.2020.
- Michalovich D, et al: L’obesità e la gravità della malattia amplificano le interazioni microbioma-immunità disturbate nei pazienti con asma. Nat Commun 2019; 10: 5711.
- Kong HH, et al.: Cambiamenti temporali nel microbioma cutaneo associati a riacutizzazioni della malattia e al trattamento nei bambini con dermatite atopica. Genome Res 2012; 22(5): 850-859.
- Glatz M, et al.: L’uso di emollienti altera la barriera cutanea e i microbi nei neonati a rischio di sviluppare una dermatite. PlosOne 2018; 13(2): e0192443.
- Bufford JD, et al.: Effetti del possesso di un cane nella prima infanzia sullo sviluppo immunitario e sulle malattie atopiche. Allergia clinica e sperimentale 2008; 38(10): 1635-1643.
- Roduit C e altri. Il contatto prenatale con gli animali e l’espressione genica dei recettori dell’immunità innata alla nascita sono associati alla dermatite atopica J Allergy Clin Immunol 2011;127(1):179-857.
- Studio ProRAD, www.ck-care.ch/en/ck-care- proradstudy/studio-procedura
- Verbanic S, et al: Predittori microbici della guarigione ed effetto a breve termine dello sbrigliamento sul microbioma delle ferite croniche. NPJ Biofilms Microbio 2020; 6 (1).
- Warner AB, McQuade JL: Fattori modificabili dell’ospite nel melanoma: prove emergenti per l’obesità, la dieta, l’esercizio fisico e il microbioma. Curr Oncol Rep 2019; 21(8): 72.
- Myers B, et al: Il microbioma intestinale nella psoriasi e nell’artrite psoriasica. Best practice e ricerca Reumatologia clinica. Best Practice & Research Clinical Rheumatology 2019; 33(6): 101494.
- Aykut B, et al.: Il micobioma fungino promuove l’oncogenesi pancreatica attraverso l’attivazione di MBL. Natura 2019; 574(7777): 264-267.
- Grice EA, Segre JA: Il microbioma della pelle. Nat Rev Microbiol 2011; 9(4): 244-253.
DERMATOLOGIE PRAXIS 2020; 30(4): 36-37 (pubblicato il 24.8.20, prima della stampa).