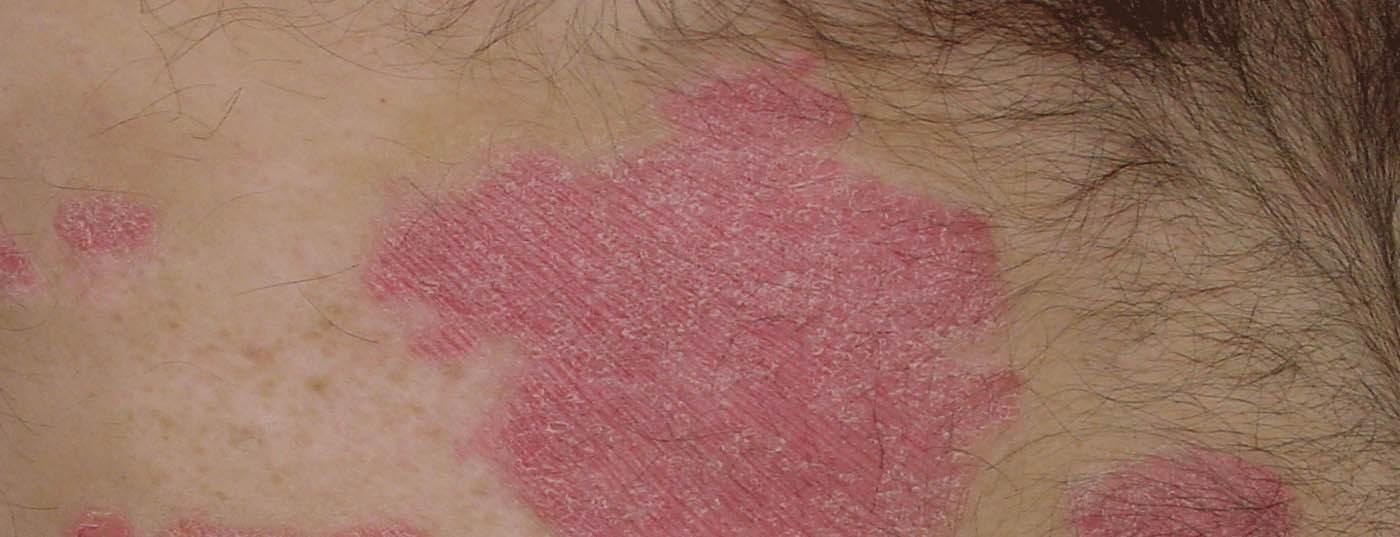
Gli psoriasici spesso non sono solo colpiti da manifestazioni cutanee, ma soffrono anche di una o più malattie concomitanti. Questo dovrebbe essere preso in considerazione nell’ambito dei concetti di terapia personalizzata. Che cosa significhi questo in termini concreti è oggetto di diversi studi attuali.
La medicina personalizzata comprende misure diagnostiche, preventive e terapeutiche che vengono adattate in modo ottimale a un individuo [1]. Questo approccio sta assumendo un ruolo sempre più importante nella gestione moderna delle malattie sistemiche, come la psoriasi. Il 25-30% dei pazienti sviluppa l’artrite psoriasica (PsA) [2]. La psoriasi è anche associata ad un aumento del rischio di malattie cardiovascolari e metaboliche, di malattie infiammatorie intestinali, epatiche e renali e di malattie mentali [3].
Implicazioni per il trattamento con i biologici
È importante registrare le co-morbilità e, se possibile, ridurre le manifestazioni cutanee e le malattie concomitanti attraverso la terapia. L’aspettativa di vita delle persone con psoriasi è ridotta a causa di una serie di fattori, con le malattie cardiovascolari che sono una delle cause più comuni di mortalità [3]. La questione delle implicazioni delle comorbidità sulla terapia sistemica con i biologici sta diventando sempre più importante. La professoressa Alice Gottlieb, della Icahn School of Medicine di New York, ha presentato i risultati di un’analisi post-hoc al meeting EADV 2019 [4]. Il set di dati si è basato su quattro RCT di fase III su un totale di 2401 pazienti trattati con l’inibitore dell’IL17 secukinumab (150 o 300 mg) o con l’inibitore del TNF-α etanercept (50 mg) per un periodo di 12 settimane. Gli esiti di efficacia e sicurezza sono stati stratificati in base alla presenza o all’assenza di comorbilità al basale. Il 61% dei pazienti era in sovrappeso (IMC ≥ 30 kg/m2), il 37% soffriva di ipertensione e il 18% aveva l’artrite psoriasica. Non ci sono state differenze significative nell’efficacia e nella sicurezza tra i pazienti con e senza comorbilità. Il secukinumab ha portato a un miglioramento maggiore dei sintomi e la tollerabilità è stata buona anche nei soggetti con comorbilità al basale. Fino a un peso corporeo di 90 kg, la risposta alla terapia non è stata compromessa.
Meta-analisi sugli effetti a lungo termine
In una meta-analisi pubblicata su JEADV nel 2019, sono stati confrontati i risultati di diversi studi controllati randomizzati (RCT) per quanto riguarda gli effetti dopo 52 settimane [5]. Sono stati inclusi gli RCT che hanno registrato PASI 75, PASI 90 e PASI 100 come esiti. In un’analisi iniziale, brodalumab è risultato il più efficace, seguito da secukinumab, ustekinumab ed etanercept. In una seconda analisi, che includeva altri studi e agenti (adalimumab, apremilast, infliximab e ixekizumab), questi risultati sono stati confermati: Brodalumab ha mostrato i risultati migliori, seguito da ixekizumab e secukinumab, che si sono dimostrati superiori a ustekinumab, infliximab e adalimumab. Etanercept e apremilast hanno avuto gli effetti a lungo termine più ridotti in questa analisi. Poiché la base di prove di RCT con dimostrazione di efficacia su un periodo di 52 settimane è attualmente ancora relativamente piccola, soprattutto per i biologici più recenti, la seconda analisi si basa su valori estrapolati in base ai risultati del trattamento della fase di induzione.
Tenere conto della dimensione psicosociale
Terapie efficaci possono portare non solo a una riduzione delle manifestazioni cutanee, ma anche a un miglioramento della qualità di vita generale e dei sintomi psichiatrici. Tuttavia, l’impatto psicosociale non è sempre correlato alla gravità oggettiva della malattia, per cui è importante includere anche la componente soggettiva. I fattori di rischio modificabili più importanti che contribuiscono al peggioramento dei sintomi sono il fumo di sigaretta e il consumo eccessivo di alcol. Il disagio psicologico è comune nei pazienti affetti da psoriasi. Uno studio danese caso-controllo basato sulla popolazione, pubblicato nel 2019, ha rilevato che il 4,9% sviluppa una malattia mentale nell’arco di dieci anni e gli psoriasici hanno un rischio di malattia mentale superiore del 75% [6]. Per questi pazienti in particolare, la terapia psicosociale di accompagnamento è un aspetto importante. Uno studio recente affronta la questione della motivazione a utilizzare interventi psicosociali specifici nelle persone affette da psoriasi. Il progetto di ricerca PITSCH “Sviluppo di uno strumento per registrare la motivazione alla terapia per interventi psicosociali in persone con malattie cutanee croniche visibili”, guidato dalla dottoressa Rachel Sommer dell’Università di Amburgo, è stato premiato dalla Società Dermatologica Tedesca (DDG) [7].
Letteratura:
- Ufficio federale della sanità pubblica (UFSP): Ricerca e tecnologia biomedica. Medicina personalizzata, www.bag.admin.ch, ultimo accesso 18.05.2020
- Gensthaler BM: Psoriasi: controllo dei sintomi come obiettivo terapeutico, Pharamazeutische Zeitung, 27.05.2019, www.pharmazeutische-zeitung.de/symptomkontrolle-als-therapieziel, ultimo accesso 18.05.2020
- Kovitwanichkanont T, et al.: Oltre la pelle: affrontare le comorbilità nella psoriasi. Med J Aust. 2020 May 10. doi: 10.5694/mja2.50591. [Epub ahead of print].
- Consiglio Internazionale della Psoriasi (IPC): www.psoriasiscouncil.org/2019_eadv_congress_report.htm#, ultimo accesso 18.05.2020
- Sawyer LM, et al: Efficacia a lungo termine delle nuove terapie nella psoriasi a placche da moderata a grave: una revisione sistematica e una meta-analisi di rete della risposta PASI. JEADV 2019;33: 355-366
- Leisner MZ, et al: Psoriasi e rischio di disturbi mentali in Danimarca. JAMA Dermatol 2019; 155(6): 745-747.
- Deutscher Psoriasisbund e.V.: www.psoriasis-bund.de/aktuelles, ultimo accesso 18.05.2020
PRATICA DERMATOLOGICA 2020; 30(3): 24