È indiscutibile che il fumo sia dannoso e una delle cause più importanti di morbilità e mortalità prematura. A causa delle gravi conseguenze per la salute, la consulenza per la cessazione del fumo è importante e uno degli interventi più efficaci dal punto di vista dei costi nell’assistenza sanitaria. Dalla decisione del Tribunale federale del luglio 2011, il fumo è considerato una malattia anche in Svizzera. Nel corso di quest’anno, la vareniclina è stata inserita nell’elenco delle specialità come farmaco per smettere di fumare e viene rimborsata dalle compagnie di assicurazione sanitaria a determinate condizioni. Con i prodotti sostitutivi della nicotina e il bupropione, sono disponibili anche altri due gruppi di farmaci efficaci per sostenere la cessazione del fumo. Questo articolo è rivolto ai medici praticanti che si confrontano quotidianamente con il problema del fumo.
Il fumo è un fenomeno di massa. Secondo i dati dell’Ufficio federale della sanità pubblica, la prevalenza dei fumatori in Svizzera è di circa il 25% (www.bag.admin.ch), con circa il 18% di fumatori regolari e il 7% di fumatori occasionali. Questa quota è rimasta più o meno stabile dal 2008. È particolarmente allarmante che la percentuale più alta di fumatori, pari al 35%, si trovi nella fascia di età compresa tra i 20 e i 24 anni.
Conseguenze del fumo sulla salute
Oltre alle complicanze ampiamente conosciute, come il cancro ai polmoni, i tumori del tratto orofaringeo e le malattie croniche del sistema cardiovascolare e dei polmoni, numerose altre patologie sono associate al fumo. Per esempio, i fumatori attivi hanno un rischio da due a sette volte maggiore di infarto – e l’influenza negativa del fumo è maggiore nelle persone più giovani [1]. Per esempio, il rischio di cancro ai polmoni aumenta di 36 volte nelle fumatrici che fumano più di 20 sigarette al giorno [2].
Secondo l’OMS, il fumo è la principale causa prevenibile di morte prematura a livello mondiale, sia nei Paesi a basso che ad alto reddito. Non è la nicotina, che crea una forte dipendenza, il principale pericolo per la salute, ma le circa 4000 sostanze pericolose rilevabili nel fumo di tabacco.
In sintesi, diversi studi epidemiologici di grandi dimensioni hanno dimostrato che nella fascia di età fino a 35 anni, l’aspettativa di vita dei fumatori si riduce di circa dieci anni [3, 4]. Il rischio per la salute derivante dal consumo di tabacco è dipendente dalla dose e anche un consumo ridotto di 1-5 sigarette al giorno è significativamente dannoso per la salute [2].
Vantaggi dello smettere di fumare
Rispetto ad altre misure di prevenzione in ambito sanitario, l’astinenza da nicotina è associata a un’enorme riduzione del rischio a qualsiasi età. Se si smette di fumare all’età di 34 anni, l’aspettativa di vita rimane paragonabile a quella dei non fumatori; anche in età avanzata, l’aspettativa di vita si allunga in modo significativo [2,3,5]. Per numerose malattie, come la cardiopatia coronarica o la BPCO, è stato dimostrato che smettere di fumare è associato a un miglioramento significativo della prognosi. La cessazione del fumo è estremamente efficace dal punto di vista dei costi [6].
Oltre al fumo, l’aumento del rischio per la salute derivante dal fumo passivo sta attirando sempre più l’attenzione. Si stima che in Europa, nel 2002, circa 80.000 decessi erano attribuibili al fumo passivo, di cui circa 32.000 erano dovuti a malattie cardiovascolari [7]. In questo contesto, sono già stati pubblicati dati che dimostrano che, ad esempio, poco dopo l’introduzione del divieto di fumo negli spazi pubblici, gli eventi cardiovascolari acuti possono essere significativamente ridotti [8].
Perché i fumatori fumano?
Le ragioni per cui le persone iniziano a fumare possono essere molte, ma il motivo per cui continuano a fumare è in gran parte dovuto alla dipendenza da nicotina. La nicotina si lega ai recettori nicotinici dell’acetilcolina nel cosiddetto centro della ricompensa (nucleo accumbens del sistema mesolimbico) e provoca effetti positivi come il miglioramento delle prestazioni, l’elevazione dell’umore, il rilassamento e il benessere attraverso il rilascio di dopamina [9]. La stimolazione permanente dei recettori porta allo sviluppo della tolleranza, mentre la mancanza di stimolazione porta a sintomi di astinenza. Questi includono difficoltà di concentrazione, vertigini, disturbi del sonno, maggiore irritabilità, aumento dell’appetito e un forte desiderio di nicotina.
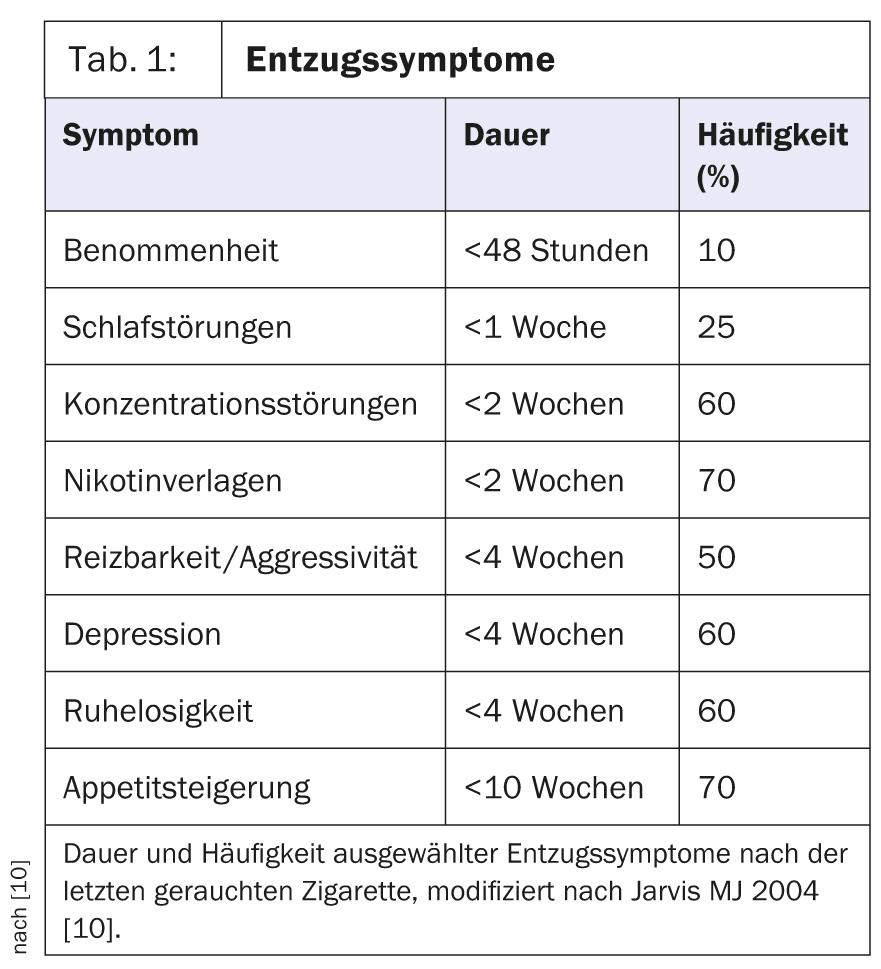
La maggior parte dei sintomi di astinenza diminuisce nel corso del primo mese dopo l’interruzione dello stimolo , ma in particolare il forte desiderio di nicotina e l’aumento della sensazione di fame possono persistere per mesi (Tab. 1) [10].
Una grande percentuale di fumatori ha già fatto almeno un tentativo di smettere di fumare, ma nella maggior parte dei casi senza chiedere l’aiuto di un medico o di uno specialista. In linea di massima, circa fumatore su due in Svizzera ha l’intenzione di smettere di fumare (www.tabak monitoring.ch), con un tasso di successo inferiore al 10% per i tentativi di smettere non guidati [11]. Questo tasso di successo può essere aumentato in modo significativo grazie all’assistenza professionale.
Procedura pratica
Un prerequisito per smettere di fumare con successo è che i pazienti siano motivati a farlo. In un periodo di tempo più lungo, di solito i fumatori pensano poco alle conseguenze per la salute della loro abitudine e ritengono che gli aspetti positivi del fumo siano chiaramente superiori a qualsiasi preoccupazione. In questa situazione, la volontà di provare a smettere di fumare è bassa e non promettente.
Il nostro compito come medici curanti in questa situazione è quello di informare individualmente i fumatori sugli aspetti negativi del fumo e di esortarli a smettere di fumare – questo in una situazione di discussione motivante e non giudicante, in cui l’ambivalenza del fumatore deve essere elaborata.
Le informazioni sui benefici dello smettere di fumare devono essere adattate il più possibile alle condizioni preesistenti o alla situazione specifica del paziente. L’argomentazione stereotipata da parte del medico deve essere evitata a tutti i costi, perché di solito porta a una resistenza da parte del fumatore in questa fase. La motivazione individuale del paziente a smettere di fumare deve essere accertata (preoccupazione per la salute, incentivo finanziario, funzione di modello per figli e nipoti) e sostenuta su questa base.
L’obiettivo è far sì che i nostri pazienti ripensino, prendano in considerazione la possibilità di smettere di fumare e infine vogliano farlo. Questo processo di ripensamento può durare anni.
Una volta presa la decisione di smettere di fumare, si deve assolutamente offrire un supporto: sia attraverso la consultazione del paziente stesso, sia attraverso il rinvio a un’agenzia specializzata (un elenco di centri di consulenza per fumatori è disponibile, ad esempio, attraverso l’Hospital Quit Support, la Cancer League o la National Stop Smoking Line).
Consulenza per smettere di fumare
In modo ottimale, la consulenza per la cessazione del fumo si svolge su tre livelli:
- I pazienti devono essere informati sulla dipendenza da nicotina, sui sintomi di astinenza e sui rischi di ricaduta. È importante esplorare in dettaglio i tentativi passati di smettere di fumare e sostenere il fumatore nell’acquisire fiducia in se stesso per un nuovo tentativo e per eliminare la paura di fallire.
- Ai pazienti deve essere fornita una consulenza terapeutica comportamentale. Se ci sono ambivalenze, devono essere nominate e discusse. Quando si stabilisce una data di interruzione con il paziente, si devono discutere con lui le strategie per le diverse situazioni che possono aumentare il rischio di ricaduta. È importante che il fumatore sia coinvolto e mantenga le sue scelte. Si è dimostrato efficace rimuovere tutti i prodotti a base di nicotina dall’ambiente personale nella data di interruzione, annunciare la data di interruzione ad amici e familiari e chiedere il loro sostegno. I fumatori devono essere informati che le ricadute sono particolarmente frequenti in compagnia di fumatori e associate al consumo di alcol [12].
- Inoltre, ogni fumatore dovrebbe essere informato sulle opzioni farmacologiche disponibili. Si tratta di tre gruppi di farmaci efficaci (NET, vareniclina, bupropione).
Terapia sostitutiva della nicotina (NET)
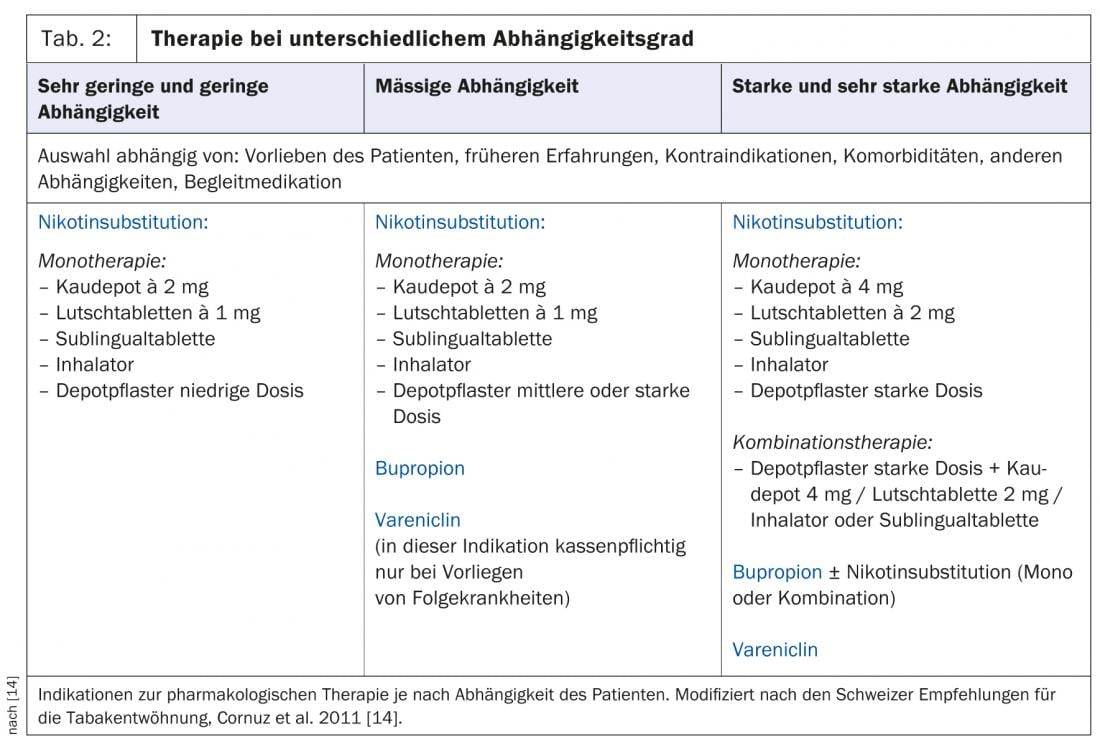
I prodotti sostitutivi della nicotina sono disponibili in diverse forme di somministrazione: Cerotti, masticabili, pastiglie e inalatori di nicotina. La scelta del prodotto dipende dalla preferenza e dalla dipendenza del paziente (Tab. 2).
Per aumentare l’efficacia del NET, ha senso combinare la somministrazione continua di nicotina tramite cerotto transdermico con una forma di applicazione ad azione breve. Il dosaggio deve essere scelto sufficientemente alto, il prodotto deve essere applicato correttamente dal paziente e utilizzato per un tempo sufficiente. Bisogna prestare particolare attenzione a questo aspetto nella consulenza, perché le cause più frequenti di ricadute sotto NET sono un dosaggio troppo basso o una durata troppo breve della terapia.
La durata della terapia deve essere di 8-12 settimane; l’efficacia del trattamento oltre questo periodo non è stata dimostrata [13]. Per ragioni fisiopatologiche, ha senso ridurre gradualmente la dose verso la fine della terapia. Un algoritmo sull’uso della NET che è stato adattato per la Svizzera ed è molto adatto all’uso quotidiano si trova nelle Raccomandazioni svizzere per la cessazione del tabacco riviste nel 2011 (disponibili su www.frei-von-tabak.ch) [14]. Un vantaggio particolare della NET è che non esistono controindicazioni assolute alla terapia.
Vareniclin
La vareniclina è un agonista parziale del recettore neuronale α4β2-acetilcolina e quindi riduce il desiderio e i sintomi di astinenza durante la cessazione del fumo. Inoltre, non c’è soddisfazione quando si fumano le sigarette, poiché la nicotina aggiuntiva non porta ad un’ulteriore attivazione dei recettori. Questo incoraggia i cambiamenti comportamentali attraverso il decondizionamento.
La vareniclina viene dosata gradualmente nel corso della prima settimana. A partire dalla seconda settimana, viene utilizzata la dose completa di 2×1 mg/d. Secondo le informazioni sul prodotto, la cessazione del fumo dovrebbe essere pianificata entro la seconda settimana di terapia, il che significa che il paziente può continuare a perseguire la sua abitudine durante i primi giorni di terapia. Tuttavia, ci sono prove preliminari che un periodo più lungo di “precaricamento”, fino a cinque settimane, può portare a tassi di astinenza più elevati [15].
L’uso della vareniclina è consigliato per tre mesi e può essere prolungato fino a un totale di sei mesi. Gli effetti collaterali che possono verificarsi durante la terapia con vareniclina includono nausea, vertigini e incubi.
La vareniclina non è approvata per le donne in gravidanza e in fase di allattamento, e anche l’insufficienza renale grave è considerata una controindicazione. Le preoccupazioni per l’uso sono state nei pazienti con condizioni psichiatriche e cardiache. Tuttavia, uno studio randomizzato pubblicato di recente su pazienti con depressione stabile, nonché una meta-analisi di studi randomizzati sulla vareniclina, non hanno mostrato un rischio significativo di sicurezza per le complicazioni psichiatriche [16, 17]. Lo stesso vale per i pazienti affetti da malattie cardiovascolari: anche in questo caso, una recente meta-analisi non è stata in grado di corroborare le preoccupazioni sulla sicurezza [18].
Una particolarità della vareniclina è che da luglio 2013 è stata approvata per l’uso da parte delle compagnie di assicurazione sanitaria a determinate condizioni. Pertanto, 12 settimane di disassuefazione dal fumo ogni 18 mesi sono a carico dell’assicurazione sanitaria di base obbligatoria, se vengono soddisfatti i seguenti criteri:
- Il fumatore ha >18 anni, è motivato a smettere di fumare e riceve consulenza e assistenza professionale.
- Esiste una dipendenza da tabacco secondo l’ICD 10 (Tab. 3) o una dipendenza da nicotina secondo il DSM-IV.
- Esiste una malattia secondaria da tabacco o una forte dipendenza secondo il test di Fagerström (≥6 punti) (Tab. 4).


Bupropione
Il bupropione, un antidepressivo atipico, può essere utilizzato anche per favorire la cessazione del fumo. L’effetto avviene attraverso l’inibizione della ricaptazione della dopamina e della noradrenalina.
La dose iniziale è di 150 mg/d per sei giorni e successivamente di 2×150 mg/d, con un intervallo di dosaggio di almeno otto ore. La cessazione del fumo viene stabilita insieme al paziente tra l’8° e il 14° giorno. La terapia dura solitamente otto settimane, ma può essere estesa a 6-12 mesi se i sintomi di astinenza sono gravi.
Le controindicazioni devono essere osservate. Questi includono epilessia, anoressia o bulimia, tumori del sistema nervoso centrale e cirrosi epatica grave. Nei pazienti con disfunzioni epatiche o renali, si raccomanda al massimo una riduzione della dose.
L’insonnia è un effetto collaterale molto comune di questo farmaco. Questo può essere contrastato evitando di assumere la dose serale immediatamente prima di andare a letto (a condizione che intercorrano almeno otto ore tra le singole dosi).
Quanto sono efficaci i farmaci?
Per quanto riguarda l’efficacia dei farmaci, secondo l’attuale situazione di studio, la vareniclina è il mezzo più efficace per smettere di fumare, insieme alla NET combinata. Un’analisi Cochrane del 2013 ha rilevato un rapporto di probabilità di 2,88 per la cessazione sostenuta del fumo nell’arco di sei mesi per la vareniclina rispetto al placebo. A titolo di confronto, l’odds ratio per il NET era di 1,84 e per il bupropione di 1,82.
La vareniclina ha anche ottenuto risultati migliori in un confronto testa a testa rispetto al NET singolo e al bupropione, con un’efficacia comparabile con il NET combinato [19].
Oltre alle preferenze personali del fumatore, la gravità della dipendenza da nicotina è decisiva nella scelta individuale del farmaco. La dipendenza del paziente può essere rilevata con l’aiuto del questionario Fagerström (Tab. 4) . A seconda del punteggio ottenuto, si può fare una distinzione in cinque livelli, da una dipendenza molto bassa a una molto alta, e pianificare la terapia di conseguenza (Tab. 2). Per tutti i farmaci, è necessario rispettare la dose e la durata necessarie per ottenere un effetto ottimale.
Cura successiva
Nell’immediata fase post-fumo, ai pazienti deve essere offerto il massimo supporto possibile. Come guida, le linee guida svizzere per la cessazione del tabacco raccomandano visite di follow-up dopo 1, 2, 4 e 8 settimane.
Per i pazienti che hanno smesso di fumare durante il ricovero, il trattamento in regime ambulatoriale deve continuare senza soluzione di continuità, poiché un effetto duraturo può essere raggiunto solo se l’assistenza viene continuata per almeno quattro settimane [20]. Durante queste consultazioni, devono essere discusse le esperienze precedenti, i sintomi di astinenza e la tolleranza al farmaco.
Anche con un’assistenza ottimale, bisogna essere consapevoli che una grande percentuale di fumatori inizialmente astinenti avrà una ricaduta entro il primo anno. In questi casi, è necessario discutere le circostanze che hanno portato alla ricaduta. Si può prendere in considerazione un rinnovo o un trattamento farmacologico alternativo o il prolungamento del trattamento farmacologico. I pazienti devono essere incoraggiati a considerare la ricaduta come un’esperienza da cui trarre vantaggio nel prossimo tentativo di smettere. La motivazione deve essere finalizzata a un nuovo tentativo.
CONCLUSIONE PER LA PRATICA
- La cessazione del fumo è uno degli interventi più efficaci dal punto di vista dei costi nel nostro sistema sanitario.
- Per i medici che offrono consulenza per la cessazione del fumo nello studio, questo avviene in modo ottimale su tre livelli:
- Informare il paziente sulla dipendenza da nicotina, sui sintomi di astinenza e sui rischi di ricaduta.
- Consulenza terapeutica comportamentale con controlli di follow-up regolari e ravvicinati e supporto nel percorso verso lo svezzamento.
- Supporto farmacologico sufficientemente lungo e dosato in modo ottimale.
Letteratura:
- Teo KK, et al: Uso di tabacco e rischio di infarto miocardico in 52 Paesi nello studio INTERHEART: uno studio caso-controllo. Lancet 2006; 368(9536) :647-58. Epub 2006/08/22.
- Pirie K, et al: Million Women Study C. I rischi del fumo nel 21° secolo e i benefici dello smettere di fumare: uno studio prospettico su un milione di donne nel Regno Unito. Lancet 2013; 381(9861): 133-41. Epub 2012/10/31.
- Doll R, et al: Mortalità in relazione al fumo: 50 anni di osservazioni sui medici britannici maschi BMJ 2004; 328(7455): 1519. Epub 2004/06/24.
- Jha P, et al: I rischi del fumo nel 21° secolo e i benefici della cessazione negli Stati Uniti. The New England journal of medicine 2013; 368(4): 341-50. Epub 2013/01/25.
- Gellert C, et al: Fumo e mortalità per tutte le cause negli anziani: revisione sistematica e meta-analisi. Archivio di medicina interna 2012; 172(11): 837-44. Epub 2012/06/13.
- Hoogendoorn M, et al: Efficacia a lungo termine e rapporto costo-efficacia degli interventi di cessazione del fumo nei pazienti con BPCO. Thorax 2010; 65(8): 711-8. Epub 2010/08/06.
- Nichols M, et al: Statistiche europee sulle malattie cardiovascolari edizione 2012. ed. 125 pagine p.
- Pell JP, et al: Legislazione antifumo e ricoveri per sindrome coronarica acuta. The New England journal of medicine 2008; 359(5): 482-91. Epub 2008/08/02.
- Benowitz NL: Dipendenza da nicotina. The New England journal of medicine 2010; 362(24): 2295-303. Epub 2010/06/18.
- Jarvis MJ: Perché le persone fumano. BMJ 2004; 328(7434): 277-9. Epub 2004/01/31.
- Rigotti NA: Pratica clinica. Trattamento dell’uso e della dipendenza da tabacco. The New England journal of medicine 2002; 346(7): 506-12. Epub 2002/02/15.
- Tonstad S: Cessazione del fumo: come consigliare il paziente. Cuore 2009; 95(19): 1635-40. Epub 2009/09/16.
- Schnoll RA, et al: Efficacia della terapia transdermica di durata prolungata con nicotina: uno studio randomizzato. Annali di medicina interna 2010; 152(3): 144-51. Epub 2010/02/04.
- Cornuz J, et al.: Disassuefazione dal tabacco: Aggiornamento 2011. parte 1. Schweiz Med Forum 2011; 11(9): 156-9.
- Hajek P, et al: Uso di vareniclina per 4 settimane prima di smettere di fumare: diminuzione del fumo ad lib e aumento dei tassi di cessazione del fumo. Archivi di medicina interna 2011; 171(8): 770-7. Epub 2011/04/27.
- Anthenelli RM, et al: Effetti della vareniclina sulla cessazione del fumo negli adulti con depressione maggiore attuale o passata trattata in modo stabile: uno studio randomizzato. Annali di medicina interna 2013; 159(6): 390-400. Epub 2013/09/18.
- Gibbons RD, Mann JJ: Vareniclina, cessazione del fumo ed eventi avversi neuropsichiatrici. L’American journal of psychiatry 2013. Epub 2013/09/14.
- Ware JH, et al: Sicurezza cardiovascolare della vareniclina: meta-analisi a livello di paziente di studi randomizzati, in cieco, controllati con placebo. American journal of therapeutics 2013; 20(3): 235-46. Epub 2013/04/26.
- Cahill K, et al: Interventi farmacologici per la cessazione del fumo: una panoramica e una meta-analisi di rete. Il database Cochrane delle revisioni sistematiche 2013; 5: CD009329. Epub 2013/06/04.
- Rigotti NA, et al: Interventi per la cessazione del fumo per i fumatori ospedalizzati: una revisione sistematica. Archivi di medicina interna 2008; 168(18): 1950-60. Epub 2008/10/15.
- Heatherton TF, et al: Il test Fagerstrom per la dipendenza da nicotina: una revisione del Fagerstrom Tolerance Questionnaire. British journal of addiction 1991; 86(9): 1119-27. Epub 1991/09/01.
- Dilling H: Organizzazione Mondiale della Sanità. Classificazione Internazionale dei Disturbi Mentali ICD-10 Capitolo V (F) criteri diagnostici per la ricerca e la pratica. 5°, èuberarb. ed. secondo l’ICD-10-GM 2011 ed. Berna: Huber 2011; 253
.
PRATICA GP 2013; 8(11): 22-27