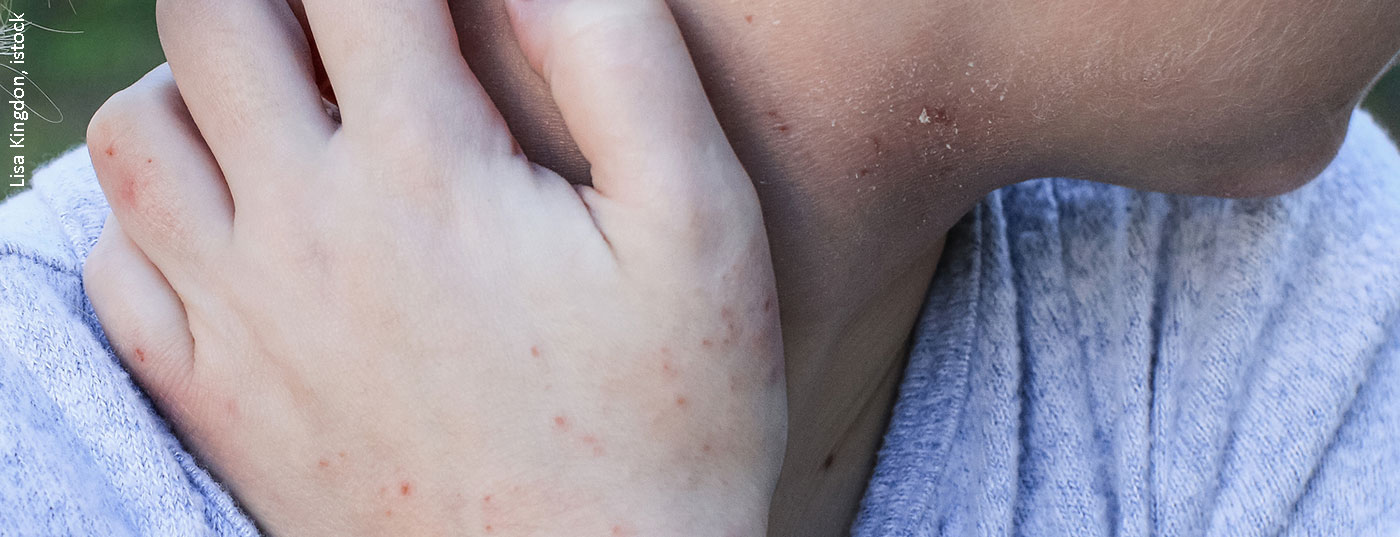
L’eczema è la malattia della pelle più comunemente osservata nella medicina generale ed è uno dei sintomi tipici della dermatite atopica. Una barriera cutanea disturbata è comune a tutti gli eczemi e viene influenzata favorevolmente da una terapia di base coerente.
La caratteristica di questa malattia cutanea cronica ricorrente è una pelle sensibile e molto secca e un prurito di gravità variabile. Il decorso della dermatite atopica (anche: neurodermite) è caratterizzato da episodi di durata e gravità variabili. Il quadro clinico è individualmente diverso e varia a seconda dello stadio (acuto o intermedio), dell’età e di altri fattori [1]. I siti di predilezione dell’eczema atopico negli adulti sono le grandi curve, sebbene le alterazioni cutanee possano verificarsi anche su altre parti del corpo (ad esempio, mani, viso). Nei neonati, sono colpiti soprattutto il viso, il cuoio capelluto (“crosta lattea”) e i lati estensori degli arti; nei bambini, l’eczema tende a comparire sui lati flessori delle braccia e delle gambe e sui polsi e le caviglie. Circa un terzo delle persone colpite da dermatite atopica nell’infanzia soffre anche di eczema atopico in età adulta. Le cause sono multifattoriali. Oltre alla predisposizione genetica, numerosi fattori scatenanti giocano un ruolo nella manifestazione iniziale della malattia e ci sono un gran numero di possibili fattori scatenanti per l’insorgenza degli episodi patologici.
Un pilastro importante della terapia in tutte le fasi
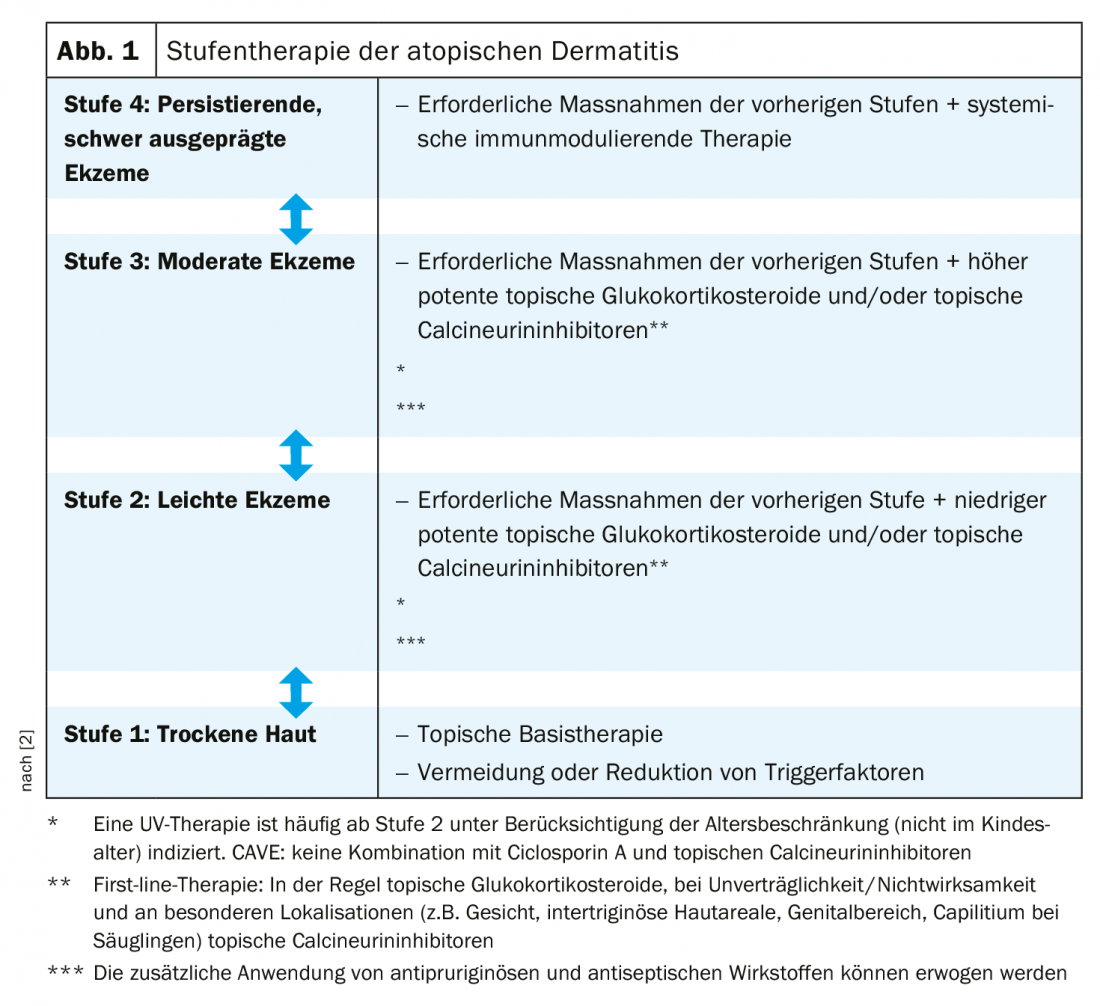
Il trattamento della dermatite atopica rimane una sfida. La terapia deve essere adattata individualmente alle diverse fasi, alla gravità e alla cronicità. Seguendo i comitati internazionali, l’attuale linea guida AWMF raccomanda una terapia graduale (Fig. 1) [2]. Questo schema di trattamento approssimativo deve essere adattato a seconda dell’età, del decorso, della localizzazione e della sofferenza del paziente. La terapia di base è un pilastro nel trattamento della dermatite atopica ed è indicata in tutte le fasi, indipendentemente dalla gravità della malattia [3]. Quindi, una cura di base costante contribuisce in modo decisivo al ripristino della funzione barriera disturbata, alla riduzione della xerosi e del prurito. Nella gestione a lungo termine della malattia, una terapia di base coerente può portare a un prolungato intervallo libero da recidive [3]. La scelta dei preparati topici deve essere adattata alla fase della malattia o alla condizione attuale della pelle e idealmente viene applicata due volte al giorno su tutto il tegumento [3]. I cambiamenti nei lipidi di barriera e nel complesso di differenziazione epidermica sono in gran parte determinati geneticamente, per cui è consigliabile un trattamento a vita.
Benefici rilevanti per il corso
Per una terapia di base ottimale, si possono applicare in combinazione diversi principi attivi. L’urea è l’ingrediente attivo più a lungo utilizzato e un componente del fattore idratante naturale (NMF) dell’epidermide [4]. È stato dimostrato che l’applicazione topica di un externum contenente il 5-10% di urea porta all’idratazione dello strato corneo e alla riduzione dello SCORAD [5,6]. Gli studi in vitro hanno anche dimostrato che l’urea riduce la proliferazione dell’epidermide e induce una maggiore sintesi di lipidi di barriera e di peptidi antimicrobici. La regolazione dell’espressione dei geni coinvolti nella differenziazione dei cheratinociti (TG-1, involucrina, loricrina, filaggrina) e nella sintesi dei peptidi antimicrobici (LL-37, β-defensina-2), nonché dei lipidi rilevanti per la barriera, svolge un ruolo importante [7]. Su questo sfondo, si presume che l’urea come componente della terapia di base influenzi positivamente la funzione dei cheratinociti e la sintesi dei lipidi di barriera [7]. È stato dimostrato empiricamente che l’uso di preparati topici contenenti urea può prolungare in modo significativo l’intervallo libero da ricadute della dermatite atopica [8]. Oltre all’urea, la glicerina e le ceramidi sono sostanze di provata efficacia nelle formulazioni esterne dei prodotti per la terapia di base [9,10]. Il glicerolo promuove l’idratazione dello strato corneo e le ceramidi sono lipidi essenziali dello strato corneo, che sono ridotti nei pazienti con dermatite atopica [9,10].
Letteratura:
- Werfel T, et al: La diagnosi e la terapia graduata della dermatite atopica. Dtsch Arztebl Int 2014; 111: 509-520.
- AWMF: Linea guida Neurodermite, numero di registro 013 – 027, classificazioneS2k Stato: 31.03.2015 (in revisione), valido fino al 30.03.2020 www.awmf.org/uploads/tx_szleitlinien/013-027l_S2k_Neurodermitis_2016-06-verlaengert.pdf
- Chylla R, Schnopp C, Volz T: Terapia di base per la dermatite atopica – nuova e provata. JDDG 2018; 16(8): 976-979. DOI: 10.1111/ddg.13594
- Rawlings AV, Harding CR: Idratazione e funzione di barriera cutanea. Dermatol Ther 2004; 17 (Suppl 1): 43-48.
- Bissonnette R, et al: Uno studio in doppio cieco sulla tolleranza e l’efficacia di una nuova crema idratante contenente urea nei pazienti con dermatite atopica. J Cosmet Dermatol 2010; 9: 16-21.
- Loden M, Andersson AC, Lindberg M: Miglioramento della funzione di barriera cutanea nei pazienti con dermatite atopica dopo il trattamento con una crema idratante (Canoderm). Br J Dermatol 1999; 140: 264-267.
- Grether-Beck S, et al.: L’assorbimento di urea migliora la funzione barriera e la difesa antimicrobica nell’uomo, regolando l’espressione genica epidermica. J Invest Dermatol 2012; 132: 1561-1572.
- Akerström U, et al. Confronto tra creme idratanti per la prevenzione delle ricadute della dermatite atopica: uno studio clinico multicentrico controllato in doppio cieco randomizzato. Acta Derm Venereol 2015; 95: 587-592.
- Lindh JD, Bradley M: Efficacia clinica degli idratanti nella dermatite atopica e nei disturbi correlati: una revisione sistematica. Am J Clin Dermatol 2015; 16: 341-359.
- Di Nardo A, et al: Composizione della ceramide e del colesterolo nella pelle dei pazienti con dermatite atopica. Acta Derm Venereol 1998; 78: 27-30.
PRATICA GP 2020; 15(2): 16