Rendere l’assistenza medica indipendente dal luogo comporta opportunità e sfide in termini di attuazione nella gestione quotidiana di cliniche e studi medici. A tal fine, la telemedicina offre la possibilità di organizzare la diagnostica o la terapia nell’ambito di un utilizzo tecnico, svincolato dal luogo e dal tempo.
Rendere l’assistenza medica indipendente dal luogo comporta opportunità e sfide in termini di attuazione nella gestione quotidiana di cliniche e studi medici. A tal fine, la telemedicina offre la possibilità di organizzare la diagnostica o la terapia nell’ambito di un utilizzo tecnico, svincolato dal luogo e dal tempo.
La seguente panoramica si riferisce principalmente all’aspetto del telemonitoraggio, la parte di monitoraggio a distanza della telemedicina. A tal fine, la prima parte dell’articolo descrive i prerequisiti per un programma di telemedicina. Nella seconda parte, i processi di lavoro nel centro di telemedicina (TMZ) vengono esaminati in modo più dettagliato, utilizzando come esempio la BPCO.
Obiettivi del telemonitoraggio e della rete assistenziale
Il telemonitoraggio è destinato a supportare i pazienti con una malattia cronica. Il peso della malattia può essere ridotto attraverso una formazione mirata e una migliore autogestione, soprattutto durante il decorso della malattia. Questo approccio supporta il trattamento primario. Ciò richiede una rete strettamente integrata di un centro di telemedicina e del rispettivo fornitore di cure primarie. Il rapporto specifico tra la TMZ e il caregiver primario deve essere concordato in modo che la distribuzione dei ruoli sia chiara. Le seguenti domande possono essere rilevanti:
- L’assistenza telemedica dei pazienti è svolta esclusivamente dalla TMZ o c’è il supporto del fornitore di cure primarie?
- I casi critici vengono sottoposti all’escalation del medico curante?
- Quali dati devono essere scambiati? Per esempio, è previsto un regolare rapporto con i parametri essenziali o l’assistente primario può consultare la cartella clinica elettronica quando necessario?
In generale, non è possibile dare una valutazione conclusiva del design di una rete di telemedicina, perché dipende dalle capacità disponibili. In singoli casi critici, lo stretto coordinamento e lo scambio di informazioni sono sicuramente utili. Questo è l’unico modo per garantire un’assistenza completa ai pazienti con esigenze crescenti. Un “pilota di assistenza” nella TMZ o una gestione telematica dell’assistenza possono, ovviamente, coinvolgere altri gruppi professionali e sostenere il trattamento dei pazienti con responsabilità primaria. Inoltre, il tipo di telemonitoraggio e la portata della gestione dell’assistenza sono determinati dalla sospensione della TMZ e dal contesto assistenziale.
Requisiti per un programma di telemedicina e per la creazione di un centro di telemedicina
In linea di principio, l’implementazione di approcci telemedici richiede un’infrastruttura sufficientemente performante per il trasporto dei dati (sia nella propria rete che via Internet). Inoltre, in ogni fase del processo, occorre prestare attenzione a uno scambio di dati standardizzato fin dall’inizio, in modo che i dati vengano riconosciuti da tutti i sistemi con il minimo sforzo possibile – a condizione che si tratti di unità collegate in rete e che non vi sia un processo di scambio manuale.
L’assistenza telemedica e la gestione delle cure avvengono tramite una piattaforma di scambio comune, che deve contenere tutte le informazioni essenziali. Una descrizione più dettagliata di una piattaforma segue nella prossima sezione.
Quando si imposta la piattaforma, si deve decidere se deve essere utilizzata sui sistemi dell’azienda (on-premise) o nel cloud. La decisione ha un’influenza significativa sui costi di manutenzione e assistenza. Inoltre, sorgono diverse questioni relative alla protezione dei dati e alla sicurezza informatica. Nonostante ciò, il know-how informatico è necessario per il funzionamento di una TMZ – a seconda che compiti come la fornitura del software e il funzionamento della piattaforma siano parzialmente o totalmente esternalizzati a un fornitore di servizi tecnici.
L’accesso alla piattaforma telemedica è possibile tramite applicazione o anche tramite accesso web. Di norma, i dispositivi mobili vengono utilizzati a questo scopo dal lato del paziente. Molti fornitori lavorano con dispositivi finali mobili o smart device che vengono consegnati bloccati (modalità kiosk) e possono essere utilizzati solo per il programma di telemedicina. Tuttavia, i moderni sistemi di telemedicina tendono sempre più verso il “bring-your-own-device”. Questo sviluppo è stato innescato dalla maggiore disponibilità di dispositivi mobili tra i pazienti. Inoltre, la connessione al programma di telemedicina può essere effettuata più rapidamente, senza dover inviare un dispositivo che richiede molto tempo. Questo rende il programma più efficace dal punto di vista dei costi. A seconda dell’intensità del trattamento e delle risorse finanziarie, possono essere forniti terminali mobili e ulteriori dispositivi di misurazione (come pulsossimetro, bilancia, monitor della pressione sanguigna). Tuttavia, questo richiede un processo logistico ben consolidato. Spesso, i pazienti hanno a casa i dispositivi di misurazione necessari, come le bilance, e poi trasferiscono manualmente i valori all’applicazione telemedica. In linea di principio, è possibile un accoppiamento tra app e dispositivo di misurazione e quindi una trasmissione automatica dei dati.
Oltre alla prospettiva tecnica, per l’implementazione di un programma di telemedicina si presentano una serie di altre questioni. L’elaborazione di dati sanitari sensibili, in particolare, pone requisiti elevati alla protezione dei dati e alla sicurezza delle informazioni. Oltre all’implementazione di concetti di sicurezza appropriati e alla formazione del personale, c’è la necessità di un’informazione facile per il paziente e di una dichiarazione di consenso completa, soprattutto per i partecipanti ai programmi di telemedicina. Se è prevista la partecipazione di medici, ad esempio, al programma, è necessaria anche una liberazione dalla riservatezza. Questo legittima lo scambio di informazioni tra le TMZ e i fornitori di cure primarie.
Anche se i dispositivi mobili stanno diventando sempre più diffusi, non è ancora scontato dare per scontato che le persone siano esperte nell’uso di app e dispositivi intelligenti. La gestione deve essere addestrata. Inoltre, bisogna fare attenzione a garantire che l’applicazione sia progettata per il gruppo target. Lo sforzo di formazione, che non deve essere sottovalutato, è necessario per limitare l’uso del TMZ per i problemi e le richieste che si presentano. Allo stesso tempo, aumenta la motivazione dei pazienti a partecipare a un programma di telemedicina.
L’addestramento dei pazienti per il sistema telemedico, le sessioni di consulenza, le rilevazioni mediche dei segni vitali in arrivo e i risultati del questionario, il contatto in caso di deviazione dei segni vitali sono effettuati dal personale medico del TMZ. Di norma, si tratta di professionisti dell’assistenza infermieristica. Inoltre, un orientamento interprofessionale del team ha senso. I processi amministrativi come il reclutamento dei pazienti e degli operatori (iscrizione al programma di telemedicina) possono essere considerati separatamente.
Oltre alla conoscenza specifica dell’indicazione o della materia, le caratteristiche importanti per il personale specializzato nella TMZ sono un modo professionale, aperto ed empatico di condurre le conversazioni (con un approccio motivazionale), la capacità di riconoscere le situazioni problematiche nel contatto telefonico diretto in relazione ai dati disponibili e di discuterne in modo specifico con il paziente al fine di migliorare la malattia cronica. Per essere in grado di far fronte alle complesse esigenze, stanno nascendo corsi di studio in e-health e digitalizzazione in medicina per qualificare ulteriormente il personale infermieristico.
Ci sono sicuramente molte sfide nella creazione di una TMZ. Una caratteristica speciale della telemedicina è che qualsiasi difficoltà può essere risolta solo a distanza, in contatto telefonico diretto con i pazienti. Mentre i processi basati sulla localizzazione (in presenza) offrono la possibilità di risolvere direttamente gli errori tecnici, ad esempio, l’assistenza o la gestione a distanza non lo fanno. Un alto livello di affidabilità del software e dell’hardware è quindi ancora più importante.
Descrizione della piattaforma di telemedicina
Di seguito, vengono descritti brevemente i componenti tipici di una piattaforma di telemedicina in termini generali (Fig. 1) . La divisione o la posizione esatta dei moduli può variare. La piattaforma applicata specificamente alla BPCO viene considerata nella seconda parte dell’articolo. Va notato subito che la piattaforma deve essere un dispositivo medico secondo la classificazione appropriata.
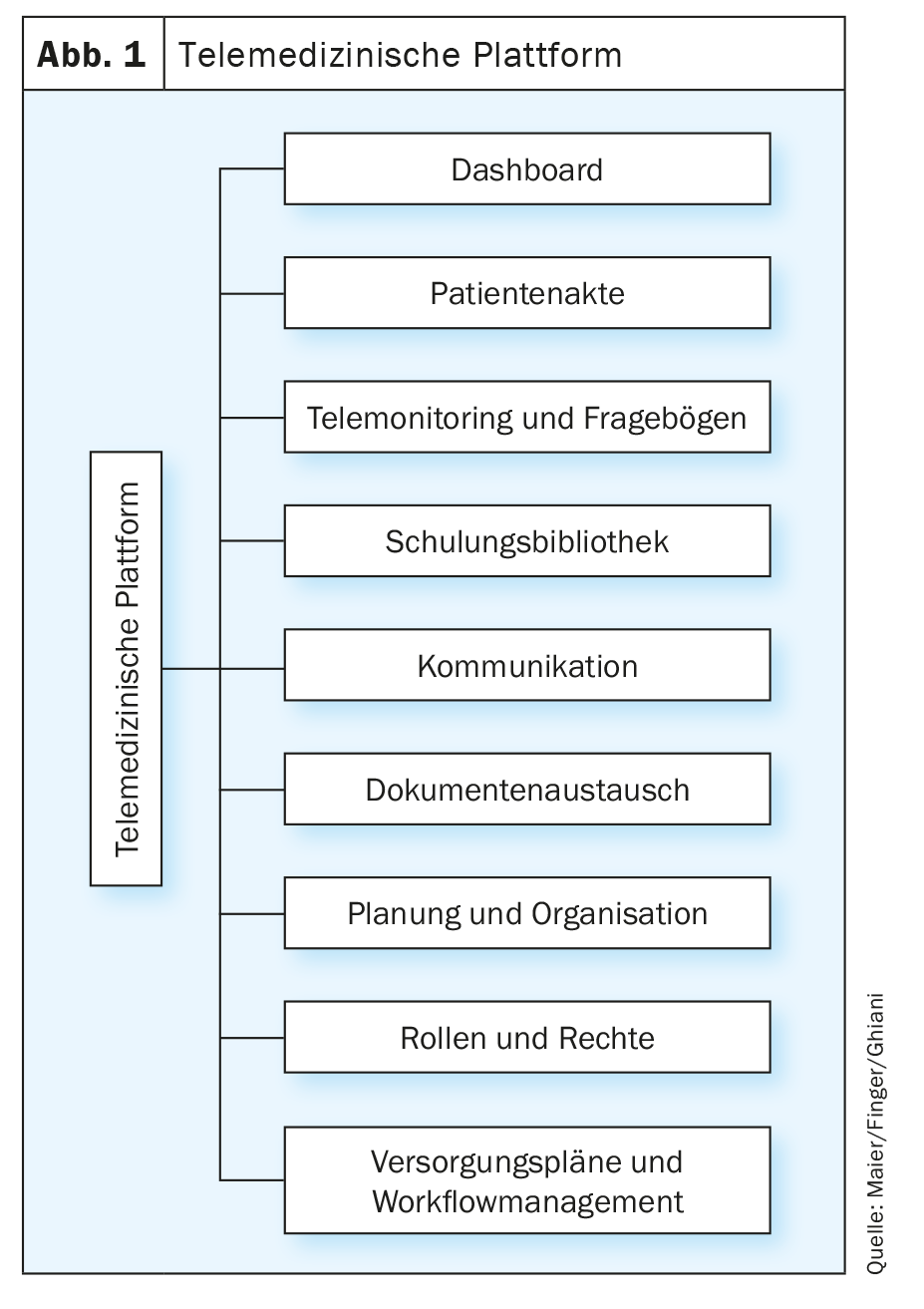
Cruscotto
Questa è la rappresentazione sintetica della popolazione di pazienti. In sostanza, un dashboard serve principalmente a indicare l’urgenza di elaborazione per i parametri vitali e le risposte dei questionari in base a diversi livelli di priorità (ad esempio, basso, medio e alto).
Cartella clinica del paziente
Nella cartella, le informazioni essenziali sul paziente sono presentate a colpo d’occhio, come i dati anagrafici, i contatti di emergenza, le diagnosi, le co-morbilità e/o le multimorbilità. Inoltre, è possibile memorizzare i farmaci, i valori di laboratorio e la documentazione sui progressi.
Telemonitoraggio e questionari
Il modulo viene utilizzato per il monitoraggio in tempo reale dei segni vitali e dei questionari in arrivo (ad esempio, da un symptom checker). I valori limite sono memorizzati per i parametri vitali, che attivano un allarme corrispondente in caso di deviazione (ad esempio, viene generato un “flag”, che deve poi essere elaborato in base alla priorità).
Biblioteca di formazione
Per supportare il coaching diretto, i pazienti possono accedere a contenuti educativi all’interno della piattaforma, sotto forma di video e testi sulla comprensione della malattia e su altri argomenti da integrare.
Comunicazione
I pazienti possono essere contattati sia in modo classico, per telefono, sia direttamente tramite la piattaforma, con chat e videochiamate.
Scambio di documenti
Se non è previsto uno scambio regolare di dati, dovrebbe essere possibile caricare o scaricare i risultati e altri documenti.
Pianificazione e organizzazione
Una funzione di calendario integrata è utile per organizzare o tenere traccia degli appuntamenti (ad esempio, per un prossimo consulto video). Inoltre, un diario o un’agenda possono supportare la “documentazione” del paziente. Vi si possono registrare gli eventi importanti o gli obiettivi individuali nella gestione della malattia.
Ruolo e diritti
Il fulcro della costruzione di una piattaforma è l’accesso e il controllo degli accessi attraverso un concetto completo di ruoli e diritti. Questo determina per i pazienti e i caregiver, nonché per i caregiver primari partecipanti, quali moduli possono essere visti con quale punto di vista/perspettiva. Il fatto che il concetto definisca l’accesso ai dati è molto importante per la protezione dei dati.
Piani di approvvigionamento e gestione del flusso di lavoro
Mentre i ruoli e i diritti si concentrano maggiormente sui processi amministrativi della piattaforma, i piani di fornitura e la gestione del flusso di lavoro si concentrano sull’uso operativo della piattaforma. I piani di assistenza specifici per le indicazioni definiscono i momenti in cui sono necessarie le attività dell’assistente, i moduli di formazione sono sbloccati per i pazienti o alcuni questionari regolari o una tantum sono messi a disposizione dei pazienti. La piattaforma deve essere il più semplice e facile da usare possibile, in modo che il flusso di lavoro di elaborazione non richieda lunghi passaggi. Se necessario, la rispettiva responsabilità può essere trasferita agli altri esperti utilizzando i modelli di escalation definiti.
Telemedicina presso l’Ospedale Robert Bosch
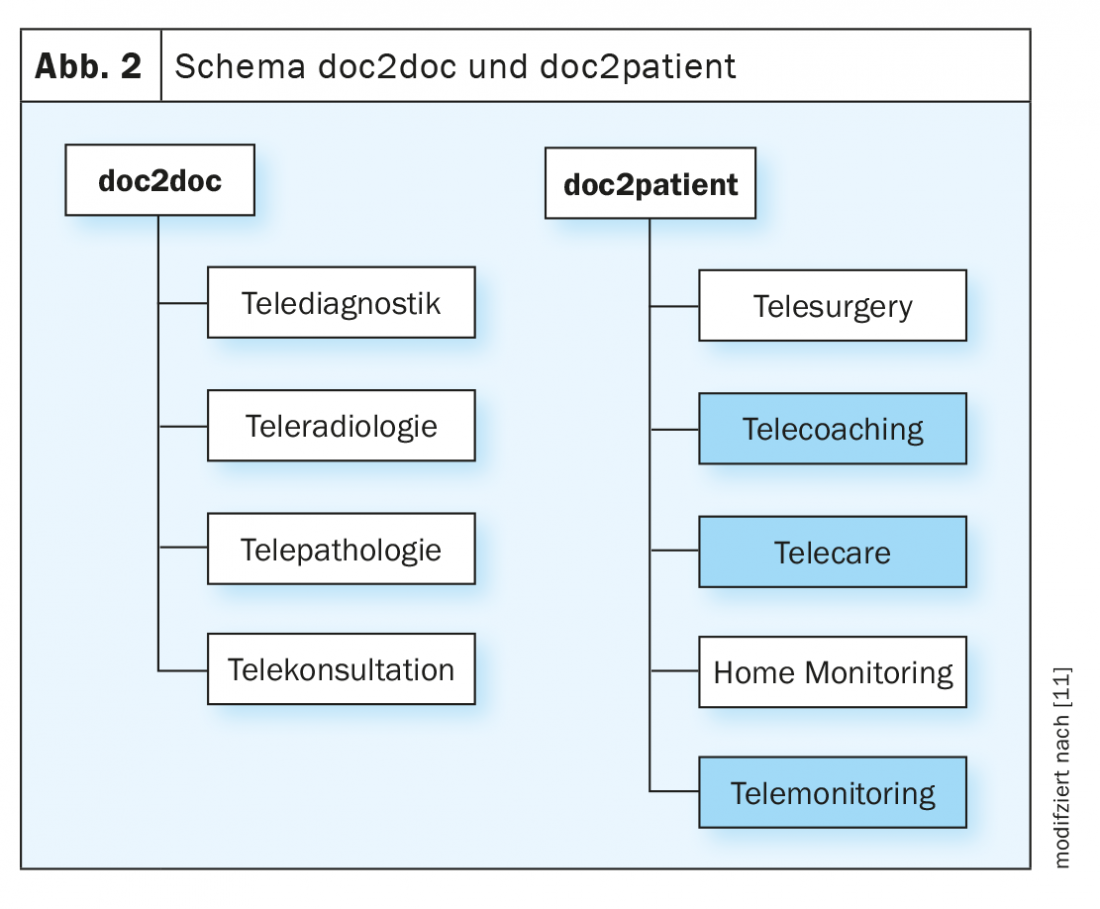
Il Dipartimento di Telemedicina è stato istituito presso l’Ospedale Robert Bosch di Stoccarda dal 2007. Il lavoro telemedico si concentra sull’area doc2patient e nurse2patient (Fig. 2). L’attenzione è rivolta al telecoaching infermieristico, alla teleassistenza e al telemonitoraggio. Come esempio, verrà discussa l’assistenza telematica dei pazienti affetti da BPCO, che viene vista come un supporto complementare alla terapia basata sulle linee guida dei medici.
Prevalenza della BPCO
La broncopneumopatia cronica ostruttiva (BPCO) è una delle malattie più comuni a livello mondiale [1]. Si stima che il 10,3% nel 2019 tra i 30-79 anni di età [2]. È la terza causa di morte più comune in Europa.
Insieme, l’OMS e il National Heart Lung and Blood Institute (NHLBI) hanno lanciato la Global Initiative for Obstructive Lung Disease (GOLD) nel 1997. L’obiettivo è quello di misurare con precisione la prevalenza globale della BPCO e la morbilità, la mortalità, le limitazioni della qualità di vita legate alla malattia e i costi medici associati, attraverso una definizione uniforme della malattia e una metodologia epidemiologica.
La definizione di BPCO basata sulla spirometria nella linea guida GOLD, pubblicata per la prima volta nel 2001, ha permesso una valutazione oggettiva dei dati di prevalenza negli studi epidemiologici successivi (ad esempio, lo studio PLATINO 2005, lo studio BOLD 2007), che si sono rivelati più elevati grazie alla metodologia rispetto alla diagnosi basata sui soli sintomi clinici [3].
Gli studi epidemiologici suggeriscono che il numero di persone affette da BPCO nella sola Germania aumenterà a circa 8 milioni entro il 2050, a causa dell’aumento dell’aspettativa di vita e dell’invecchiamento della popolazione [4].
Telemedicina: evidenze nella BPCO
A causa del carico di malattia associato alla BPCO, i pazienti fanno un uso più frequente di elementi sanitari ambulatoriali e ospedalieri. L’approccio telemedico, invece, consente un’assistenza ravvicinata e a domicilio. Di norma, non è possibile realizzarla con tale intensità nemmeno con l’assistenza ambulatoriale dei medici di base e degli specialisti, poiché gli appuntamenti di controllo in presenza si svolgono con minore frequenza. Qualsiasi peggioramento acuto della malattia cronica (esacerbazioni) viene quindi diagnosticato più tardi e comporta più frequentemente ricoveri d’emergenza in ospedale. Inoltre, i pazienti non hanno sempre una conoscenza completa della malattia, per cui l’autogestione in queste situazioni è solitamente insufficiente.
Per dimostrare i possibili effetti del monitoraggio in telemedicina sui costi medici diretti, sull’uso delle risorse del sistema sanitario e sulla mortalità nei pazienti con BPCO, Achelrod et al. hanno analizzato gli effetti del monitoraggio in telemedicina sui costi medici diretti, sull’uso delle risorse del sistema sanitario e sulla mortalità nei pazienti con BPCO. Dati dei partecipanti al più grande progetto pilota di telemonitoraggio tedesco fino ad oggi. Hanno concluso che il telemonitoraggio è una strategia fattibile ed efficace dal punto di vista dei costi per influenzare positivamente i suddetti fattori dopo 12 mesi. Quindi, contrariamente ai timori diffusi, la riduzione delle visite mediche ambulatoriali non sembra avere un effetto negativo sul decorso della malattia [5].
Inoltre, i risultati di uno studio caso-controllo di tre anni che ha valutato il telemonitoraggio e i suoi effetti sugli esiti legati alla salute nei pazienti con BPCO, non hanno mostrato differenze di costo rilevanti [6]. Tuttavia, nel telemonitoraggio è stato riscontrato un numero significativamente più elevato di contatti medici ambulatoriali e di prescrizioni di farmaci. Tuttavia, le analisi dei sottogruppi di pazienti stratificati in base alla gravità della BPCO hanno mostrato che i costi medici totali erano distribuiti in modo eterogeneo all’interno di ogni stadio GOLD. Tendevano a essere più bassi per i pazienti in stadio GOLD 1/2, mentre erano significativamente più alti in stadio GOLD 3/4 rispetto al gruppo di controllo senza telemonitoraggio. Inoltre, è stato riscontrato un significativo vantaggio in termini di sopravvivenza con il telemonitoraggio nel sottogruppo di pazienti con BPCO in stadio GOLD 1/2.
Nel complesso, l’integrazione delle applicazioni di telemedicina nella terapia può consentire un’assistenza continua e preziosa al paziente, in termini di responsabilizzazione e partecipazione alla terapia [7].
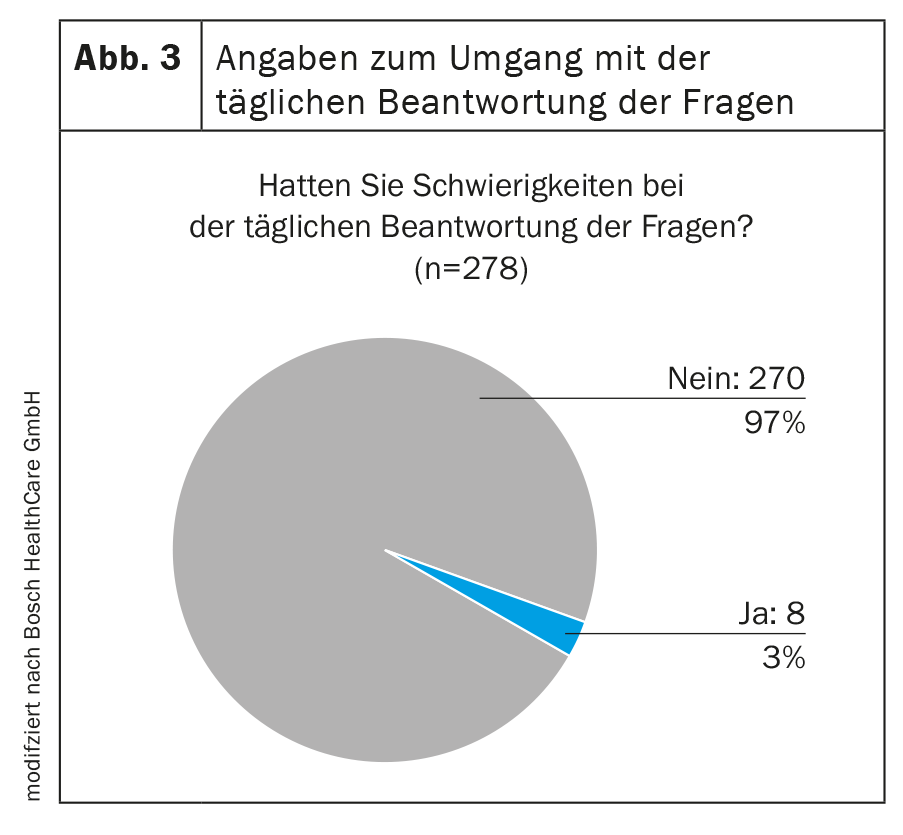
Per sapere quali fattori sono rilevanti per i pazienti nell’assistenza telematica, sono stati analizzati i dati di un sondaggio presso il Centro di Telemedicina dell’Ospedale Robert Bosch nel periodo 2012-2017 [8]. La valutazione del beneficio personale del programma di telemedicina è stata registrata in un’analisi di 278 partecipanti (TN) nel periodo 2012-2014. Ai partecipanti è stato chiesto se fossero soddisfatti del contenuto del programma e della gestione delle apparecchiature utilizzate (Fig. 3, Fig. 4). Nel 2017, è stata condotta un’indagine qualitativa su 105 partecipanti mediante questionari su vari aspetti della soddisfazione dei pazienti (tab. 1) .

Di conseguenza, si può riassumere che la maggior parte dei pazienti ha riferito una maggiore fiducia nella gestione della propria malattia come risultato della partecipazione al programma. Inoltre, è stato descritto un miglioramento della vita quotidiana grazie alla maggiore conoscenza e al rafforzamento dell’autogestione. I contenuti formativi e i video forniti tramite il tablet hanno contribuito a questo risultato. L’assistenza telefonica supplementare è vista come un elemento centrale per approfondire ulteriormente le conoscenze.
I flussi di lavoro nel Centro di Telemedicina
I pazienti vengono selezionati per la partecipazione a un programma di telemedicina in base a criteri definiti. Oltre alle diagnosi specifiche della malattia e alla valutazione se c’è stato un deterioramento (ad esempio a causa di un ricovero ospedaliero passato) o se potrebbe esserci in futuro, si considera la motivazione a partecipare a tale programma. In particolare, l’inserimento frequente dei segni vitali e la risposta ai questionari possono portare a una partecipazione insufficiente o a un’interruzione anticipata.
Nel caso specifico, i pazienti vengono contattati dalla compagnia di assicurazione sanitaria. Il sistema presentato si basa anche su un pulsossimetro con tablet. Come mostrato sopra, i colleghi medici possono essere coinvolti per fornire assistenza durante la partecipazione al programma. Questi forniscono informazioni essenziali sul trattamento e iscrivono i pazienti al programma. Se necessario, ricevono anche una relazione speciale sui progressi compiuti durante la loro partecipazione al programma.
Nell’ambito del telemonitoraggio, i pazienti selezionati possono registrare i parametri vitali, come la concentrazione di ossigeno nel sangue e la frequenza cardiaca, entrambi registrati dalla pulsossimetria, nonché i dati relativi al peso e, facoltativamente, alla pressione arteriosa, una volta alla settimana durante il periodo di programma definito di 10 mesi.
Sempre su base giornaliera, i partecipanti rispondono a domande sui sintomi rilevanti per la BPCO, come ad esempio
- Presenza di dispnea, sua intensità e distribuzione nel ritmo giorno-notte.
- Resilienza fisica
- Presenza di tosse
- Presenza di secrezioni bronchiali con estensione/se applicabile. Cambiamenti di colore
- Presenza di tensione toracica
- Presenza di suoni respiratori
I dati raccolti dal paziente vengono inseriti attraverso il tablet situato in casa e trasmessi in tempo reale al centro di telemedicina. Come parte del telecoaching, i pazienti possono accedere a informazioni su argomenti rilevanti per la BPCO sul loro tablet.
Inoltre, i partecipanti hanno la possibilità di contattare telefonicamente il personale specializzato entro gli orari di ufficio definiti, 5 giorni alla settimana. Poiché non si tratta di un programma di emergenza di telemedicina, il TMZ non è disponibile 24 ore su 24.
Di seguito, verrà approfondito il principio di funzionamento del reporting dei dati registrati.
L’applicazione (web) sottostante è costituita da un programma sanitario per i pazienti e da un’applicazione di accettazione e clinica per il personale di telemedicina. Il sistema presentato è Philips Motiva. Questa soluzione è già sul mercato da alcuni anni e, nonostante le debolezze del design, ha un ampio potenziale di applicazione. Nel corso del 2022, tuttavia, il software non sarà più disponibile. La logica di base di una piattaforma di telemedicina può comunque essere facilmente riconosciuta.
Attraverso la domanda di ammissione, i partecipanti vengono prima creati nella cartella clinica elettronica. L’applicazione clinica può essere utilizzata per analizzare i segni vitali e i risultati dei vari questionari inviati dai partecipanti e per fornire materiale didattico in forma di testo o di video di formazione. Tra le altre cose, vengono forniti video sul comportamento alimentare, sulla definizione degli obiettivi nella vita quotidiana, sulle tecniche di inalazione, su come affrontare le emergenze, sulla mobilità e sullo sport e su come assumere i farmaci. Questo avviene attraverso le varie impostazioni dell’applicazione e attraverso il flusso di lavoro predefinito e memorizzato.
 .
.
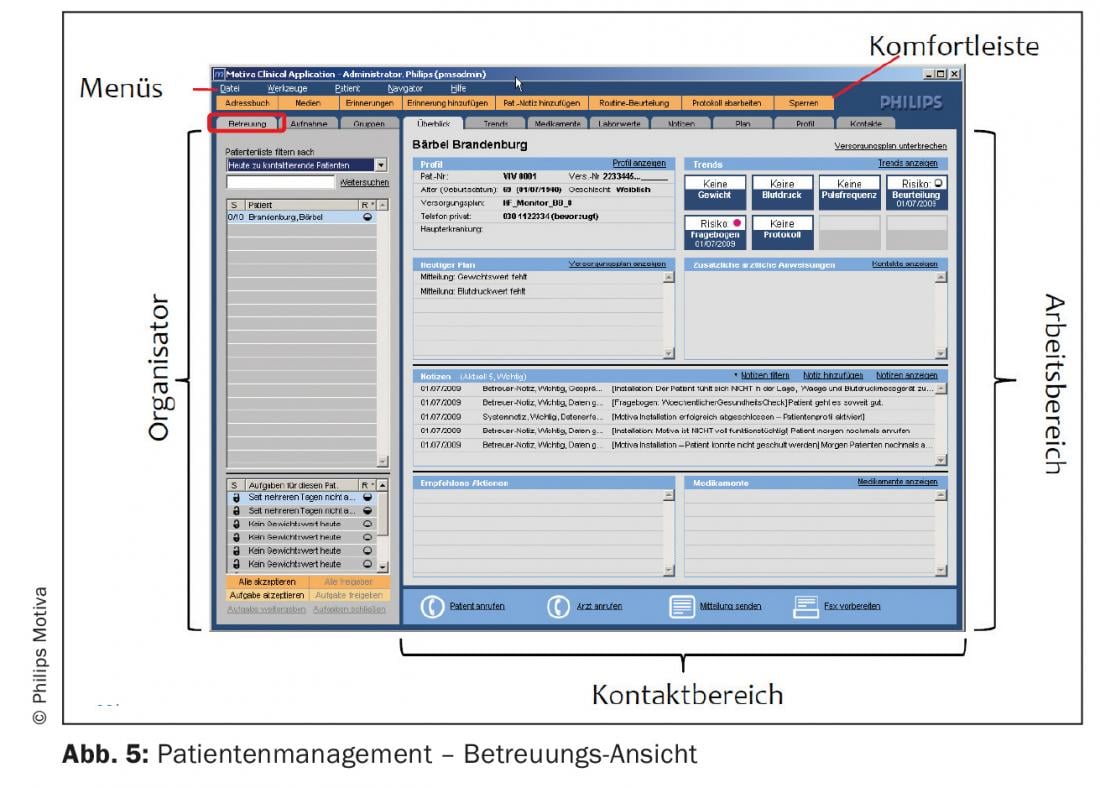
Dopo aver effettuato l’accesso alla piattaforma telemedica, al TMZ-MA viene presentata la funzione di filtro e di ricerca dei pazienti, nonché l’elenco dei pazienti con lo stato di rischio e l’elenco dei compiti nella scheda “Panoramica” della vista di assistenza (Fig. 5). Questo può essere utilizzato per creare compiti per il rispettivo paziente sulla base di:
- una regola di intervento (ad esempio, la variazione di un parametro vitale rispetto al valore basale).
- Mancanza di trasmissione dei dati
- di un questionario completato (ad esempio, cambiamento dei sintomi).
- una memoria
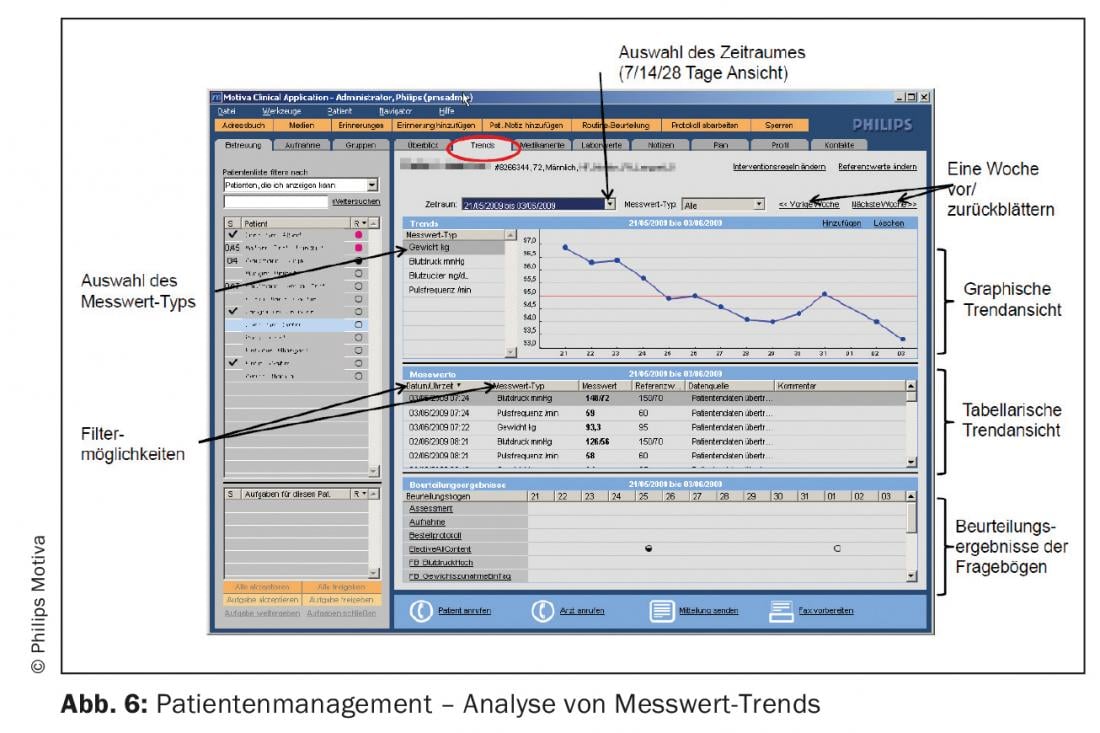
essere registrato. La scheda “Tendenze” contiene i parametri vitali misurati, i risultati della valutazione dei questionari inviati e visualizza le tendenze grafiche e tabellari (Fig. 6).
In sintesi, i compiti generati nel sistema in corrispondenza dei trigger di cui sopra vengono elaborati e completati dalle AdG TMZ. I contenuti delle consultazioni e delle conversazioni con i pazienti, i loro parenti/persone di contatto e, se del caso, i fornitori di cure, sono documentati come note cliniche e sono accessibili a tutti gli AM del TMZ con diritti di accesso.
L’applicazione medica offre anche la possibilità di assegnare un gruppo definito di pazienti a un TMZ-MA per la cura e anche la possibilità di trovare i compiti generati senza assegnazione speciale. I compiti ad alto rischio vengono classificati come prioritari dal personale di TMZ.
In caso di cambiamenti sia nei parametri misurati che nei sintomi, viene effettuato tempestivamente un contatto telefonico da parte di professionisti addestrati con esperienza clinica e capacità sociali e comunicative per valutare le condizioni effettive dei rispettivi pazienti [9]. Spetta al TMZ-MA fornire una consulenza individuale su ulteriori procedure, come misure di accompagnamento e interventi comportamentali, a seconda del cambiamento. Per l’escalation della gestione della terapia, i pazienti si rivolgono ai loro fornitori di cure (primari).
Le malattie croniche caratterizzate da una particolare progressione dinamica, che sono caratterizzate da co-morbilità e/o multimorbilità nella fase avanzata della malattia, richiedono numerose strategie di adattamento e di coping legate alla malattia. L’autogestione che rafforza questo aspetto è descritta da Lorig come l’apprendimento e la pratica delle abilità necessarie per continuare a condurre una vita attiva ed emotivamente soddisfacente di fronte alla malattia cronica [10].
È consigliabile strutturare i contenuti della consulenza nell’ambito dell’educazione del paziente, anche per quanto riguarda la preparazione alla discussione, il chiarimento della situazione, l’analisi del problema e lo sviluppo di strategie di soluzione. Come dimostra anche l’analisi dell’Ospedale Robert Bosch, ha molto senso inserire raccomandazioni ricorrenti per i pazienti con malattie croniche. Oltre alla guida specifica per la malattia su questioni mediche come i farmaci o la terapia respiratoria, l’obiettivo del coaching è quello di interrompere la spirale del deterioramento. Il programma può avere particolare successo per le nuove diagnosi, se c’è un’elevata disponibilità o motivazione dei pazienti a partecipare e una collaborazione con i fornitori di cure primarie.
Sommario
Quando partecipano a un programma di telemonitoraggio, i pazienti malati cronici con BPCO possono beneficiare di un monitoraggio ravvicinato. A tal fine, deve essere disponibile una piattaforma con connessione ai dispositivi e devono essere chiaramente definiti i processi all’interno della TMZ e le responsabilità con i fornitori di trattamenti esterni. A parte la componente tecnica, il cuore dell’assistenza telemedica è il contatto personale o telefonico tra i pazienti e gli assistenti. Con il coaching mirato, si può ottenere un adattamento dello stile di vita dei pazienti e rafforzare l’autogestione. Questo migliora il modo in cui affrontano la malattia a lungo termine.
Messaggi da portare a casa
- L’impegno richiesto per stabilire un programma è stimato essere elevato (ad esempio, piani di fornitura, creazione della piattaforma).
- Il successo del programma di telemedicina dipende fortemente dalle esigenze individuali.
- Il coinvolgimento dei caregiver primari è molto prezioso, significato e lo scopo devono essere chiaramente definiti in anticipo.
- Accompagnare i pazienti selezionati è molto utile e porta a un miglioramento del carico della malattia e dell’autogestione.
Letteratura:
- Aumann I, Prenzler A: Epidemiologia e costi della BPCO in Germania – Una revisione della letteratura su prevalenza, incidenza e costi della malattia. The Clinician 2013; 42(4): 168-172; doi: 10.1055/s-0033-1347040.
- Adeloye D, Song P, Zhu Y, et al: Prevalenza globale, regionale e nazionale e fattori di rischio per la broncopneumopatia cronica ostruttiva (BPCO) nel 2019: revisione sistematica e analisi di modellizzazione. Lancet Respir Med 2022; 10: 447-458.
- Karpinski NA, Petermann F: BPCO: onere, fattori di rischio e prevalenza. The Public Health Service 2009; 71(12): 816-822; doi: 10.1055/s-0029-1231048.
- Peters E, Pritzkuleit R, Beske F, et al: Cambiamento demografico e incidenza della malattia. Bundesgesundheitsbl 2010; 53: 417-426; doi: 10.1007/s00103-010-1050-y.
- Achelrod D, Schreyögg J, Stargardt T: Valutazione economico-sanitaria del telemonitoraggio domiciliare per la BPCO in Germania: prove da un’ampia coorte basata sulla popolazione. Eur J Health Econ 2017; 18: 869-882; doi: 10.1007/s10198-016-0834-x.
- Hofer F, Schreyögg J, Stargardt T: Efficacia di un programma di telemonitoraggio domiciliare per i pazienti con broncopneumopatia cronica ostruttiva in Germania: prove dai primi tre anni. PLoS ONE 2022; 17 (5): e0267952; doi: 10.1371/journal.pone.0267952.
- Woehrle H, Schöbel C: Il futuro della pneumologia è digitale. Pneumo News 2021; 01; doi: 10.1007/s15033-021-2676-1.
- Analisi della soddisfazione dei pazienti per l’assistenza telematica nell’ambito del progetto A.T.e.m./Telemedicina BPCO presso l’Ospedale Robert Bosch.
- Braga AV: Il consulto di telemedicina. Trasformazione Digitale delle Dienstleistungen Im Gesundheitswesen I 2016; 93-108; doi: 10.1007/978-3-658-12258-4_6.
- Lorig K: Educazione del paziente: un approccio pratico, terza edizione. Londra: Sage Publications 2001.
- Pelleter J: Fondamenti di telemedicina. In: Schultz C, Helms T. (eds.): Telemedicina – Percorsi di successo. Stoccarda: Kohlhammer 2013.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2022; 4(3): 14-20.