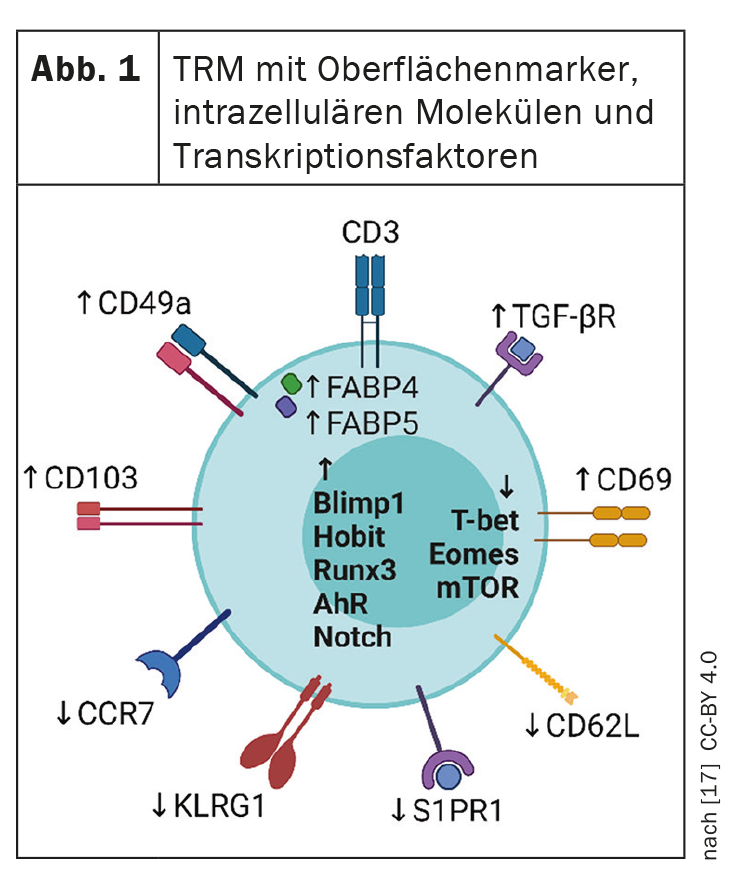
La memoria immunologica svolge un ruolo importante nella patogenesi della psoriasi. Sempre più spesso, i ricercatori si concentrano sulle cellule T di memoria residenti nei tessuti (cellule TRM). Questo perché la ritenzione delle cellule TRM nelle lesioni psoriasiche guarite è una spiegazione della recidiva delle lesioni nello stesso sito dopo l’interruzione della terapia sistemica.
Le moderne terapie sistemiche della psoriasi altamente efficaci convertono la pelle lesionata in uno stato senza manifestazioni cliniche visibili. Tuttavia, una volta interrotta la terapia, le lesioni cutanee psoriasiche spesso ricompaiono nelle aree precedentemente colpite. Ciò suggerisce che l’attività residua della malattia persiste nell’area delle lesioni apparentemente guarite, predisponendo i soggetti colpiti alla recidiva [2]. Le cellule t della memoria residenti nel tessuto (cellule TRM) (Fig. 1) fanno parte del sistema immunitario adattativo e immagazzinano informazioni sugli antigeni con cui il sistema immunitario si è confrontato in precedenza. Le cellule TRM svolgono probabilmente un ruolo chiave nella riattivazione dell’infiammazione latente e quindi nel decorso a lungo termine della malattia (riquadro) .
Le cellule TRM CD8+ come biomarcatori dell’attività della psoriasi?
Una domanda attuale è se sia possibile liberarsi della psoriasi con un approccio “duro e precoce”, ha spiegato il Prof. Wolf Henning Boehncke, MD, Hôpitaux Universitaires de Genève [1]. Diversi studi stanno verificando se l’intervento precoce con i biologici possa avere un effetto duraturo sul decorso della psoriasi e prevenire lo sviluppo dell’artrite psoriasica o della compromissione cumulativa del corso della vita (CLCI) [3–7]. Un’altra domanda è se le cellule TRM possono essere utilizzate come biomarcatore per l’attività della psoriasi, afferma il Prof. Boehncke [1]. In un articolo di revisione pubblicato nel 2022 da Puig et al. viene presentato lo stato attuale delle conoscenze [8]. Le cellule TRM possono essere suddivise in sottoinsiemi CD8+ e CD4+. Le cellule TRM CD8+ sono localizzate nell’epidermide, dove svolgono un ruolo cruciale nelle risposte immunitarie; le cellule TRM CD4+ sono meno ben caratterizzate e possono essere coinvolte nell’immunità protettiva contro le infezioni batteriche e micotiche nella pelle [9,10]. La maggior parte delle cellule TRM CD8+ esprime il marcatore cellulare CD103. Il CD103 è la subunità αE di αEβ7. L’E-caderina è un ligando per l’integrina αE(CD103)β7. Le interazioni integrina-αEβ7-E-caderina svolgono un ruolo nell’organizzazione dell’epitelio della pelle psoriasica e nella localizzazione organo-specifica dei linfociti T nell’epidermide [11,12].
|
Gli psoriasici hanno più cellule TRM CD8+ anche nella pelle non lesionale Le cellule TRM CD8+ producono le citochine proinfiammatorie IL-17 e IL-22 nello stato attivo, esprimono il recettore IL-23 e vengono riattivate dall’IL-23. Vo et al. ha riferito che le cellule TRM CD8+ sono arricchite nella pelle lesionale e non lesionale dei pazienti psoriasici rispetto alla pelle normale [15]. Ciò suggerisce che queste cellule TRM promuovono la riattivazione dell’infiammazione latente e quindi la recidiva delle lesioni. Pertanto, i nuovi trattamenti per la psoriasi che mirano a ottenere una remissione sostenuta della malattia dovrebbero puntare alla deplezione delle cellule CD8+ TRM patogene, concludono i ricercatori [16]. |
Importanza per la modifica a lungo termine del decorso della malattia
In futuro, si spera che i biologici siano in grado di modificare in modo duraturo la fisiopatologia della psoriasi, modulando le cellule TRM. Le prove iniziali suggeriscono che l’inibizione dell’IL-23 inibisce l’attivazione delle cellule TRM e quindi previene l’infiammazione sistemica a lungo termine. Nello studio ECLIPSE, un’analisi delle biopsie delle lesioni psoriasiche ha mostrato che il numero di cellule TRM CD8+ nelle efflorescenze era ridotto al livello della pelle non lesionale dopo 24 settimane di trattamento con guselkumab [13,14]. Lo studio GUIDE sta esaminando l’ipotesi che il trattamento precoce con guselkumab possa ridurre l’accumulo di cellule TRM nella pelle e quindi influenzare positivamente il decorso a lungo termine della malattia [18].
Congresso: Infiammazione della pelle e rete internazionale della psoriasi
Letteratura:
- “Patogenetica: psoriasi vs. dermatite atopica”, Sessione plenaria 4, Prof. Dr. Wolf Henning Boehncke, SPIN, Congresso del Skin Inflammation & Psoriasis International Network, 07.07.2022.
- Clark RA: J Invest Dermatol 2011; 131: 283-285.
- Gisondi P, et al: Expert Rev Clin Immunol 2020; 16: 591-598.
- Gisondi P, et al: Ann Rheum Dis 2022; 81: 68-73.
- Acosta Felquer ML, et al: Ann Rheum Dis. 2021 Ann Rheum Dis 2022; 81(1): 74-79.
- von Stülpnagel CC, et al: J Eur Acad Dermatol Venereol 2021; 35: 2166-2184.
- Iversen L, et al: J Eur Acad Dermatol Venereol 2018; 32: 1930-1939.
- Puig L, et al: Br J Dermatol 2022; 186(5): 773-781.
- Chen L, Shen Z: Cell Mol Immunol 2020; 17: 64-75.
- Ho AW, Kupper TS: Nat Rev Immunol 2019; 19: 490-502.
- Watanabe R, et al: Sci Transl Med 2015; 7:279ra39.
- Pauls K, et al: J Invest Dermatol 2001; 117: 569-575.
- Warren RB, et al: J Eur Acad Dermatol Venereol 2021; 35: 919-927.
- Mehta H, et al: J Invest Dermatol 2021; 141: 1707-1718.
- Vo S, et al: Br J Dermatol 2019; 181:410-12.
- Armstrong AW, et al: Br J Dermatol 2020; 182: 1484-1487.
- Vu TT, et al: J Clin Med 2021; 10(17): 3822.
- Eyerich K, et al: BMJ Open 2021; 11(9): e049822
DERMATOLOGIE PRAXIS 2022; 32(4): 20 (pubblicato il 21.8.22, prima della stampa).