La malattia di Lyme è la malattia infettiva da zecca più comune in Europa. Se la malattia di Lyme viene individuata precocemente, può essere trattata bene con gli antibiotici. Un sintomo cutaneo tipico nelle fasi iniziali è l’eritema migrante, che si diffonde intorno alla puntura da giorni a settimane dopo l’infezione. Le manifestazioni cutanee meno comuni includono il linfocitoma di Borrelia e la sclerodermia circoncisa.
Le zecche sono molto diffuse in Svizzera, e la zecca del legno comune (Ixodes ricinus) è la specie di zecca più comune in questo Paese. Si trova ad altitudini fino a 2000 metri sul livello del mare ed è attiva principalmente da marzo a novembre. L ‘Ixodes ricinus può essere un vettore degli agenti patogeni che causano la malattia di Lyme o la meningoencefalite precoce estiva [1]. L’infezione batterica con Borrelia burgdorferi sensu lato può portare alla borreliosi di Lyme, che nell’uomo può manifestarsi come malattia della pelle, delle articolazioni, del cuore, del SNC e degli occhi [1,2]. Se non riconosciuto o trattato in modo insufficiente, può provocare danni permanenti conseguenti [1].
| Eritema migrante: una diagnosi visiva L’eritema migrante è presente in quasi il 90% di tutti i casi di malattia di Lyme, circa 6700-11 000 casi all’anno in Svizzera. L’eritema migrante è una diagnosi clinica, la sierologia inizialmente non è necessaria, poiché di solito non sono rilevabili cambiamenti nel sangue in questa fase iniziale. Il rossore della pelle si diffonde lentamente in modo centrifugo in un periodo che va da giorni a settimane e si attenua centralmente man mano che progredisce. Per un rilevamento affidabile, il diametro deve essere ≥5 cm. Se si sospetta un eritema migrante, deve essere prescritto un trattamento antibiotico. Senza terapia antibiotica, circa il 40-60% dei pazienti con eritema migrante sviluppa l’artrite da Borrelia, circa il 10-15% sviluppa la neuroborreliosi e fino al 5% sviluppa manifestazioni cardiache. a [2,3] |
Mentre l’eritema migrante precoce è una diagnosi clinica (riquadro), tutte le ulteriori manifestazioni richiedono una conferma attraverso la rilevazione degli anticorpi. Oltre all’eritema migrante, nel corso della borreliosi di Lyme possono verificarsi altre manifestazioni cutanee. In una serie di casi nei bambini, un team di ricerca ha descritto le manifestazioni cutanee nelle diverse fasi della malattia [4]. Tutti i casi descritti qui di seguito provengono dall’Ospedale Karol Jonscher dell’Università di
Scienze mediche, Poznań (Polonia).
Caso 1: Forma atipica di eritema migrante multiplo
La bambina di 4 anni è arrivata al pronto soccorso accompagnata dai genitori. Da quattro settimane, il bambino presentava lesioni cutanee che erano apparse contemporaneamente su entrambi gli arti inferiori e si erano gradualmente diffuse al basso addome.
Anamnesi: sei settimane prima della presentazione al pronto soccorso, la ragazza era stata punta da una zecca all’inguine. Le lesioni cutanee non sono state accompagnate da un deterioramento del benessere e non si è verificata febbre. A causa del sospetto di malattia di Lyme, il bambino è stato indirizzato all’ambulatorio di malattie infettive dell’ospedale.
Risultati clinici: il medico ha notato lesioni dolorose, brunastre e in rilievo sulla parte posteriore delle gambe, che erano accompagnate da un rossore circostante che aumentava gradualmente (Fig. 1) [4]. Erano presenti indurimento e tensione sopra le lesioni e si notava una linfoadenopatia locale nell’area poplitea. La ragazza aveva anche dei segni sul basso ventre. Non si sono verificati né gonfiore né prurito alle articolazioni. Il resto dell’esame fisico era irrilevante.
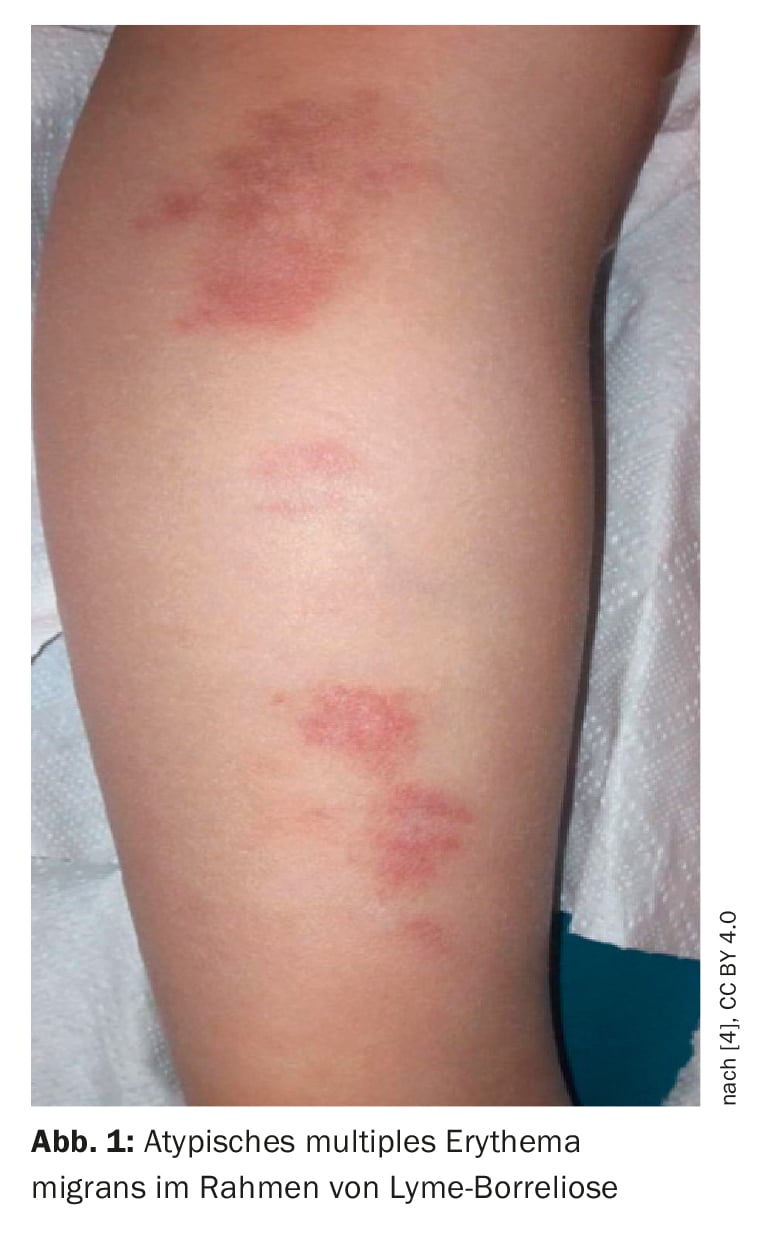
Analisi di laboratorio: cinque settimane dopo la comparsa delle prime lesioni cutanee, è stato eseguito un emocromo completo con uno striscio di sangue periferico, che è risultato normale. Anche le concentrazioni di proteina C-reattiva (CRP), fibrinogeno e fattori di coagulazione erano nella norma. È stato eseguito un test di immunoassorbimento enzimatico (ELISA) per Borrelia burgdorferi: Le concentrazioni di IgM e IgG erano elevate a 82,66 AU/mL e 44,3 AU/mL, rispettivamente (cut-off per i test positivi: oltre 22 AU/mL). Un Western blot (WB) ha rivelato la positività degli anticorpi IgM contro OspC (p25) di Borrelia afzeli, B. burgdorferi sensu stricto e B. garinii e contro flagellina (p41), e anticorpi IgG positivi contro OspC di Borrelia afzeli, B. burgdorferi sensu stricto e B. garinii, flagellina (p41) da B. afzeli e l’antigene VIsE di B. garinii e B. burgdorferi sensu stricto
Diagnosi: è stata diagnosticata la forma atipica di eritema migrante multiplo.
Trattamento e ulteriore decorso: il trattamento con amoxicillina alla dose di 50 mg/kg di peso corporeo al giorno è stato iniziato immediatamente [5,6].
Dopo una settimana, le lesioni non si erano sviluppate oltre le dimensioni originali e dopo due settimane si è registrato un leggero miglioramento: l’eritema sull’addome era diminuito e le lesioni viola sulle gambe erano meno intense e dolorose. Il trattamento antibiotico è stato continuato per un totale di quattro settimane fino alla risoluzione clinica delle lesioni. L’aspetto della pelle è rimasto invariato nella visita pediatrica del bambino effettuata sei settimane dopo la fine della terapia.
| ANA= anticorpi antinucleari ANCA= anticorpi anti-citoplasma neutrofilo CLIA=Immunodosaggio a chemiluminescenza ELISA=Saggio Immunosorbente Legato all’Enzima Ig=immunoglobulina OspC=proteina di superficie esterna PCR=Reazione a catena della polimerasi |
Caso 2: Linfocitoma da Borrelia
Il bambino di 11 anni è stato indirizzato all’ambulatorio di malattie infettive nel marzo 2021 per un sospetto linfocitoma da Borrelia.
Anamnesi: in occasione di un appuntamento nel novembre 2020, i genitori hanno notato un’asimmetria dell’orecchio e un ingrossamento del padiglione auricolare destro. Il medico di famiglia consultato ha consigliato una terapia topica con unguento alla mupirocina. Poiché non c’erano miglioramenti, i genitori hanno presentato il bambino all’otorino che lo ha indirizzato al reparto di laringologia per una biopsia. Il materiale bioptico prelevato mostrava un frammento di pelle con abbondante infiltrazione linfocitaria nello stroma, cellule linfoidi sotto forma di linfociti T (CD3+) e B (CD20+) e alcune plasmacellule policlonali (lambda-positive, kappa-positive).
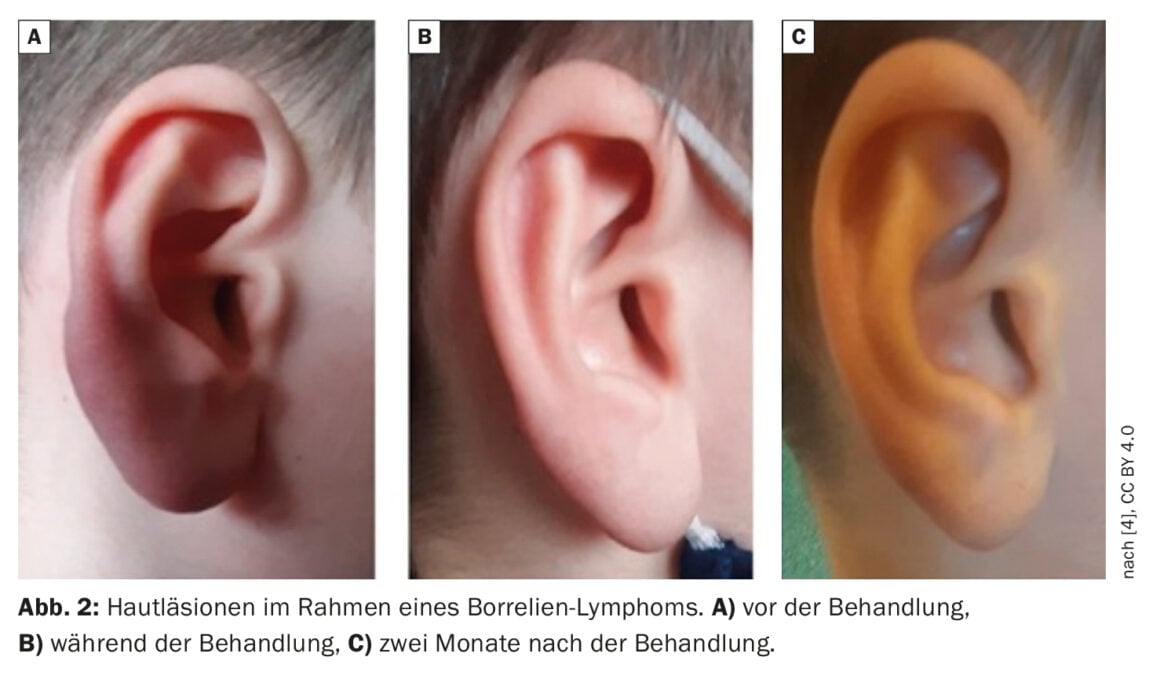
Reperti clinici: il padiglione auricolare dell’orecchio destro era più grande e nell’area del lobo si sono manifestate delle tumefazioni dure, chiare e rosso-bluastre. Si trattava di una lesione indolore (Fig. 2A) [4]. Inoltre, la pelle era irrilevante, senza cambiamenti eritematosi anormali. I linfonodi periferici non erano né ingrossati né dolenti.
Analisi di laboratorio: la diagnosi è stata confermata dal test ELISA, che ha rilevato la positività degli anticorpi di classe IgG contro la Borrelia burgdorferi (IgG-95 AU/mL; risultato positivo oltre 22 AU/mL; IgM-17 AU/mL; risultato positivo oltre 22 AU/mL)**. Il risultato è stato confermato dal Western blot (IgG positive per: p100, VIsE, p41, p39, antigeni OspC B di B . afzeli e p18 di B. garinii)#.
** Metodo CLIA; sistema di collegamento; DiaSorin SpA, Saluggia, Italia
# EUROLINE Borrelia-RN-AT; Euroimmun AG, PerkinElmer, Inc., Waltham, MA, USA
Diagnosi: è stato diagnosticato un linfocitoma di Borrelia (linfadenosi cutis benigna).
Trattamento e ulteriore decorso: Il paziente è stato trattato con amoxicillina orale alla dose di 50 mg/kg di peso corporeo al giorno [5,6]. Un esame di follow-up nella terza settimana di trattamento ha mostrato una diminuzione significativa della lesione nel lobo dell’orecchio (Fig. 2B) [4]. Il trattamento è stato continuato per un massimo di 28 giorni. Un nuovo controllo sei settimane dopo l’inizio del trattamento antibiotico ha mostrato la completa risoluzione delle lesioni cutanee (Fig. 2C) [4].
Caso 3: Sclerodermia circoscritta (Morphea)
Una bambina di 8 anni si è presentata all’ambulatorio di malattie infettive a causa di placche indurite sulla gamba inferiore destra, che comparivano da sette mesi.
Anamnesi: poiché il padre era un forestale, il bambino trascorreva spesso del tempo nella foresta. Entrambi i genitori soffrivano della malattia di Lyme cronica. Nel dicembre 2021, il bambino ha sviluppato un indurimento della pelle di colore rosso-bluastro e limitato, con un diametro di oltre 7 cm, accompagnato da prurito.
Al centro della lesione, la pelle era più sottile e presentava caratteristiche atrofiche. A causa del sospetto di un’allergia, alla bambina sono stati somministrati degli antistaminici, che però non hanno avuto alcun effetto terapeutico. Un dermatologo è stato consultato circa due mesi dopo la comparsa delle lesioni cutanee. Inizialmente ha prescritto un trattamento locale con uno steroide topico (aclometasone), ma non c’è stato alcun miglioramento. Quattro mesi dopo la comparsa delle lesioni cutanee, il bambino ha iniziato a lamentare dolore alle articolazioni e ai muscoli di entrambe le gambe.
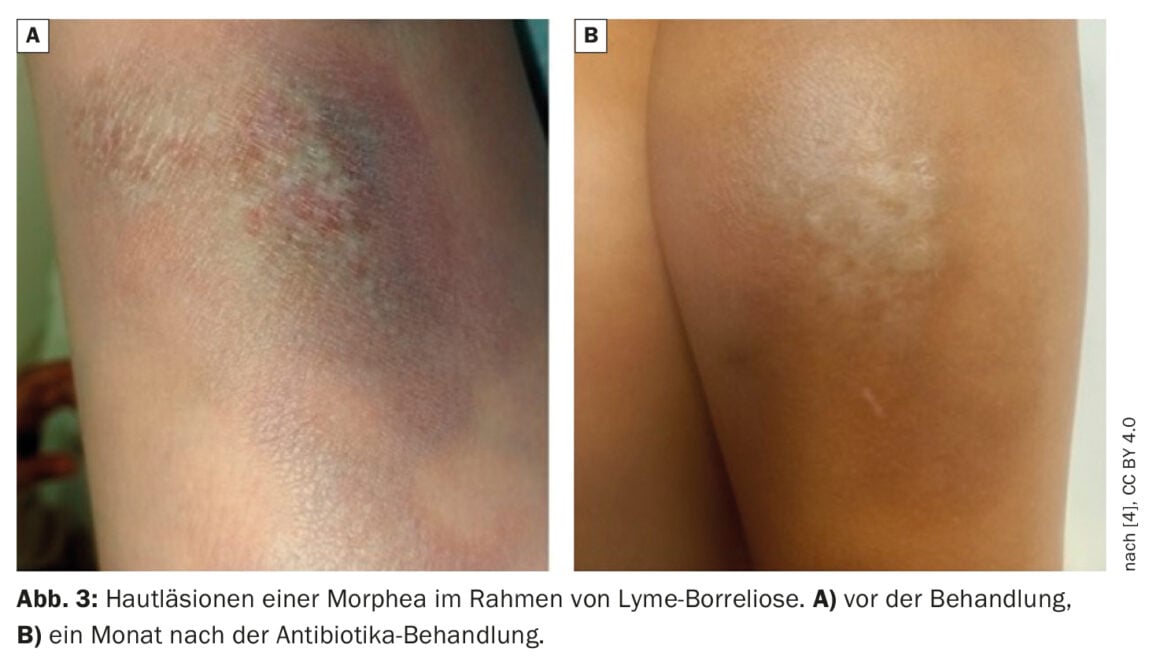
Risultati clinici: al momento della consultazione, lo specialista in malattie infettive ha notato placche diffuse, atrofiche, ipopigmentate e indotte sulla parte inferiore della gamba sinistra. I difetti epidermici erano visibili nelle aree centrali della sclerosi (Fig. 3A).
Analisi di laboratorio: la diagnostica sierologica ha rivelato un aumento della concentrazione di anticorpi Borrelia burgdorferi nel test ELISA (IgM-26,44 AU/mL; IgG-78,01 AU/mL; risultato positivo superiore a 22 AU/mL)**. Il Western blot è risultato positivo anche per IgM e IgG, anticorpi positivi contro OspC (p25) di B. afzeli, B. burgdorferi sensu stricto e B. garinii , nonché per gli anticorpi contro la flagellina (p41) di B. afzeli e per gli anticorpi contro l’antigene VIsE di B. garinii, B. burgdorferi sensu stricto e B. afzeli nella classe IgG)#
** Metodo CLIA; Sistema Liaison; DiaSorin SpA, Saluggia, Italia
# EUROLINE Borrelia-RN-AT; Euroimmun AG, PerkinElmer, Inc.
Diagnosi: La cefuroxima orale è stata prescritta alla dose di 30 mg/kg di peso corporeo al giorno [5,6]. Inoltre, la ragazza è stata indirizzata in ospedale per una biopsia cutanea. Durante la degenza nel reparto di malattie infettive, sono stati eseguiti vari esami di laboratorio che non hanno mostrato anomalie: conta leucocitaria 4,57 ×109/L; concentrazione di emoglobina 11,6 g/dL; conta piastrinica 307 ×103/L; CRP 0,02 mg/dL; velocità di sedimentazione eritrocitaria 4 mm/h; concentrazione di IgG totali nel siero 1030 mg/dL; fattore reumatoide negativo. Non sono stati rilevati ANA o ANCA nel siero e il test ELISA per le infezioni virali (epatite B e C, citomegalovirus, virus di Epstein-Barr) era negativo. Sul campione della biopsia cutanea è stato eseguito un test PCR, ma non è stato rilevato alcun DNA di Borrelia burgdorferi. L’esame istopatologico della sezione di biopsia cutanea ha rivelato un’epidermide sottile con vacuolizzazione dello strato basale e numerosi melanofagi sotto l’epidermide. Negli strati più profondi della pelle, c’erano piccole raccolte di linfociti circondate da uno stroma denso, omogeneo ed eosinofilo.
In sintesi, inizialmente è stata diagnosticata la malattia di Lyme e l’aspetto della pelle corrispondente alla morfea è stato classificato come sclerodermia locale causata da B. burgdorferi .
Trattamento e ulteriore decorso: La terapia antibiotica con cefuroxima orale è stata continuata per quattro settimane [5,6]. Un esame di controllo due mesi dopo la fine della terapia antibiotica ha mostrato un miglioramento locale della condizione della pelle e un’attenuazione del prurito. L’area della precedente placca era ricoperta da uno strato secco di epidermide senza indurimento (Fig. 3B).
Letteratura:
- “Malattie trasmesse dalle zecche”, www.bag.admin.ch/bag/de/home/krankheiten/krankheiten-im-ueberblick/zeckenuebertragene-krankheiten.html,(ultimo accesso 11.04.2023)
- “Artrite di Lyme nei bambini e negli adolescenti”,
www.springermedizin.de/emedpedia/paediatrische-rheumatologie/lyme-arthritis-bei-kindern-und-jugendlichen?epediaDoi=10.1007%2F978-3-662-
60411-3_36, (ultimo accesso 11.04.2023) - Lanz C, et al.: Gestione razionale di un’epidemia moderna – Parte 1. Malattia di Lyme: epidemiologia, eritema migrante, 2022/04, https://primary-hospital-care.ch/article/doi/phc-f.2022.10573,(ultimo accesso 11.04.2023).
- Myszkowska-Torz A, et al: Manifestazioni cutanee della borreliosi di Lyme nei bambini – Una serie di casi e una revisione. Vita. 2023; 13(1):72.
www.mdpi.com/2075-1729/13/1/72,(ultimo accesso 11.04.2023) - Pancewicz SA, et al.: Società polacca di epidemiologia e malattie infettive. Diagnosi e trattamento delle malattie trasmesse dalle zecche: Raccomandazioni della Società Polacca di Epidemiologia e Malattie Infettive. Przegl Epidemiol 2015; 69: 421-428.
- Arnez M, et al: Eritema migrante solitario e multiplo nei bambini: confronto dei risultati demografici, clinici e di laboratorio. Infezione 2003; 31: 404-409.
PRATICA DERMATOLOGICA 2023; 33(2): 36-38











