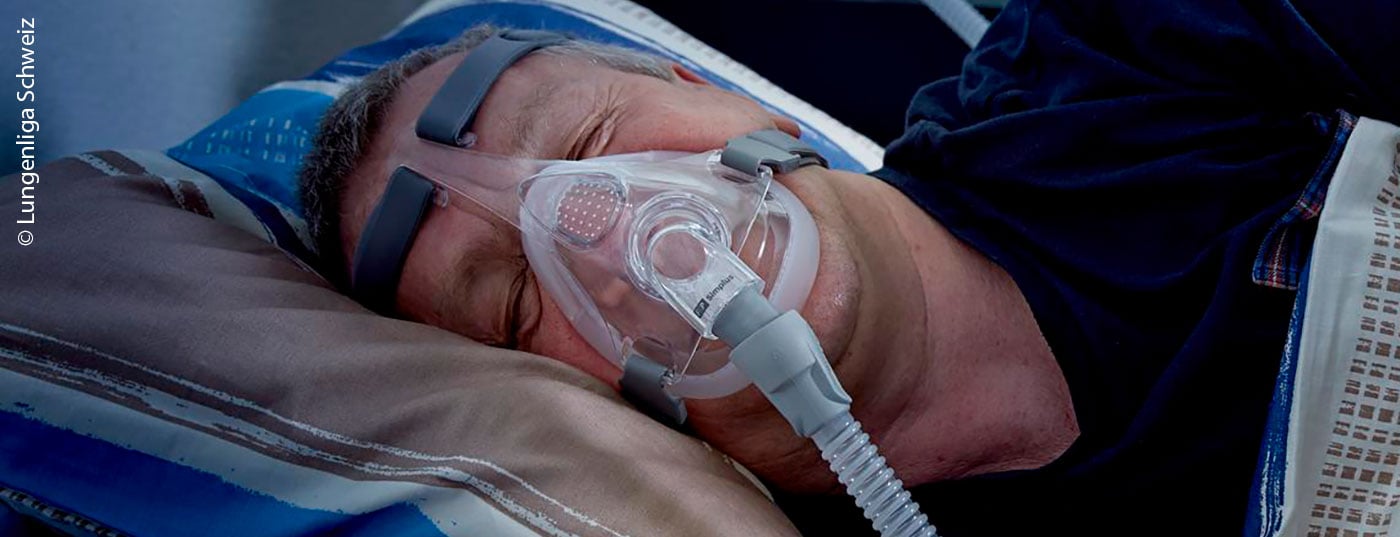
Sia la roncopatia abituale, cioè il semplice russare, che la sindrome delle apnee ostruttive del sonno (OSAS) appartengono ai disturbi respiratori legati al sonno. Mentre il russare non è associato ad alcuna conseguenza per la persona interessata, perché non influisce sulla qualità del sonno, con l’OSAS ci sono rischi per la salute in agguato per il paziente e il suo ambiente.
La roncopatia abituale è un problema più sociale, in quanto il partner di letto ha spesso maggiori probabilità di essere colpito rispetto al disturbatore notturno, a causa del rumore. La sindrome da apnea ostruttiva del sonno, invece, può avere gravi conseguenze, non solo per chi ne soffre, ma anche – in termini di potenziali incidenti – per chi gli sta intorno. La distinzione tra la roncopatia e l’OSAS a volte non è così facile. Fondamentalmente, la roncopatia può essere un sintomo dell’OSAS, ma non è detto che lo sia.
Quando i pazienti soffrono di frammentazione del sonno a causa di apnee/ipopnee (box) e quindi di un sonno non ristoratore con aumento della sonnolenza diurna, si parla di sindrome da apnea ostruttiva del sonno, ha spiegato il dottor Nikos Kastrinidis, medico senior presso il Dipartimento di Orecchio, Naso, Gola e Chirurgia Facciale dell’Ospedale Universitario di Zurigo [1]. Questo viene misurato dall’indice di apopnea/ipopnea (AHI), che è suddiviso nei tre gradi “lieve”, “moderato” e “grave”:
- Luce = 5-15/ora
- Medio = 15-30/ora
- Pesante = >30/ora
Tuttavia, ci possono essere anche persone che hanno un AHI elevato, ad esempio. 15 ma sono completamente privi di sintomi – questi non devono essere trattati, ha spiegato l’esperto: “Parliamo di pazienti con OSA solo quando l’aumento dell’AHI è accompagnato da sonno non ristoratore o sonnolenza diurna.

Manifestazione e diagnostica
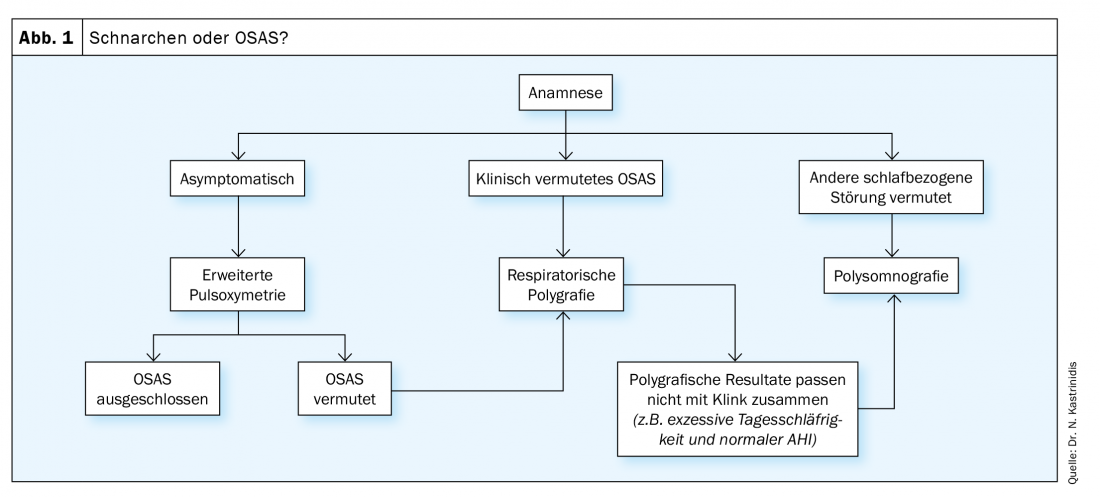
La sindrome da apnea ostruttiva del sonno si manifesta in molti modi. Le caratteristiche includono un’eccessiva sonnolenza diurna (sonno televisivo, sonno in auto), affaticamento, stanchezza dopo essersi alzati (ipersonnia), spesso associata a mal di testa, russamento forte e irregolare e pause respiratorie durante la notte. Tutto questo alla fine porta a un sonno non ristoratore. Le complicazioni e le associazioni risultanti con l’OSAS includono principalmente il rischio di addormentarsi al volante (il tasso di incidenti aumenta da 1,3 a 12 volte) e l’aumento del rischio cardiovascolare (ipertensione arteriosa), ma possono verificarsi anche mal di testa cronici e perdita della libido. Per quanto riguarda la procedura esatta nella pratica, il dottor Kastrinidis ha presentato un algoritmo che offre un aiuto per distinguere dal russare (Fig.1). Nel farlo, consiglia che nei casi poco chiari in cui il medico non è sicuro di avere a che fare con l’OSAS e sta prendendo in considerazione un altro disturbo legato al sonno, si dovrebbe eseguire una polisonnografia.
Tecniche di misurazione
La pulsossimetria avanzata è un dispositivo di screening che deve essere indossato per almeno 6 ore, e il dispositivo non può distinguere se il paziente dorme o è sveglio durante il periodo di utilizzo. Vengono misurate la frequenza del polso, la saturazione di ossigeno e la frequenza respiratoria. Deve essere utilizzato solo nei casi di bassa probabilità pre-test per rassicurare o escludere. Se i risultati non sono chiari, sono indicati ulteriori chiarimenti.
La poligrafia respiratoria è un po’ più complessa, ma può essere eseguita relativamente bene e senza complicazioni in regime ambulatoriale. Oltre alla pulsossimetria estesa, qui si possono misurare anche l’escursione toracica e addominale e la posizione del corpo.
La polisonnografia è l’esame più accurato. Anche in questo caso, vengono misurati la frequenza cardiaca, la saturazione percutanea di O2, il flusso (nasale e/o orale), l’escursione toracica e addominale, la posizione del corpo e il russamento. Inoltre, vengono misurati l’EEG, l’ECG, l’EMG (M. tibialis ant, submental) e l’EOG (movimenti oculari) e il tutto viene registrato su video. Questo non può più essere fatto a casa, ma viene fatto in un laboratorio del sonno.
Terapie conservative
Sono disponibili diversi metodi non chirurgici e chirurgici per trattare l’OSAS, anche se l’intervento chirurgico è raramente la prima opzione e dovrebbe essere utilizzato solo quando le opzioni conservative sono state esaurite.
CPAP
Per ottenere qualsiasi effetto, la maschera deve essere indossata per almeno 4 ore a notte in oltre l’80% di tutte le notti, ha sottolineato il Dr. Kastrinidis all’inizio. “È molto lungo e molto impegnativo, e soprattutto i giovani hanno difficoltà ad affrontarlo”. Tuttavia, la CPAP è ancora considerata il gold standard, ma c’è un tasso di fallimento del 35,6% – “devono essere curati con altri metodi”.
Dispositivo di avanzamento mandibolare (MRD) (bite di progressione)
Nel caso del russare normale, chi ne soffre deve pagare da sé la stecca progenitrice; nel caso dell’OSAS, almeno una parte di essa è coperta dall’assicurazione sanitaria. Da quest’anno già senza intolleranza alla CPAP – fino al 2020 questa doveva ancora essere presente nella diagnosi per ottenere un sussidio per il bite o il tutore. Il tutore impedisce alla base della lingua di arretrare e si occupa anche del palato molle, se necessario. L’accettazione dipende dall’altezza di costruzione e dal design del binario. “In linea di principio, è una buona cosa, ma relativamente goffa e scomoda da indossare”, è la valutazione del medico.
La MRD è controindicata nei pazienti con epilessia, in quelli con scarsa salute dentale e nei pazienti con disfunzione craniomandibolare (CMD, che può verificarsi o essere esacerbata durante la terapia). Gli effetti collaterali noti a breve termine includono il disagio dei muscoli masticatori, l’eccessiva salivazione e un’alterazione della sensazione del morso; a lungo termine, possono verificarsi movimenti dentali indesiderati, cambiamenti occlusali o CMD. I predittori del successo del trattamento sono un basso AHI, la giovane età, un basso BMI, l’OSAS associata alla posizione della schiena, il sesso femminile e la bassa circonferenza del collo.
Terapia della posizione del sonno
La POSAS (OSAS posizionale) si verifica solo nell’OSAS lieve e moderata. Esistono vari dispositivi per il trattamento, tra cui un’applicazione che può essere scaricata su un telefono cellulare, ma il dottor Kastrinidis non ne pensa molto: “Dovrebbe legarsi il telefono al petto per tutta la notte. Gli zaini che si indossano e che la costringono a una posizione ottimale durante il sonno funzionano meglio. Come una sorta di “rimedio casalingo”, il medico suggerisce che potrebbe anche cucire una pallina da tennis nel suo pigiama, che le impedirebbe anche di sdraiarsi sulla schiena. Esistono anche imbracature che emettono un segnale acustico ogni volta che chi le indossa si mette in posizione supina.
Respirazione nasale
Per quanto riguarda la respirazione nasale, sia la chirurgia del naso che gli ausili come le clip per il naso possono essere delle opzioni. Per il dottor Kastrinidis, si tratta di un argomento controverso: “Non opererei mai il naso di una persona per russare, se non ha sintomi nasali. Se ho problemi di respirazione nasale e in più l’OSAS – ok. Ma non il contrario”. È noto, tuttavia, che la Scala della Sonnolenza di Epworth (ESS) può essere migliorata in modo significativo con il metodo chirurgico. E l’intervento chirurgico può essere giustificato anche per l’intolleranza alla CPAP: “Se la maschera non funziona perché il setto nasale deve essere raddrizzato, la chirurgia ha senso”.
Didgeridoo
Già 15 anni fa, uno studio ha dimostrato che suonare un didgeridoo, lo strumento degli aborigeni australiani, per almeno 30 minuti al giorno per almeno 5 giorni alla settimana ha un effetto positivo [2]. Le particolari esigenze di suonare lo strumento portano a un rafforzamento dell’intera muscolatura faringea. Tuttavia, la cosiddetta asate terapia utilizza di solito strumenti moderni in plexiglass, che mantengono il livello di rumore tollerabile per l’ambiente rispetto al tradizionale materiale di bambù. Il tasso di successo del didgeridoo è sorprendentemente alto, mentre non sono noti effetti collaterali.
Riduzione del peso
Il dottor Kastrinidis ha sottolineato in particolare l’importanza che la riduzione del peso può avere sull’OSAS: il 10-15% in meno del peso iniziale sulla bilancia può portare a una riduzione del 50% dell’AHI.
Opzioni operative
Sono disponibili anche diverse opzioni per la terapia chirurgica, tra cui la tonsillectomia, l’accordatore ipoglosso, la riduzione della base della lingua, l’epiglottopsia o il bimax. Se ha un IMC >35 kg/m2 , l’esperto le consiglia di rivolgersi a un team bariatrico.
Congresso: 60° Congresso Medico Davos – Evento online
Letteratura:
- Workshop “Semplice russamento o sindrome di apnea ostruttiva del sonno”; 60° Congresso Medico di Davos – evento online, 11. febbraio 2021.
- Puhan MA, et al: Suonare il didgeridoo come trattamento alternativo per la sindrome di apnea ostruttiva del sonno: studio randomizzato controllato. BMJ 2005; 332: 266-270; doi: 10.1136/bmj.38705.470590.55.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2021; 3(4): 18-19