Il termine malattia del fegato grasso non alcolica copre uno spettro di risultati che vanno dalla semplice steatosi o fegato grasso alla steatoepatite come forma infiammatoria fino alla fibrosi epatica e alla cirrosi. Esiste uno stretto legame con il diabete di tipo 2 e la sindrome metabolica. Tuttavia, la fisiopatologia non è stata chiarita in modo definitivo, motivo per cui il trattamento farmacologico non è generalmente raccomandato.
Valori epatici elevati nell’ambito dell’assistenza sanitaria preventiva non sono rari, spiega il Prof. Dr Thomas Berg, Capo della Sezione di Epatologia e Direttore ad interim della Clinica di Gastroenterologia dell’Ospedale Universitario di Lipsia (UKL) [1]. Oltre il 70% dei pazienti presenta una malattia del fegato grasso. La causa della malattia del fegato grasso non alcolica (NAFLD) può essere rappresentata da disturbi metabolici, malattie ereditarie, diabete o farmaci, oltre all’obesità [2].
La NAFLD è caratterizzata da un accumulo eccessivo di grasso epatico. Istologicamente, più del 5% degli epatociti presenta steatosi. Si distingue tra la sola steatosi, cioè il fegato grasso non alcolico (NAFL), e la steatoepatite non alcolica (NASH). La steatoepatite non alcolica (NASH) è quando si verificano anche cambiamenti infiammatori nel fegato. La NASH è la forma progressiva della NAFLD con un rischio maggiore di sviluppare fibrosi, cirrosi e carcinoma epatocellulare (HCC) [3]. Il più delle volte, i pazienti con NAFL presentano iperlipidemia o sindrome metabolica, oltre a stili di vita malsani, e sono a maggior rischio cardiovascolare. I pazienti con NASH di solito hanno già una fibrosi avanzata.
Indice Fibrosi-4 per la fibrosi epatica
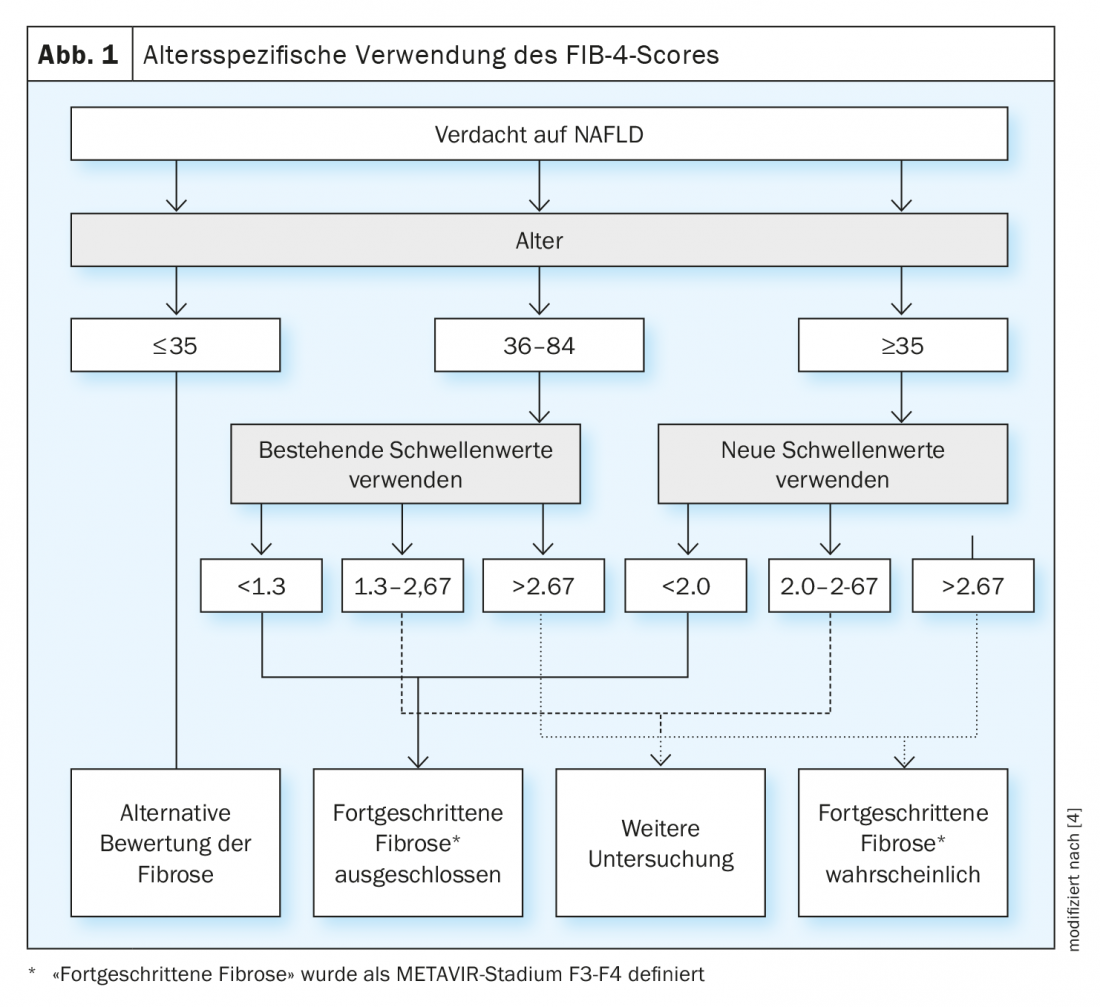
Un approccio pratico alla stratificazione del rischio nel sospetto di NALFD è il cosiddetto Indice di Fibrosi-4 (FIB-4). Questo permette di valutare in modo non invasivo la fibrosi epatica. Il punteggio FIB4 viene calcolato in base alla seguente formula: [Alter × Aspartataminotransferase (AST)] / [Thrombozyten × Alanin-Aminotransferase (ALT)]con un punteggio FIB4 ≤1,30 (<2,0 nei pazienti di età pari o superiore a 65 anni) c’è un rischio minore di fibrosi epatica, valori >3,25 indicano una fibrosi con una forte probabilità, i valori intermedi devono essere controllati di conseguenza (ad esempio con l’elastografia transitoria) (fig. 1) [4].
Tecniche di imaging
I primi segni di cirrosi epatica possono essere rilevati dall’ecografia B-scan, tra l’altro, da una consistenza disomogenea del tessuto epatico, da una superficie epatica irregolare o dall’ingrossamento del lobus caudatus. Un segno di malattia epatica cronica avanzata con transizione verso la cirrosi è la trombocitopenia. Inoltre, si notano limitazioni nella funzione di sintesi epatica e nella disintossicazione epatica. L’attrezzatura diagnostica comprende l’ecografia dell’addome superiore e la gastroscopia. L’esofago-gastro-duodenoscopia (OGD) è utilizzata per rilevare le varici esofagee e per valutare il loro rischio di sanguinamento e dovrebbe essere eseguita come parte della diagnosi iniziale di cirrosi epatica o sospetta cirrosi. L’esecuzione di una biopsia epatica è controindicata se la diagnosi di cirrosi epatica può essere chiaramente stabilita clinicamente e con l’aiuto della diagnostica per immagini. La biopsia epatica, invece, è indicata nei casi di eziologia non chiara e quando lo stadio della malattia epatica non può essere chiaramente identificato sulla base dei parametri già citati.
Adattamento dello stile di vita
Non è ancora disponibile un trattamento farmacologico causale per la NAFLD. La migliore terapia possibile al momento è il cambiamento dello stile di vita e l’aumento dell’attività fisica, con l’obiettivo di ridurre il peso da 0,5 a 1 kg/settimana. La riduzione del peso deve essere almeno del 7-10% del peso corporeo, poiché un miglioramento di tutti i componenti istologici della NASH potrebbe essere dimostrato da una riduzione del 7% (Fig. 2) [5]. Nei pazienti obesi, una riduzione del peso del 10% entro un anno è già sufficiente per ridurre significativamente il punteggio della NASH e lo stadio di fibrosi. Tuttavia, anche in condizioni di studio strettamente controllate, solo il 10% circa dei pazienti raggiunge la perdita di peso raccomandata del 10% in un anno. Anche i farmaci per il trattamento della sindrome metabolica, come le statine e gli antidiabetici, svolgono un ruolo non trascurabile. La possibile influenza positiva della vitamina E, dell’acido ursodesossicolico e della caffeina è ancora controversa.

Letteratura:
- Prof. Dr. Thomas Berg: Gastroenterologia II. Epatite, epatite grassa del fegato, malattie rare del fegato, malattie delle vie biliari, fresco di Medicina di Famiglia 11.02.2022.
- Brown GT, Kleiner DE: Istopatologia della malattia del fegato grasso non alcolica e della steatoepatite non alcolica. Metabolismo 2016; doi: 10.1016/j.metabol.2015.11.008.
- EASEL, EASD & EASO: Linee guida di pratica clinica per la gestione della malattia del fegato grasso non alcolica. J Hepatology 2016; doi: 10.1016/j.jhep.2015.11.004.
- McPherson S, et al: L’età come fattore confondente per la diagnosi non invasiva accurata della fibrosi NAFLD avanzata. Am J Gastroenterol 2017; doi: 10.1038/ajg.2016.453.
- Romero-Gómez M, et al.: Trattamento della NAFLD con dieta, attività fisica ed esercizio fisico. J Hepatology 2017; doi: https://doi.org/10.1016/j.jhep.2017.05.016.
PRATICA GP 2022; 17(5): 34-35











