Non solo l’artrite reumatoide (RA), ma anche l’artrite psoriasica (PsA) sta mostrando un crescente successo nella terapia. Al Congresso ACR di San Diego, i ricercatori sono stati in grado di dimostrare che il trattamento mirato (“controllo stretto”), simile a quello utilizzato nell’AR, porta risultati migliori per quanto riguarda i sintomi articolari rispetto alla variante standard. Ci sono anche nuove scoperte sugli anticorpi del recettore IL17, brodalumab e secukinumab.
(ag) Laura C. Coates, dell’Università di Leeds, ha presentato i risultati del suo studio randomizzato e controllato TICOPA [1], in cui ha studiato quali risultati si possono ottenere con un “controllo stretto” (TC, cioè un trattamento mirato) nell’artrite psoriasica precoce (PsA).
Sono stati studiati 206 pazienti precedentemente non trattati con PsA precoce (durata dei sintomi <24 mesi). Sono stati suddivisi in modo casuale in due bracci: uno ha ricevuto la TC (valutazione ogni quattro settimane), l’altro la terapia standard (StdC, valutazione ogni 12 settimane) per 48 settimane.
- I 101 pazienti del gruppo TC hanno seguito un protocollo di trattamento rigoroso, con un’escalation della terapia se non soddisfacevano i criteri di attività minima della malattia (MDA): Tutti i partecipanti hanno iniziato a prendere il metotrexato con una rapida escalation a 25 mg dopo sei settimane, con una buona tolleranza. Dopo dodici settimane, sono stati passati alla combinazione di DMARD se non avevano raggiunto la MDA. Dopo altre dodici settimane, hanno intensificato la terapia con gli anti-TNF per le articolazioni ≥3 sensibili o gonfie (secondo la definizione delle linee guida NICE del Regno Unito) o con un DMARD alternativo in combinazione con il metotrexato per coloro che non erano in terapia con MDA ma avevano <3 articolazioni attive (secondo la definizione delle linee guida NICE del Regno Unito).
- I 105 pazienti del gruppo StdC sono stati trattati da un reumatologo, senza protocollo o restrizioni.
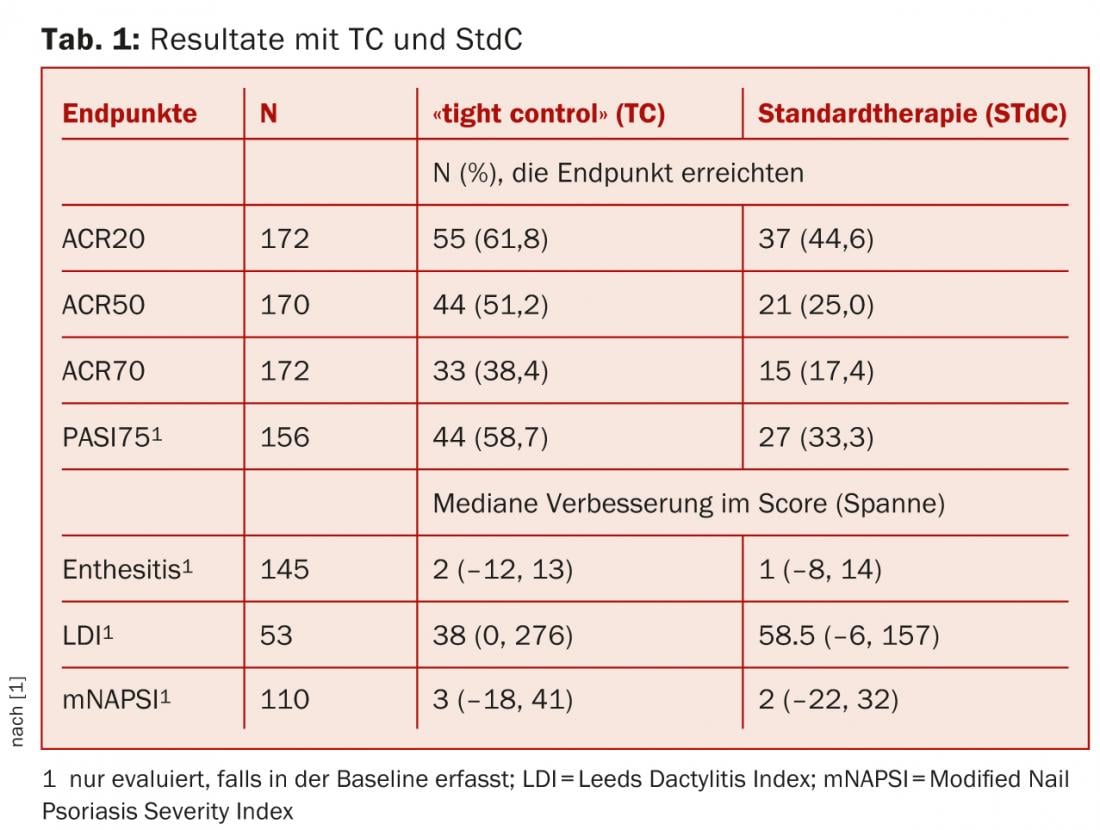
- L’endpoint primario era la risposta ACR20 alla settimana 48. Gli endpoint secondari includevano ACR50 e ACR70, e PASI75 alla settimana 48.
Risultati migliori con il gruppo del protocollo
Alla settimana dodici, dodici pazienti hanno abbandonato (5 TC, 7 StdC) e dodici non erano più disponibili per il follow-up (6 TC, 6 StdC). I partecipanti a entrambi i bracci avevano un’età mediana di 45 anni, il 52% erano uomini, il 48% donne, il 71% presentava poliartrite.
Con la TC, i pazienti trattati avevano una probabilità significativamente maggiore di raggiungere un ACR20 alla settimana 48 rispetto al gruppo di confronto (p=0,0392). Allo stesso modo, un ACR50 (p=0,0081) e un ACR70 (p=0,0058) sono stati raggiunti più frequentemente ( Tabella 1).
Gli effetti collaterali più comuni sono stati la nausea, le anomalie nel test di funzionalità epatica e le infezioni (ad esempio il normale raffreddore). Gli effetti collaterali sono stati osservati nell’88% dei pazienti (97% TC vs. 80% StdC). Ci sono stati 33 casi gravi (25 TC, 8 StdC) in 20 pazienti (14 TC, 6 StdC). Non si sono verificati decessi o effetti collaterali gravi inaspettati.
“Il trattamento mirato, guidato dal protocollo, porta a risultati articolari e cutanei significativamente migliori nei pazienti con PsA di nuova diagnosi, senza provocare effetti collaterali gravi e inaspettati”, ha concluso il dottor Coates.
Notizie promettenti sugli anticorpi del recettore IL17
Inoltre, sono attualmente in fase di ricerca due nuovi anticorpi del recettore A dell’IL17: brodalumab [2] e secukinumab [3].
Brodalumab è stato testato in 113 pazienti con PsA e in due dosi (140 o 280 mg ogni due settimane). Il placebo è stato somministrato a 55 pazienti. Il 37 e il 39% dei pazienti trattati con l’anticorpo monoclonale hanno raggiunto un ACR20 dopo la dodicesima settimana, rispettivamente, rispetto al 18% del gruppo placebo (p<0,05). I miglioramenti hanno continuato ad aumentare fino alla settimana 24. Gli effetti collaterali più comuni comprendevano infezioni lievi, artralgie e dolore orofaringeo. Non si è verificata una neutropenia grave (≥grado 2).
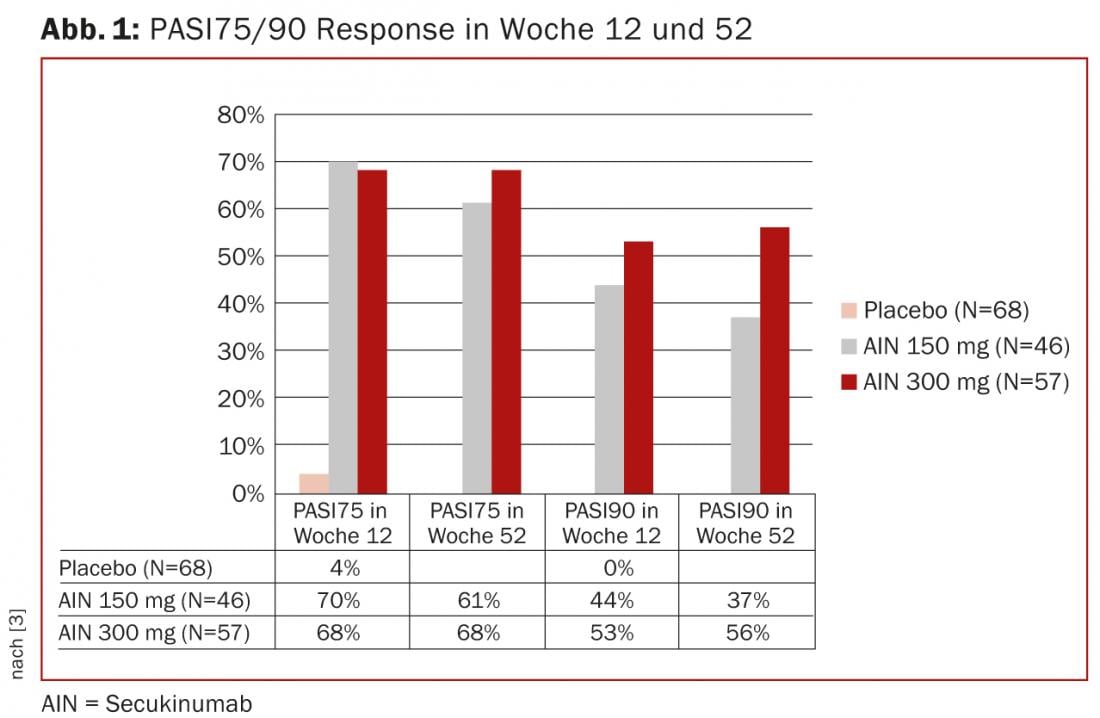
La sottoanalisi di uno studio di fase III nella psoriasi a placche ha mostrato un miglioramento significativo del PASI75 (150 mg 70%, 300 mg 68%, placebo 4%) e del PASI90 (150 mg 44%, 300 mg 53%, placebo 0%) nei 171 pazienti trattati con secukinumab dopo 12 settimane, e un miglioramento del PASI75 (150 mg 61%, 300 mg 68%) e del PASI90 (150 mg 37%, 300 mg 56%) dopo 52 settimane. (Fig. 1). D’altra parte, anche la funzionalità (HAQ-DI) è aumentata rispetto al placebo.
Fonte: Riunione annuale ACR/ARHP, 26-30 ottobre 2013, San Diego
Letteratura:
- Coates LC, et al: Risultati di uno studio controllato randomizzato che confronta il controllo stretto dell’artrite psoriasica precoce (TICOPA) con la cura standard: il controllo stretto migliora l’esito. Abstract ACR #814.
- Genovese M, et al: Risposta clinica a Brodalumab, un anticorpo contro il recettore dell’interleuchina-17, in soggetti con artrite psoriasica. Abstract ACR #817.
- Gottlieb A, et al: Secukinumab mostra un miglioramento sostanziale sia dei sintomi della psoriasi che della funzionalità fisica nei pazienti con artrite psoriasica con psoriasi a placche da moderata a grave: una sottoanalisi di uno studio di fase 3, multicentrico, in doppio cieco, controllato con placebo. Abstract ACR #319.
SPECIALE CONGRESSO 2014; 6(1): 7-8











