I pazienti con epilessia generalizzata idiopatica e i bambini con epilessia di Rolando possono non richiedere affatto una risonanza magnetica. Al contrario, la diagnostica con risonanza magnetica ad alta risoluzione deve essere assolutamente perseguita nelle epilessie focali che non possono essere trattate con i farmaci. L’intensità di campo della risonanza magnetica deve essere di almeno 1,5 Tesla, ma idealmente di 3 Tesla. L’alta risoluzione spaziale con la sequenza di risonanza magnetica con spessori di fetta ≤3 mm, osservando un rapporto segnale/rumore sufficiente, è importante per rilevare le lesioni spesso molto piccole e sottili. Le sequenze 3D con volumi di voxel isotropi non solo consentono la riformattazione multiplanare, ma sono anche particolarmente adatte alla post-elaborazione automatizzata (analisi basata sui voxel), in cui si trovano displasie aggiuntive, altrimenti non rilevate, in circa il 5% dei casi. La sequenza FLAIR ha il più alto valore diagnostico.
In genere, nella diagnostica dell’epilessia, è necessario innanzitutto distinguere tra crisi occasionali e crisi ricorrenti generalizzate o focali. Le crisi generalizzate (primarie) hanno origine da un punto specifico di una rete neuronale che coinvolge entrambi gli emisferi cerebrali, con una rapida diffusione. Il punto di insorgenza e la lateralizzazione non sono costanti da una crisi all’altra e manca una lesione epilettogena sottostante.
Le crisi focali hanno origine da una rete neuronale limitata a un emisfero cerebrale, in cui spesso si trova una lesione epilettogena. Per ogni tipo di crisi, l’esordio delle singole crisi è costante e associato a modelli preferenziali di propagazione che possono coinvolgere l’emisfero controlaterale. Le crisi focali possono progredire senza (in precedenza: crisi focale semplice) o con restrizione della coscienza (in precedenza: crisi focale complessa) e possono progredire in crisi generalizzate toniche, cloniche o tonico-cloniche (in precedenza: crisi generalizzata secondaria) [1].
L’attenzione del neuroradiologo si concentra sulle crisi focali [2]. Spesso la cosiddetta aura, cioè la fase iniziale di una crisi focale ricordata dal paziente, e i sintomi clinici durante la crisi epilettica indicano l’origine della crisi (Tab. 1).
Tuttavia, le lesioni epilettogene nelle epilessie focali sono spesso trascurate [3]. Ci sono tre ragioni principali per cui vengono trascurati:
- Le lesioni epilettogene sono spesso piccole e non occupano spazio. Difficilmente cambiano nel corso della vita e quindi si differenziano da un tumore o da un infarto, che vengono riconosciuti al più tardi durante gli esami di follow-up a causa della loro crescita o contrazione e della loro demarcazione.
- Il neuroradiologo non ha informazioni cliniche o non può classificare gli esami clinici disponibili. Cioè, non sa se può trovare una lesione epilettogena e, in caso affermativo, in quale regione del cervello deve cercarla.
- I tomogrammi MR prodotti sono qualitativamente inadeguati in termini di orientamento anatomico, risoluzione spaziale e rapporto segnale/rumore o contrasto/rumore.
Protocollo di risonanza magnetica
È necessario osservare i seguenti punti:
Intensità di campo: l’intensità di campo deve essere di almeno 1,5 Tesla, idealmente 3 Tesla. Il rapporto segnale/rumore a 3 Tesla è circa 1,8 volte superiore a quello a 1,5 Tesla.
Orientamento: gli strati trasversali (assiali) sono allineati lungo una linea che attraversa la commissura anteriore e la commissura posteriore o lungo una linea che attraversa l’asse longitudinale degli ippocampi (“angolazione temporale”). Gli strati coronali devono sempre essere allineati perpendicolarmente all’asse lungo degli ippocampi (“angolazione temporale”). Per ottenere una rappresentazione simmetrica di entrambi gli emisferi del cervello, è importante che il piano coronale sia allineato correttamente lungo l’asse a.p.. La pianificazione delle sequenze viene quindi eseguita in modo ottimale su una sequenza sagittale T1-pesata a eco gradiente con strati sottili e su una sequenza assiale T2-pesata. Le sequenze 3D con voxel isotropici consentono la riformattazione multiplanare, in modo che le angolazioni non esatte possano essere compensate post-hoc.
Risoluzione spaziale: le lesioni epilettogene con possibilità di intervento chirurgico per l’epilessia hanno spesso un diametro di soli cinque-sette millimetri. Esempi sono i piccoli cavernomi, le displasie corticali focali (FCD) di tipo 2b secondo Palmini o le piccole eterotopie nodulari periventricolari situate nella profondità del solco; queste ultime, tuttavia, senza prospettive di libertà dalle crisi dopo l’intervento chirurgico. La probabilità di rilevare una lesione epilettogena dipende, da un lato, dal contrasto con la materia grigia o bianca circostante e, dall’altro, dalla dimensione del voxel delle sequenze utilizzate. Affinché una lesione non venga ‘mascherata’ dagli effetti parziali del volume, deve avere una dimensione di tre, nel migliore dei casi due voxel. Ciò significa che lo spessore dello strato delle sequenze 2D non deve superare i tre millimetri [4].
Contrasti: la risoluzione spaziale e il rapporto segnale/rumore hanno una relazione inversa. Entrambi possono essere migliorati con un tempo di misurazione più lungo, ma allo stesso tempo aumenta la probabilità di instabilità del movimento. Pertanto, è necessario trovare un compromesso ragionevole tra la qualità dell’immagine e il tempo di misurazione. Pertanto, gli esami di risonanza magnetica sono relativamente spesso necessari in pazienti sedati o sotto anestesia per intubazione. Confrontando le sequenze 2D e 3D, le sequenze 2D di solito hanno un rapporto segnale/rumore migliore con uno spessore di fetta più elevato e una migliore risoluzione “sul piano”. Al contrario, le immagini 3D acquisite sagittalmente possono essere riformattate di conseguenza e la lesione può essere elaborata.
Postelaborazione (morfometria basata sui voxel): Per la post-elaborazione, si utilizzano sequenze 3D con voxel isotropici, di solito 1 mm3. Nella procedura sviluppata da H.J. Huppertz, basata sul software SPM, le immagini pesate in T1 vengono prima “normalizzate” a un cervello standard e corrette in intensità. Segue la segmentazione in materia grigia, materia bianca e CSF e la creazione di immagini binarie (materia grigia e materia bianca). Da questo, si possono calcolare varie mappature (“spessore, estensione, immagine di giunzione”) e le differenze “illuminate” mediante sottrazione con le immagini di un gruppo di controllo. La qualità di queste immagini dipende in larga misura dalla qualità di registrazione del singolo paziente e del gruppo di controllo, che non è del tutto indipendente dallo scanner. Le lesioni che sono state illuminate possono essere lesioni falso-positive e devono in ogni caso essere recuperabili nelle immagini strutturali [5].
Sulla base delle considerazioni di cui sopra, la Commissione per l’Imaging Strutturale della Sezione tedesca della Lega Internazionale contro l’Epilessia ha raccomandato un protocollo di risonanza magnetica costituito dalle sequenze descritte nella Tabella 2 [4].
La somministrazione di contrasto aggiuntivo può essere utilizzata per la specificazione, non per il rilevamento di una lesione epilettogena. La valutazione dell’immagine con la morfometria basata sui voxel può essere effettuata su base individuale e viene utilizzata prevalentemente dai reparti specializzati di neuroradiologia in collaborazione con i centri di chirurgia dell’epilessia.
Lesioni epilettogene
I risultati della resezione ottenuti da grandi centri di chirurgia dell’epilessia mostrano che le lesioni epilettogene possono essere differenziate in tre grandi gruppi: Sclerosi ippocampali, tumori glioneuronali, displasie corticali focali [6]:
Sclerosi dell’ippocampo: la risonanza magnetica correlata alla sclerosi dell’ippocampo consiste nell’atrofia e nell’aumento del segnale ippocampale sulle immagini FLAIR e T2-pesate TSE (Fig. 1) .
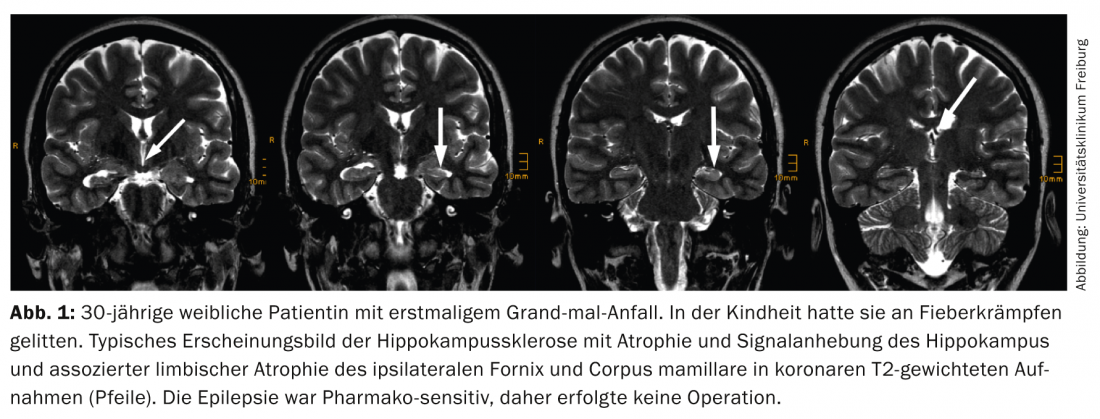
Questo schema è meglio visualizzato sulle immagini coronali ad angolo temporale di circa due o tre millimetri. Occorre prendere in considerazione i seguenti punti:
- Si prende in considerazione soprattutto lo strato che attraversa la testa dell’ippocampo, perché qui il volume relativo dell’ippocampo è maggiore e quindi le differenze laterali sono più facilmente riconoscibili. La diagnosi neuropatologica di sclerosi dell’ippocampo, invece, viene fatta su sezioni coronali attraverso il corpo dell’ippocampo, poiché solo su queste fette è possibile assegnare in modo affidabile i singoli settori sommeriani dell’ippocampo.
- Confrontando le immagini T2-pesate e FLAIR, le immagini FLAIR hanno un rapporto contrasto/rumore più elevato. Tuttavia, è svantaggioso che le strutture limbiche già sane mostrino un’intensità di segnale maggiore sulle immagini FLAIR, per cui aumenta la probabilità di diagnosi falso-positive [7].
- La sclerosi bilaterale dell’ippocampo si riscontra fino al 20% dei pazienti; in questi casi, la determinazione del tempo di rilassamento T2 può essere utile.
- L’atrofia dell’ippocampo provoca anche l’appiattimento delle digitationes hippocampi, che sono dirette verso l’alto e si vedono meglio nella testa dell’ippocampo, un effetto che si osserva anche nell’atrofia legata all’età. Allo stesso modo, si osserva spesso una dilatazione del sottocorno ventricolare, ma il sistema ventricolare è spesso asimmetrico anche negli individui sani, per cui questo segno non è molto affidabile.
- L’atrofia ippocampale senza anomalie di segnale è estremamente rara, descritta in meno del 5% delle sclerosi ippocampali confermate istologicamente.
- Ulteriori lesioni oltre alla sclerosi dell’ippocampo si riscontrano fino al 20% dei pazienti (“patologia doppia”).
- Ulteriori cambiamenti nel sistema limbico includono l’atrofia dell’amigdala, della corteccia entorinale, del corpo mamillare omolaterale, del fornice omolaterale e il disturbo della differenziazione grigio-bianco del lobo temporale anteriore. Quest’ultima è anche considerata da alcuni autori come displasia corticale focale e, insieme alla sclerosi ippocampale, come una patologia doppia.
Tumori glioneuronali: il ganglioglioma e il tumore neuroepiteliale disembrioplastico (DNT) hanno elementi neuronali e gliali (= tumori glioneuronali), sono caratterizzati dalla loro localizzazione nella corteccia e nel canale midollare adiacente e in genere causano crisi epilettiche che non possono essere trattate con i farmaci.
I correlati della risonanza magnetica del ganglioglioma sono la localizzazione corticale/sottocorticale, preferenzialmente nel giro laterale paraippocampale e temporo-occipitale. Classicamente, c’è una combinazione di cisti intracorticali, un’area circoscritta di aumento del segnale corticale/sottocorticale sulle immagini FLAIR/T2-pesate e un nodo che riceve il contrasto. La calcificazione è presente in un terzo dei casi. Se non c’è captazione di contrasto (in circa il 50%), la differenziazione dalla displasia può essere difficile. In questi casi, le cisti intracorticali in particolare sono rivoluzionarie. I gangliogliomi sono tumori WHO°I nel 90% dei casi e WHO°III nel 10% dei casi. Indicativi di un ganglioglioma WHO°III sono l’edema perifocale, la localizzazione extratemporale, il sesso maschile, l’età >di 40 anni, l’assenza di crisi epilettiche e una componente tumorale gemistocitaria [8].
I correlati della risonanza magnetica (della variante semplice) della DNT sono cisti multiple di piccole dimensioni (Fig. 2), che corrispondono istologicamente all’elemento glioneuronale e sono meglio rilevate sulle immagini TSE ad alta risoluzione pesate in T2.
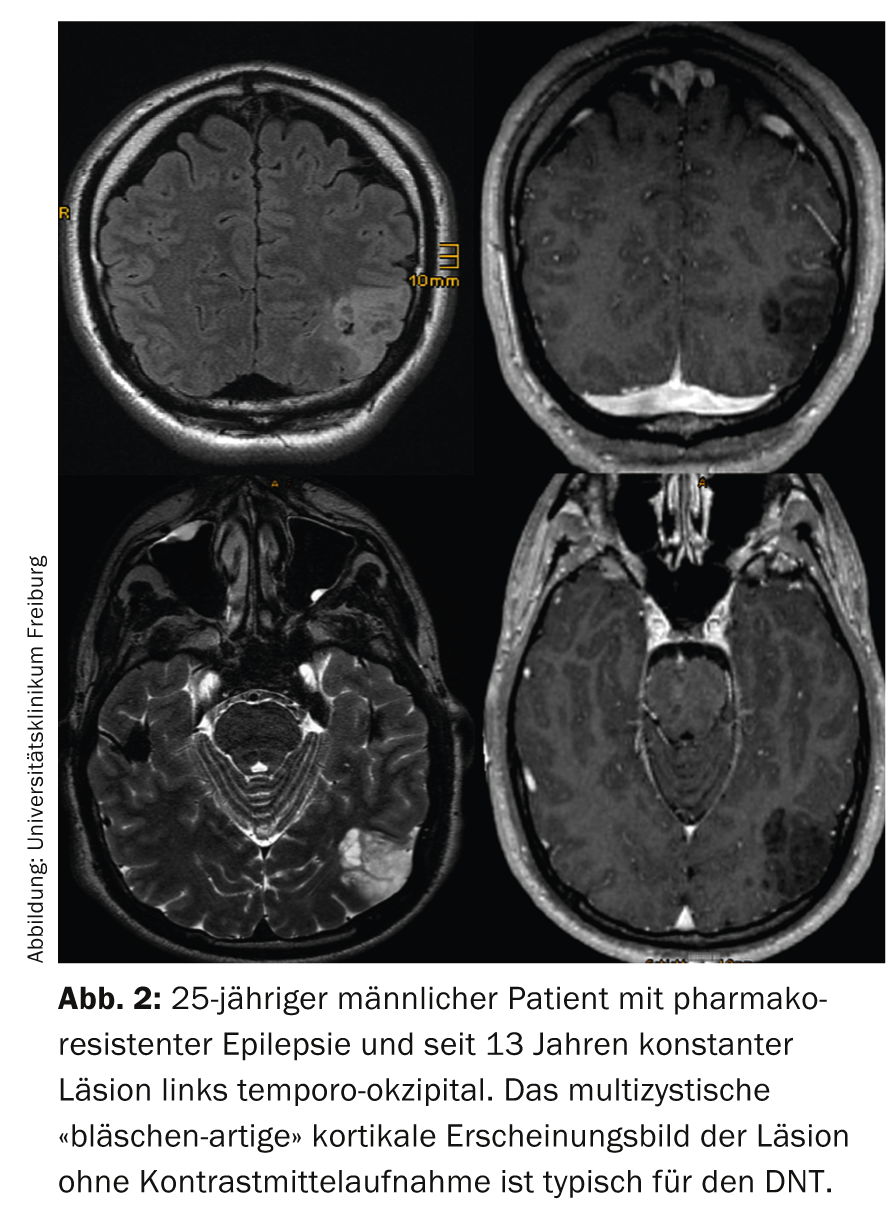
Nella variante complessa, si aggiungono calcificazioni o anche emorragie, che sono separate dall’elemento glioneuronale. A volte si nota una captazione anulare di contrasto all’interno dell’elemento glioneuronale, ma è interessante notare che questa può anche scomparire. Di importanza clinica è che i DNT sono sempre tumori WHO°I e circa il 15% dei DNT viene ancora confuso con tumori gliali (tipicamente oligodendrogliomi) [9].
Per una descrizione più dettagliata anche degli altri tumori sopra citati, si rimanda ai libri di testo [10].
I tumori astrocitari con una localizzazione simile e una simile epilettogenicità sono l’astrocitoma pilocitico e lo xantoastrocitoma pleomorfo (PXA). Nella quarta edizione della classificazione dell’OMS, il glioma angiocentrico (tumore neuroepiteliale angiocentrico, ANET), che in genere provoca crisi epilettiche e presenta somiglianze istologiche con l’ependimoma, è stato incluso anche nella categoria degli altri tumori neuroepiteliali [11]. Il termine “tumori associati all’epilessia a lungo termine” (LEATs) è anche comunemente usato per i tumori sopra menzionati [12].
Displasie corticali focali (FCD): La classificazione e la correlazione con la diagnostica per immagini non è coerente tra i diversi centri di chirurgia dell’epilessia; l’unica displasia chiaramente definita è la FCD IIb, caratterizzata da cellule a palloncino. Alla risonanza magnetica, la corteccia alterata è isointensa sulle immagini pesate in T1, da iso- a leggermente iperintensa sulle immagini pesate in T2 e leggermente iperintensa sulle immagini FLAIR. Inoltre, c’è un’iperintensità sottocorticale a forma di imbuto che si assottiglia verso il ventricolo laterale e talvolta si estende al ventricolo laterale, che è più riconoscibile sulla FLAIR che sulle immagini pesate in T2 (Fig. 3) e ha portato al nome di displasia transmantellare.
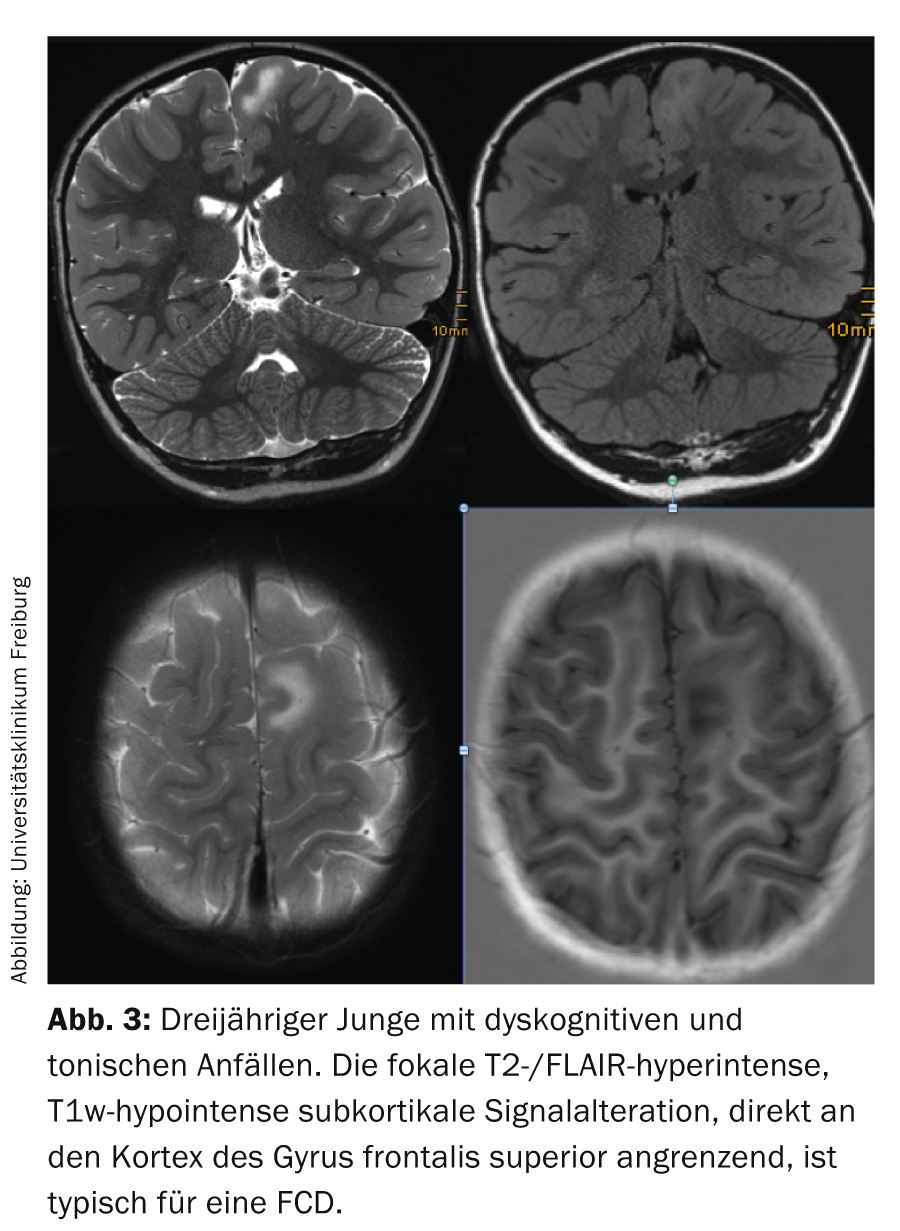
Le lesioni sono di solito solitarie e neocorticali, che interessano più spesso il lobo frontale (presumibilmente a causa delle dimensioni del lobo). Nelle lesioni multiple, pensare alla sclerosi tuberosa e cercare le calcificazioni subependimali e l’astrocitoma a cellule giganti. Le lesioni possono variare in termini di dimensioni: le lesioni molto piccole si trovano tipicamente nel solco e si perdono facilmente nelle immagini a fette assiali. A causa dell’orientamento, in questo caso sono necessarie immagini FLAIR coronali e sagittali o un set di dati 3D con riformattazioni corrispondenti. Le lesioni molto grandi possono anche interessare la maggior parte di un emisfero e spesso non sono completamente resecabili, per cui il rischio di libertà dalle crisi epilettiche dopo l’intervento scende al di sotto del 50%.
Oltre alle entità sopra menzionate, nei pazienti con epilessie focali si riscontra un gran numero di lesioni epilettogene diverse, per cui la percentuale di esami RMN-negativi diminuisce – anche se leggermente – nel tempo [6,13]. Per il medico e il paziente, inizialmente è rassicurante aver trovato la causa delle crisi epilettiche. Soprattutto nel caso di epilessie focali che non possono essere controllate con i farmaci, questo punto e il fatto che, in caso di lesioni epilettogene adatte, circa il 70% dei pazienti diventa libero da crisi grazie all’intervento chirurgico, dovrebbero essere il motivo di un esame RM mirato e di un possibile invio a un centro di chirurgia dell’epilessia.
PD Stephan Meckel, MD
Letteratura:
- Berg AT, et al: Revised terminology and concepts for organisation of seizures and epilepsies: Report of the ILAE commission on classification and terminology, 2005-2009. Epilepsia 2010;1-10 Revised terminology and concepts for organisation of seizures and epilepsies: Report of the Classification and Terminology Commission of the International League Against Epilepsy. Act Neurol 2010; 37: 120-130.
- Urbach H: Imaging delle epilessie. Eur Radiol 2005; 15: 494-500.
- von Oertzen J, et al: La risonanza magnetica standard è inadeguata per i pazienti con epilessia focale refrattaria. J Neurol Neurosurg Psychiatry 2002; 73: 643-647.
- Wellmer J, et al: Proposta di un protocollo di risonanza magnetica per il rilevamento di lesioni epilettogene nelle prime fasi ambulatoriali. Epilepsia 2013 Oct 7. [Epub ahead of print].
- Huppertz HJ: Analisi morfometrica della risonanza magnetica. In: Risonanza magnetica nell’epilessia. Ed Urbach H. Springer Heidelberg, New York, Dordrecht, Londra 2013; 73-84.
- Bien CG, et al: Tendenze nella valutazione prechirurgica e nel trattamento chirurgico dell’epilessia in un centro dal 1988 al 2009. J Neurol Neurosurg Psychiatry 2013 Jan; 84(1): 54-61.
- Hirai T, et al: Lobo limbico del cervello umano: valutazione con la risonanza magnetica Turbo Fluid-attenuated Inversion-Recovery. Radiologia 2000; 215: 470-475.
- Majores M, et al: Recidiva del tumore e progressione maligna dei gangliomi. Cancro 2008; 113: 3355-3363.
- Campos AR, et al: Tumori disembrioplastici neuroepiteliali semplici e complessi (DNT): profilo clinico, risonanza magnetica e istopatologia. Neuroradiologia 2009; 51: 433-439.
- Urbach H: Tumori associati all’epilessia e lesioni simil-tumorali. In: Risonanza magnetica nell’epilessia. Ed Urbach H. Springer Heidelberg, New York, Dordrecht, Londra 2013; 109-124.
- Louis DN, et al: La classificazione OMS 2007 dei tumori del sistema nervoso centrale. Acta Neuropathol 2007; 114: 97-109.
- Luyken C, et al: Lo spettro dei tumori associati a lungo termine: esito a lungo termine delle crisi e del tumore e aspetti neurochirurgici. Epilepsia 2003; 44: 822-830.
- Bien CG, et al: Caratteristiche ed esito chirurgico dei pazienti con epilessie refrattarie MRI-negative. Arch Neurol 2009; 66: 1491-1499.
- Wagner J, et al: L’analisi morfometrica della risonanza magnetica migliora il rilevamento della displasia corticale focale di tipo.II. Brain 2011 Oct; 134(10): 2844-2854.
InFo NEUROLOGIA & PSICHIATRIA 2014; 12(4): 4-9