Le malattie infettive sono una causa comune di annullamento di allenamenti e gare. Quale potrebbe essere il motivo? Gli atleti agonisti hanno una difesa ridotta?
È interessante che questa domanda fosse già oggetto di ricerca alla fine del XIX secolo, con le modeste conoscenze e possibilità di allora rispetto a quelle di oggi. Ci sono pubblicazioni del 1893 che hanno esaminato le reazioni dei leucociti allo sforzo fisico e hanno dimostrato che un breve periodo di dieci minuti di sforzo fisico intenso ha portato a un aumento dei globuli bianchi. Questo è stato probabilmente il primo lavoro sul tema dell’immunologia e dello sport. Oggi siamo chiaramente più avanti e l’argomento merita attenzione, poiché non è rilevante solo per la cura degli atleti, ma piuttosto per l’intera popolazione.
Nozioni fondamentali di immunologia
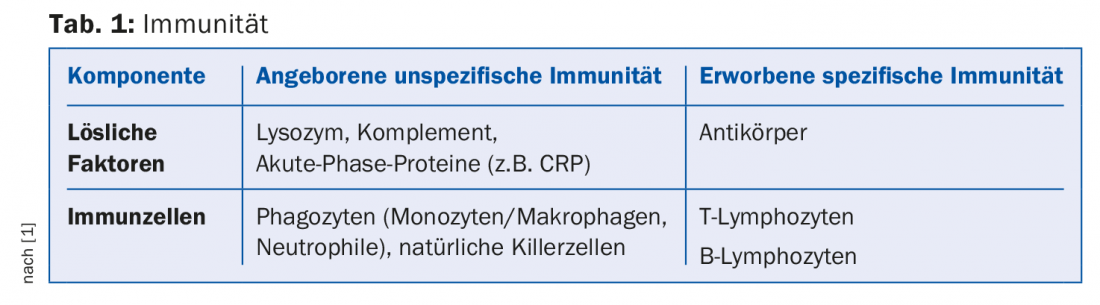
Ma prima sembra opportuno ricordare alcune nozioni di base dell’immunologia. Per resistere efficacemente a un ambiente fondamentalmente ostile, pieno di batteri, virus, funghi e parassiti, l’organismo umano dispone di vari sistemi di protezione altamente differenziati e scaglionati. Questo include la pelle e le membrane mucose del sistema di organi che sono in connessione con il mondo esterno (respirazione, digestione, sistema urogenitale) e un sistema immunitario naturale estremamente complesso. Questo permette di eliminare le sostanze estranee che sono penetrate dall’esterno. Classicamente, si distingue un sistema immunitario aspecifico da uno specifico, entrambi costituiti da una parte umorale, solubile e da una parte cellulare. Schematicamente, si può immaginare questa composizione come nella tabella 1.
A questo punto, va sottolineata l’interazione di queste diverse reazioni di difesa. A tal fine è indispensabile un flusso di comunicazione costante ed efficiente in tutto l’organismo, di cui sono responsabili le citochine. Queste sostanze chimiche rilasciate sono proteine che svolgono un ruolo essenziale nella regolazione della risposta immunitaria.
La “finestra aperta
Naturalmente, il sistema immunitario umano non esiste in modo isolato, ma funziona in stretta interazione con altre funzioni e sistemi corporei. L’età, l’ambiente, i fattori sociali e psicologici, la dieta e l’attività fisica hanno un’influenza sullo sviluppo del sistema immunitario dell’organismo. stressano il sistema immunitario in modo significativo.
Durante le attività sportive, si verificano le cosiddette reazioni immediate e le risposte immunitarie ritardate. La leucocitosi, descritta più di 100 anni fa, è la tipica risposta immediata. Nel corpo che si esibisce, vengono mobilitate le cellule immunitarie, in primo piano i leucociti. Normalmente, il 50% dei globuli bianchi circola liberamente e il 50% è attaccato all’endotelio vascolare. Molto rapidamente dopo l’inizio dello sforzo, queste cellule dormienti vengono rilasciate dalla conversione vegetativa (simpaticotonia). L’aumento della conta leucocitaria è talvolta considerevole, 20‘000/mm3 non sono rari!
Questo aumento spettacolare si normalizza dopo la fine dello stress. Durante questo periodo, si verifica un calo delle cellule natural killer, dei linfociti e delle immunoglobuline nel siero e nella saliva (dove il cambiamento può essere “facilmente” misurato) come espressione della risposta ritardata. Questo periodo è chiamato “finestra aperta”, un periodo critico in cui è favorita la comparsa di infezioni.
La curva J
Tuttavia, questo tempo sfavorevole dipende fortemente dall’intensità del carico. In linea generale, si può dire che un allenamento moderato rafforza il sistema immunitario, mentre le attività fisiche molto intense lo indeboliscono in modo significativo. In una curva descritta in letteratura come curva J, è stato rilevato che le persone meno attive hanno più infezioni rispetto agli atleti ricreativi, ma meno rispetto agli atleti agonisti.
Si può dare per scontato che durante la prestazione atletica innumerevoli funzioni corporee subiscano cambiamenti quantitativamente ma anche qualitativamente rilevanti: Le attività cardiovascolari, endocrinologiche e metaboliche di solito devono essere innalzate a un livello superiore per soddisfare la maggiore richiesta energetica. Anche il sistema di difesa ne risente, il che può spiegare il suo calo di prestazioni sfavorevole. Si ipotizza che l’aumento del volume respiratorio carichi le vie aeree di un maggior numero di germi, che l’aumento generale del flusso sanguigno alteri la permeabilità delle membrane mucose, o che i cambiamenti metabolici, come l’acidosi, o ormonali, come l’aumento del cortisolo, possano favorire i cambiamenti nelle cellule immunitarie attraverso meccanismi di soppressione.
Oltre a questi fattori direttamente correlati all’attività fisica, anche lo stile di vita degli atleti agonisti svolge un ruolo immunologicamente bionegativo: vivere in un ambiente collettivo con una trasmissione facilitata di microrganismi infettivi, lavorare all’aperto, in condizioni climatiche sfavorevoli con rischio di ipotermia o una maggiore tendenza dei batteri a moltiplicarsi con il calore. Anche la psiche è appesantita – la tendenza all’infezione aumenta in situazioni di stress con mancanza di sonno (jet lag).
Anche l’alimentazione è in cima alla lista delle cause: Malnutrizione in generale, frequenti cambiamenti nelle abitudini alimentari, carenze nell’equilibrio vitaminico e minerale.
Come prevenire?
Queste possibili ragioni mostrano la direzione in cui deve andare la profilassi per gli atleti agonisti: un’attenta pianificazione del programma di allenamento (soprattutto i tempi di recupero), una rigenerazione mirata (sauna), il sonno, un’alimentazione attenta (eventualmente integrazione con vitamine e minerali), le vaccinazioni e le banali misure igieniche (cambio di vestiti, asciugatura dei capelli, ecc.). Si deve anche considerare la possibilità di evitare contatti potenzialmente infettivi (ad esempio, durante le conferenze stampa).
Ciò che può sembrare evidente a prima vista, è estremamente complicato da realizzare nella pratica e, in base alla mia esperienza personale, è uno dei compiti più ingrati di un medico sportivo supervisore.
Un’ultima ma importante nota in relazione allo sport e alle infezioni: Anche se la malattia è di solito lieve e breve, la formazione deve essere riprogrammata durante questo periodo. Non faccia esercizio se ha febbre, gonfiore dei linfonodi o spossatezza generale. Gli esperimenti hanno dimostrato che le infezioni sono più gravi se si è svolto un lavoro fisico pesante durante il periodo di incubazione. Inoltre, aumenta il rischio di miocardite e quindi di morte cardiaca acuta. Una regola empirica consente di riprendere l’allenamento leggero dopo un numero di giorni doppio rispetto ai giorni di febbre, cioè, ad esempio, due giorni di febbre, altri quattro giorni per iniziare.
Negli sport di squadra, è necessario adottare misure rigorose per evitare epidemie con gravi conseguenze sportive.
Letteratura:
- Weineck J: Biologia dello sport. 10ª edizione rivista e ampliata. Spitta Verlag 2009.
Ulteriori letture:
- Knechtle B: Attività fisica, sistema immunitario e cancro. Giornale svizzero di medicina dello sport e traumatologia sportiva 2003; 51(3): 145-151.
- Steidl A, et al.: Attività sportiva, sistema immunitario e suscettibilità alle infezioni. Giornale austriaco di medicina dello sport 1996; 1-2: 1-24.
- Schwaninger L, Jenoure A: Effetto dell’attività fisica nelle pazienti con cancro al seno che assumono inibitori dell’aromatasi. Tesi di diploma dell’Università di Scienze Applicate di Zurigo 2017.
PRATICA GP 2018; 13(1): 4-5