Se il tumore viene diagnosticato per la prima volta durante la gravidanza, esistono procedure terapeutiche consolidate per il secondo e terzo trimestre. Se si verifica una gravidanza dopo la terapia del tumore, è necessario un attento monitoraggio. Le nascite premature imminenti e il ritardo di crescita fetale possono quindi essere rilevati precocemente.
In Svizzera, ogni anno a più di 38.500 persone viene diagnosticato un tumore. Il 13% dei tumori si verifica prima dei 50 anni, cioè per lo più durante la fase fertile della vita. Ogni anno, vengono registrati circa 190 nuovi casi nei bambini. I più comuni sono le leucemie (34%), i tumori del sistema nervoso centrale (21%) e i linfomi (11%). Le possibilità di guarigione sono notevolmente migliorate e oggi raggiungono l’80% [1].
Le terapie citotossiche (radio e chemioterapie) possono interrompere temporaneamente o definitivamente la funzione testicolare e ovarica. L’entità del danno gonadico dipende dal tipo e dall’intensità del trattamento, nonché da fattori individuali come l’età biologica. A causa dell’aumento dei tassi di sopravvivenza, sempre più pazienti devono affrontare le conseguenze a lungo termine della chemioterapia o della radioterapia. Poiché le gonadi (ovaie e testicoli) sono particolarmente sensibili a tali esposizioni, spesso si pone anche la questione degli effetti sulla gravidanza.
D’altra parte, le statistiche mostrano che i genitori sono molto più anziani al momento della nascita del primo figlio rispetto a decenni fa. Ci troviamo quindi sempre più spesso di fronte al problema che la pianificazione familiare non è ancora stata completata al momento della diagnosi o del trattamento del cancro. Pertanto, anche la frequenza delle diagnosi di tumore in gravidanza è in aumento, con una prevalenza di uno o due casi ogni 1000 gravidanze [2].
Fertilità femminile dopo la terapia oncologica
I trattamenti oncologici possono includere misure chirurgiche, radioterapia, chemioterapia, procedure endocrinologiche o immunologiche, a seconda del tipo di tumore.
Le considerazioni sull’influenza delle terapie oncologiche su un successivo desiderio di avere figli si concentrano di solito sulle limitazioni della funzione gonadica, ma devono essere presi in considerazione anche gli effetti sull’utero e le malattie materne concomitanti. La radioterapia, ad esempio, può provocare una fibrosi, che impedisce uno sviluppo fetale tempestivo fino alla data prevista per il parto. La radioterapia dell’addome o della pelvi può aumentare il rischio di aborto spontaneo di un fattore da 1,5 a 2. Oltre al danno diretto all’endometrio, la fibrosi del miometrio o dei vasi sanguigni che lo riforniscono è discussa come possibile causa [3].
La terapia del tumore può anche ridurre la capacità di recupero dell’organismo della madre in una gravidanza successiva, ad esempio diminuendo la funzione del cuore, dei reni o dei polmoni. Se, ad esempio, la terapia con antracicline provoca una cardiomiopatia, la funzione circolatoria materna è compromessa durante la gravidanza [4].
Se le ovaie, l’utero o i testicoli sono colpiti da tumori, l’asportazione chirurgica degli organi porta inevitabilmente alla perdita della fertilità. In questi casi, solo la donazione di ovuli o sperma, la maternità surrogata o l’adozione possono soddisfare il desiderio di avere un figlio.
La chemioterapia o la radioterapia possono influenzare le gonadi distruggendo i follicoli primordiali nelle ovaie o gli spermatogoni nei testicoli. La tossicità della chemioterapia è determinata dal principio attivo, dalla dose, dalla forma di applicazione e dalla combinazione. L’entità della gonadotossicità è legata alla malattia, all’età, al sesso e alla fertilità prima della terapia tumorale. Sono possibili anche danni all’asse ipotalamo-ipofisi. L’effetto locale della radioterapia dipende dal campo di irradiazione, dalla dose di radiazioni e dal frazionamento.
I trattamenti endocrini – come quelli spesso utilizzati per il carcinoma mammario – hanno un impatto sulla funzione ovarica e sull’endometrio [5].
Finora, non ci sono quasi dati sugli effetti dell’immunoterapia sulla fertilità [6].
I farmaci citostatici sono dannosi per le gonadi in diversi modi. Se la pianificazione familiare non è stata completata, si devono evitare i farmaci citostatici fortemente gonadotossici (tab. 1). I farmaci citostatici con un basso rischio di danno ovarico includono metotrexato, 5-fluorouracile, vincristina, vinblastina, bleomicina e actinomicina. Il rischio di amenorrea permanente varia notevolmente con i diversi regimi.
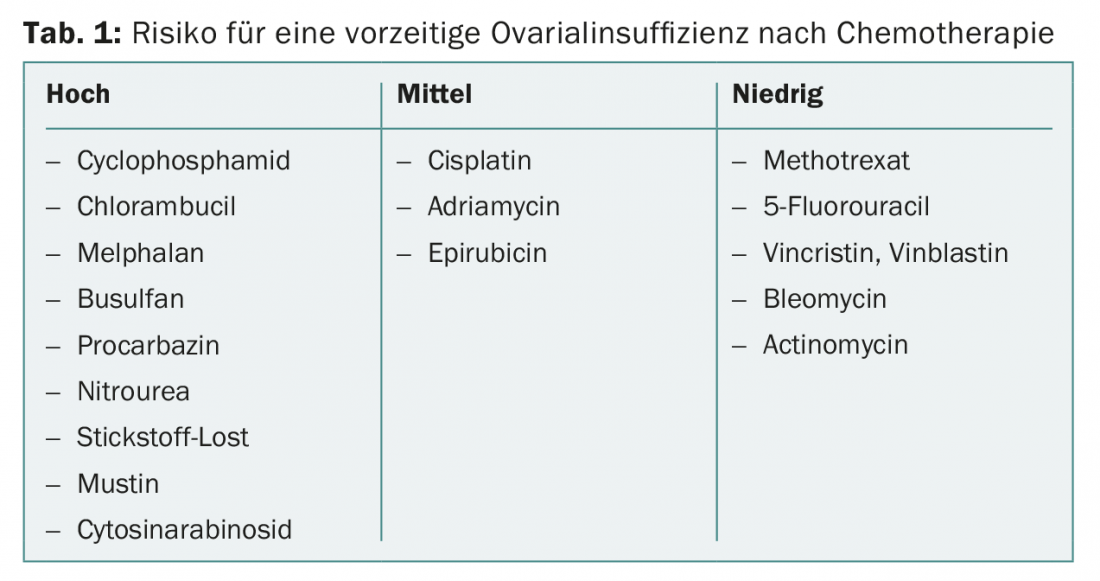
I trattamenti che hanno almeno l’80% di probabilità di causare amenorrea o azoospermia persistente sono considerati gravemente gonadotossici. Questi includono, ad esempio, l’irradiazione totale del corpo come parte di un trapianto di cellule staminali. Nelle donne di età superiore ai 40 anni, si può prevedere che la menopausa si verifichi entro un anno nel 40-100% dei casi dopo la chemioterapia con ciclofosfamide [7].
Le terapie che provocano amenorrea nel 40-60% dei casi sono considerate moderatamente gonadotossiche. Questo include, ad esempio, la chemioterapia adiuvante per il cancro al seno nelle donne di età compresa tra i 30 e i 39 anni o la chemioterapia di seconda linea per il morbo di Hodgkin .
La chemioterapia di prima linea secondo il regime ABVD per la malattia di Hodgkin ( ), ad esempio, ha una bassa gonadotossicità. Il 45% delle donne con un’età media di 26 anni e il 53% degli uomini con un’età media di 28 anni hanno ottenuto una gravidanza dopo la chemioterapia ABVD [8].
Il numero di follicoli primordiali presenti alla nascita diminuisce continuamente nell’organismo femminile fino alla menopausa. Questo processo viene accelerato dalle terapie citotossiche, in modo che la perdita della funzione ovarica avvenga prima. Le sopravvissute a lungo termine a un tumore maligno nell’infanzia raggiungono la menopausa molto prima delle loro sorelle e non dovrebbero quindi soddisfare il desiderio di avere figli troppo tardi.
La probabilità di perdita completa della funzione ovarica aumenta con l’età. Le donne di età superiore ai 40 anni hanno una riserva ovocitaria più ridotta, per cui in loro si deve prevedere una perdita permanente della funzione già con la radioterapia con dosi comprese tra 5 e 6 Gy. Le donne più giovani, invece, possono tollerare fino a 20 Gy. La radioterapia al bacino nell’infanzia o nell’adolescenza può portare a una riduzione del volume uterino, a una riduzione dello spessore dell’endometrio o a una perdita di elasticità della muscolatura uterina.
L’insufficienza ovarica acuta si è verificata in 215 (6,3%) dei 3390 pazienti del Childhood Cancer Survivor Study (CCSS) negli Stati Uniti [9]. Tra le 5149 donne sopravvissute di età compresa tra i 15 e i 44 anni, il tasso di gravidanza era inferiore del 19% rispetto ai fratelli non affetti (RR 0,81; 95% CI 0,73-0,90).
I cicli irregolari spesso indicano un inizio precoce della menopausa. Un basso livello di AMH (ormone anti-mülleriano) o di inibina B, nonché un elevato FSH al terzo giorno del ciclo e la mancanza di evidenza ecografica di follicoli in via di maturazione indicano un disturbo della funzione ovarica e sono adatti come criteri diagnostici.
Fertilità maschile dopo la terapia del tumore
Negli uomini, può verificarsi un’oligospermia temporanea anche con dosi di radiazioni di 0,1 Gy. Dosi più elevate spesso portano all’interruzione completa della produzione di sperma. Tuttavia, a volte si è registrato un ritorno della fertilità dopo anni. Le dosi di radiazioni superiori a 6 Gy spesso causano infertilità permanente. I dati sul livello delle dosi di radiazioni in caso di perdita della fertilità variano notevolmente nella letteratura [10].
Il 30% delle terapie contro i tumori infantili provoca effetti gonadotossici nei ragazzi con infertilità permanente [11]. L’entità e la durata del danno dipendono dal farmaco citostatico somministrato e dalla dose totale. In particolare, gli alchilanti come il busulfano, il cisplatino, la ciclofosfamide, l’ifosfamide e la procarbazina sono noti per causare un’infertilità prolungata [12]. La maggior parte delle chemioterapie in età pediatrica consiste in combinazioni di diversi farmaci citostatici, per cui gli effetti sinergici possono portare all’infertilità anche a dosi inferiori dei singoli principi attivi.
Oltre agli spermiogrammi patologici, l’inibina B bassa e l’FSH elevato testimoniano l’entità della fertilità maschile compromessa.
Protezione della fertilità
Se le terapie gonadotossiche sono necessarie nei pazienti in età fertile, al giorno d’oggi deve essere fornita una spiegazione dettagliata delle opzioni per le misure di conservazione della fertilità.
Le misure di medicina riproduttiva con la crioconservazione di ovociti e spermatozoi devono quindi essere discusse come parte del concetto terapeutico. Mentre questo non presenta problemi con lo sperma, ci sono alcune criticità nella crioconservazione degli embrioni fecondati dopo la fecondazione in vitro: La stimolazione ormonale dell’ovaio per ottenere gli ovociti non solo ritarda la chemioterapia, ma può anche stimolare la crescita tumorale nei tumori positivi ai recettori ormonali.
Se il trattamento del tumore ha provocato l’azoospermia, gli spermatozoi possono anche essere estratti chirurgicamente dal tessuto testicolare con l’estrazione dello sperma testicolare (TESE).
Le misure di conservazione della fertilità per le donne, invece, sono molto più complicate e in parte sono solo in fase sperimentale.
Il vantaggio di proteggere l’ovaio “immobilizzando” l’asse ipofisi-ovaio durante la chemioterapia con gli agonisti LHRH è controverso [13].
Il trattamento di stimolazione ovarica per ottenere ovociti e la crioconservazione degli ovociti fecondati sono procedure di routine consolidate nel contesto della fecondazione in vitro. Nei centri specializzati di medicina riproduttiva, si effettua anche la crioconservazione di ovuli non fecondati. La stimolazione ovarica per ottenere gli ovociti può essere eseguita in donne post-puberali fino all’età di circa 40 anni. La possibilità di gravidanza dopo la crioconservazione di ovuli fecondati prima della terapia citotossica è stimata al 40% nelle pazienti di età compresa tra i 18 e i 25 anni, al 35% circa tra i 26 e i 30 anni, al 30% circa tra i 31 e i 35 anni e al 25% circa tra i 36 e i 40 anni; queste cifre sono tassi di gravidanza cumulativi dopo diversi cicli di scongelamento [14].
Al contrario, il prelievo laparoscopico e la crioconservazione del tessuto ovarico sono ancora una tecnica sperimentale per la conservazione della fertilità. Le donne giovani con un’elevata riserva ovarica sono particolarmente adatte. Tuttavia, quando si trapianta il tessuto ovarico, si deve considerare anche il rischio potenziale di trasmissione di cellule maligne [15].
In caso di irradiazione terapeutica della pelvi, la trasposizione chirurgica delle ovaie (ooforopessi) è un’opzione per rimuovere il tessuto ovarico dal campo di irradiazione immediato.
Tassi di gravidanza dopo la diagnosi di tumore
Spesso c’è incertezza sull’intervallo di tempo necessario tra la fine della chemioterapia e l’inizio della gravidanza. Spesso si consiglia un intervallo di due anni dopo il completamento della terapia tumorale, soprattutto perché il rischio di recidiva è maggiore poco dopo la terapia tumorale nel caso di tumori aggressivi.
Tra gli ex pazienti di oncologia pediatrica con un’età media di circa 24 anni, il tasso di fertilità era del 77% rispetto al 90% della popolazione generale corrispondente all’età. In questo contesto, le persone colpite hanno espresso il timore che anche il bambino possa sviluppare il cancro o che la loro stessa malattia possa ripresentarsi [16].
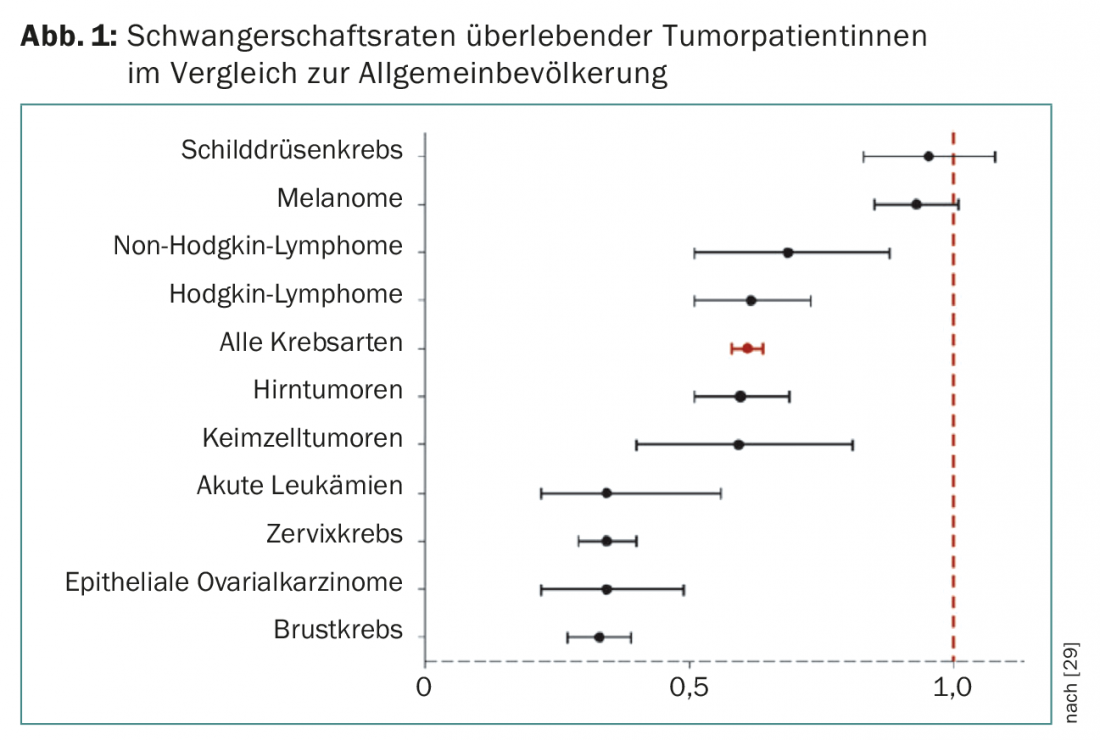
I tassi di gravidanza delle pazienti con tumore trattate con successo sono, a seconda del tipo di tumore (Fig. 1) , significativamente più bassi rispetto ai dati della popolazione generale comparabile [17].
La prognosi del tumore dopo la gravidanza
A seconda del tipo di tumore, le persone colpite sono talvolta preoccupate anche della misura in cui la gravidanza potrebbe peggiorare la prognosi della malattia materna sottostante. Ovviamente, però, una gravidanza più tardiva non influisce negativamente sulla prognosi. Questo vale anche per i tumori ormono-dipendenti, come il carcinoma mammario [18]. In uno studio recente, non è stata osservata alcuna differenza nella sopravvivenza libera da malattia in 333 pazienti con carcinoma mammario positivo al recettore degli estrogeni e successiva gravidanza a un follow-up di 7,2 anni rispetto a una popolazione di controllo senza gravidanze [19]. Una meta-analisi di 14 studi sulla prognosi del carcinoma mammario ha mostrato un tasso di mortalità inferiore del 41% dopo l’inizio della gravidanza rispetto alle pazienti con carcinoma mammario senza gravidanze [20]. Tuttavia, questo potrebbe anche essere dovuto al fatto che i pazienti con una buona prognosi dopo la terapia del tumore hanno maggiori probabilità di avere il coraggio di realizzare il loro desiderio di avere un figlio.
Effetti della terapia oncologica sulla prole
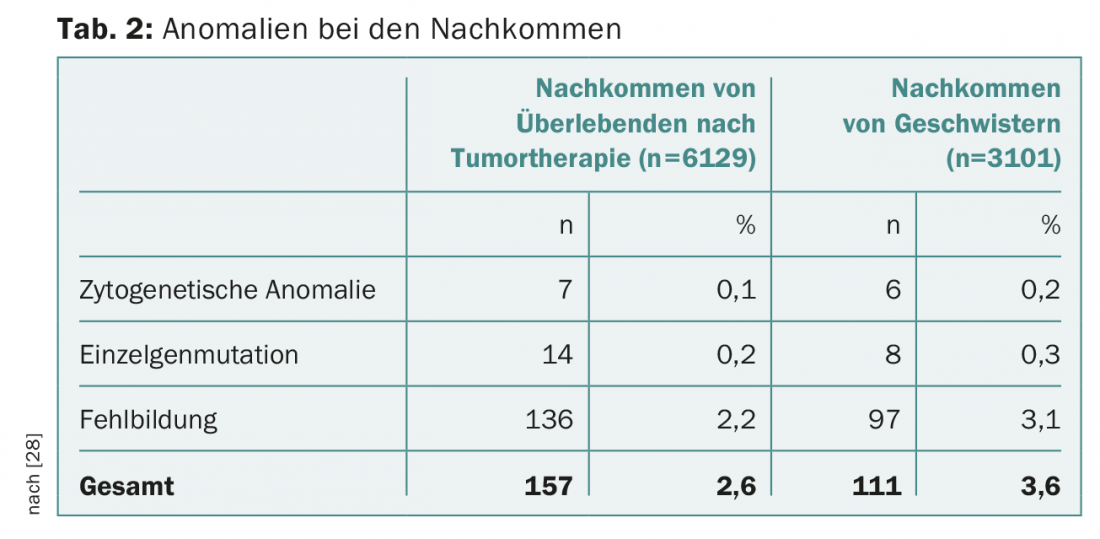
Dopo la terapia del tumore, i futuri genitori sono spesso oppressi da domande sui possibili danni alla loro prole. Il rischio di malformazione dei bambini non aumenta dopo la chemioterapia parentale, secondo le conoscenze attuali. Il follow-up di oltre 4000 gravidanze dopo la chemioterapia materna non ha mostrato un aumento del tasso di malformazioni fetali [21]. Il database del National Cancer Institute americano contiene più di 10.000 pazienti con tumori maligni nell’infanzia o nell’adolescenza, trattati tra il 1970 e il 1986. Un peso alla nascita inferiore al decimo percentile è stato registrato significativamente più spesso, 18,2% contro 7,8% (OR 4,0; 95% CI 1,6-9,8; p=0,003), soprattutto dopo la radioterapia uterina superiore a 5 Gy [22]. Tuttavia, non c’è stato un aumento delle anomalie congenite degli organi, delle sindromi citogenetiche o dei difetti genetici nella prole (Tab. 2).
Uno studio di coorte retrospettivo con dati provenienti dai registri dei tumori e delle nascite di quattro regioni degli Stati Uniti ha analizzato la prole di 1898 pazienti affetti da tumore con una prima diagnosi prima dei 20 anni (periodo: 1973-2000) rispetto a un gruppo di controllo non affetto (n=14 278). C’è stato un aumento significativo delle nascite pretermine (RR 1,54; 95% CI 1,30-1,83) e della prole con un peso alla nascita inferiore a 2500 g (RR 1,31; 95% CI 1,10-1,57). Tuttavia, in questo caso non è stato osservato alcun aumento dei tassi di malformazione, di morte fetale intrauterina o di aberrazioni cromosomiche nella prole [23]. Una valutazione corrispondente delle gravidanze di pazienti maschi sopravvissuti al tumore (n=470) non ha mostrato alcun aumento di nascite premature, ritardi nella crescita, tassi di malformazione o aberrazioni cromosomiche [24].
Una recente revisione esamina l’esito riproduttivo dopo una terapia di successo per la leucemia e il linfoma infantile e adolescenziale, includendo 18 studi rilevanti [3]: Nei sopravvissuti a lungo termine non è stato riscontrato alcun aumento degli aborti spontanei, del diabete o dell’anemia materna, dei nati morti, delle malformazioni fetali o dei tumori nella prole. Tuttavia, il tasso di nascite vive era inferiore rispetto a una popolazione di controllo non esposta, mentre le nascite pretermine e il basso peso alla nascita erano più frequenti.
Terapia del tumore durante la gravidanza
Se un tumore viene diagnosticato per la prima volta durante la gravidanza, esistono procedure terapeutiche tollerabili sia per la madre che per il feto. Nella scelta del trattamento, il benessere materno e quello fetale devono essere soppesati.
Il carcinoma mammario, il carcinoma cervicale, i tumori maligni ematologici e i melanomi rappresentano il 70% di tutte le diagnosi di tumore in gravidanza [25].
L’opportunità di iniziare una terapia sistemica in gravidanza dipende dallo stadio del tumore, dall’età gestazionale, dal tipo di tumore, dal beneficio atteso e dai rischi da temere. Poiché i farmaci citostatici possono compromettere l’organogenesi, esiste un rischio del 10-20% di malformazioni durante la chemioterapia nel primo trimestre. Al contrario, il tasso di aborto spontaneo con l’applicazione di farmaci citostatici nel secondo e terzo trimestre corrisponde al rischio generale di base del 3-5% [26]. La maggiore esperienza in gravidanza è disponibile per il carcinoma mammario: I regimi terapeutici con antracicline come FEC (5-fluorouracile, epirubicina, ciclofosfamide) o FAC (5-fluorouracile, doxorubicina, ciclofosfamide) si sono dimostrati validi [27]. I taxani e i composti di platino possono essere utilizzati anche in gravidanza.
Per quanto riguarda le immunoterapie, attualmente mancano prove sufficienti in gravidanza. La terapia ormonale deve essere evitata durante la gravidanza. In termini di esito della gravidanza, sta emergendo un moderato aumento delle nascite pretermine e della restrizione della crescita.
Letteratura:
- Ufficio federale di statistica (UST): Rapporto sul cancro in Svizzera 2015. Stato e sviluppi. Neuchâtel 2016.
- Eibye S, Kjaer SK, Mellemkjaer L: Incidenza del cancro associato alla gravidanza in Danimarca 1997-2006. Obstet Gynecol 2013; 122: 608-617.
- Shliakhtsitsava K, et al: Esiti della gravidanza e della salute del bambino nei sopravvissuti alla leucemia e al linfoma pediatrici e giovani adulti: una revisione sistematica. Leuk Lymphoma 2018; 59(2): 381-397.
- Kort JD, et al: Problemi di fertilità nella sopravvivenza al cancro. CA Cancer J Clin 2014 Mar-Apr; 64(2): 118-134.
- Lambertini M, et al: Cancro e conservazione della fertilità: raccomandazioni internazionali da un incontro di esperti. BMC Med 2016; 14: 1.
- Balachandren N, Davies M: Fertilità, riserva ovarica e cancro. Maturitas 2017; 105: 64-68.
- Gadducci A, Cosio S, Genazzani AR: Funzione ovarica e problemi di maternità nelle sopravvissute al cancro al seno. Gynecol Endocrinol 2007; 23(11): 625-631.
- Boltežar L, Pintarić K, Jezeršek Novaković B: Fertilità nei pazienti giovani dopo il trattamento del linfoma di Hodgkin: un’indagine in un unico centro. J Assist Reprod Genet 2016; 33(3): 325-333.
- Metzger ML, et al: Salute riproduttiva femminile dopo i tumori dell’infanzia, dell’adolescenza e del giovane adulto: linee guida per la valutazione e la gestione delle complicanze riproduttive femminili. J Clin Oncol 2013; 31(9): 1239-1247.
- Bruhn C: Gravidanza dopo o durante il cancro. Dtsch Med Wochenschr 2014; 139: 1146-1147.
- Green DM, et al: Fertilità dei maschi sopravvissuti al cancro infantile: un rapporto del Childhood Cancer Survivor Study. J Clin Oncol 2010; 28(2): 332-339.
- Ginsberg JP: Documento didattico: l’effetto della terapia oncologica sulla fertilità, la valutazione della fertilità e le opzioni di conservazione della fertilità per i pazienti pediatrici. Eur J Pediatr 2011; 170(6): 703-708.
- Senra JC, et al: Agonisti dell’ormone di rilascio delle gonadotropine per la protezione delle ovaie durante la chemioterapia del cancro: revisione sistematica e meta-analisi. Ultrasound Obstet Gynecol 2017 Oct 21. DOI: 10.1002/uog.18934 [Epub ahead of print].
- Wunder C, et al.: Raccomandazioni svizzere sulla preservazione della fertilità per le pazienti in età fertile prima delle terapie citotossiche. Schweiz Med Forum 2012; 37: 708-709.
- Società americana di medicina riproduttiva, Comitato di pratica: Crioconservazione del tessuto ovarico: un parere del comitato. Fertil Steril 2014; 101(5): 1237-1243.
- Reinmuth S, et al: Avere figli dopo essere sopravvissuti al cancro nell’infanzia o nell’adolescenza – risultati di un sondaggio a Berlino. Clin Padiatr 2008; 220: 159-165.
- Stensheim H, et al: Gravidanza dopo il cancro dell’adolescente e dell’adulto: uno studio di coorte abbinato basato sulla popolazione. Int J Cancer 2011; 129: 1225-1236.
- Partridge AH, Ruddy KJ: Fertilità e trattamento adiuvante nelle giovani donne con cancro al seno. Seno 2007; 16(Suppl 2): S175-181.
- Lambertini M, et al: Sicurezza a lungo termine della gravidanza dopo il cancro al seno in base allo stato del recettore degli estrogeni. J Natl Cancer Inst 2017 Oct 26. DOI: 10.1093/jnci/djx206 [Epub ahead of print].
- Azim HA Jr, et al: Sicurezza della gravidanza dopo la diagnosi di cancro al seno: una meta-analisi di 14 studi. Eur J Cancer 2011; 47(1): 74-83.
- Hawkins MM: Esito della gravidanza e prole dopo un tumore infantile. BMJ 1994; 309(6961): 1034.
- Green DM, et al: Insufficienza ovarica ed esiti riproduttivi dopo il trattamento del cancro infantile: risultati del Childhood Cancer Survivor Study. J Clin Oncol 2009; 27(14): 2374-2381.
- Mueller BA, et al: Esiti della gravidanza nelle donne sopravvissute al cancro dell’infanzia e dell’adolescenza: un’analisi collegata del registro dei tumori e delle nascite. Arch Pediatr Adolesc Med 2009; 163(10): 879-886.
- Chow EJ, et al: Esiti riproduttivi nei sopravvissuti al cancro infantile di sesso maschile: un’analisi collegata del registro dei tumori e delle nascite. Arch Pediatr Adolesc Med 2009; 163(10): 887-894.
- Boere I, et al: Cancro in gravidanza: sicurezza ed efficacia delle terapie sistemiche. Curr Opin Oncol 2017; 29(5): 328-334.
- Ngu SF, Ngan HY: Chemioterapia in gravidanza. Best Pract Res Clin Obstet Gynaecol 2016; 33: 86-101.
- Shachar SS, et al: Gestione multidisciplinare del cancro al seno durante la gravidanza. Oncologo 2017; 22(3): 324-334.
- Green DM, et al: Fertilità delle donne sopravvissute al cancro infantile: un rapporto dello studio sui sopravvissuti al cancro infantile. J Clin Oncol 2009; 27(16): 2677-2685.
- Peccatori FA, et al: Cancro, gravidanza e fertilità: Linee guida di pratica clinica ESMO per la diagnosi, il trattamento e il follow-up. Ann Oncol 2013; 24(Suppl 6): vi160-170.
InFo ONCOLOGIA & EMATOLOGIA 2017; 5(6): 27-30











