Gli antidepressivi vengono prescritti troppo spesso – contrariamente agli studi, che attestano solo una bassa efficacia degli agenti attivi comuni per gli episodi depressivi lievi, e contrariamente alle raccomandazioni delle linee guida. Quando ha senso utilizzarlo?
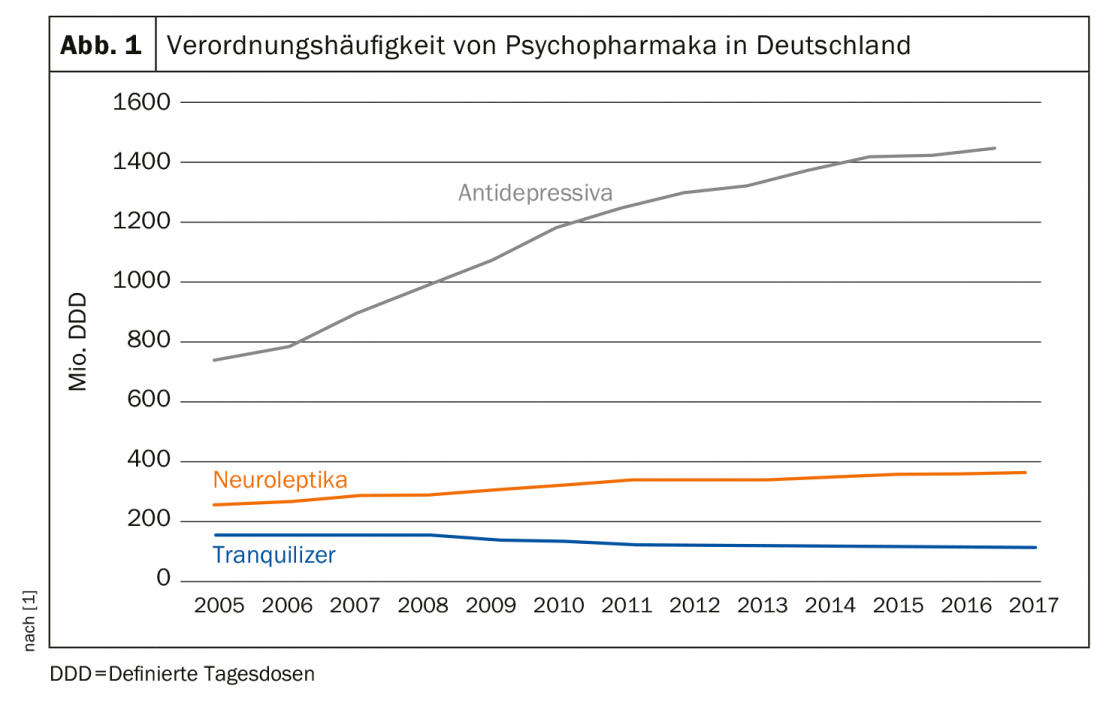
La frequenza di prescrizione degli antidepressivi è raddoppiata in Germania dal 2005. Questo è il risultato del Rapporto sulla prescrizione farmaceutica 2018 (Fig. 1) [1]. Questa tendenza è evidente anche in altri Paesi industrializzati occidentali, tra cui la Svizzera. Circa il 40% di coloro che cercano un trattamento per problemi di salute mentale assumono antidepressivi, le donne con una frequenza doppia rispetto agli uomini [2]. Negli Stati Uniti, le cifre sono quasi spaventose: il 12% di tutti gli americani di età superiore ai dodici anni assume uno psicofarmaco in modo permanente, soprattutto dal gruppo degli antidepressivi. Sulla 125. Al 5° Congresso della Società Tedesca di Medicina Interna, il Prof. Dr. Gerhard Gründer dell’Istituto Centrale per la Salute Mentale di Mannheim ha quindi messo in guardia contro l’uso non riflesso. Questo perché sono problematici anche i non infrequenti fenomeni di interruzione, che non sono ancora presi abbastanza sul serio e possono involontariamente portare a una terapia a lungo termine.
Triplicazione dei casi di malattia
Gli antidepressivi sono gli psicofarmaci più comunemente prescritti. Uno dei motivi potrebbe essere il numero crescente di pazienti – e il fatto che sempre più persone parlano della loro malattia mentale. Il Rapporto DAK sulla salute 2019 afferma che il numero di giorni e di casi di assenza per malattia è triplicato negli ultimi vent’anni. La parte del leone delle malattie mentali è rappresentata dall’episodio depressivo (64,9%) o dal disturbo depressivo ricorrente (28,4%), seguito dalle reazioni allo stress grave e dai disturbi dell’adattamento (51,4%). Ci sono differenze specifiche di genere: le donne sono colpite più spesso degli uomini. Per le donne, l’elenco dei disturbi è guidato dai problemi del sistema muscolo-scheletrico, seguiti da vicino dalle malattie mentali. Anche gli uomini si ammalano soprattutto nel sistema muscolo-scheletrico, mentre i disturbi psicologici sono solo al terzo posto. Tuttavia, il numero di casi di malattia mentale non segnalati è probabilmente più alto, soprattutto perché questi possono talvolta “nascondersi” dietro sintomi somatici. Se si mettono in relazione i casi di assenza per malattia con i giorni di assenza per malattia, si può osservare non solo una maggiore frequenza di assenze per malattia con l’aumentare dell’età, ma anche una maggiore durata dell’assenza per malattia [3]. L’inibizione a prescrivere uno psicofarmaco è bassa tra alcuni specialisti e fornitori di cure primarie, alla luce di questi dati. La speranza: un aiuto rapido per il paziente. Ma cosa dicono gli studi sull’efficacia degli antidepressivi?
L’efficacia è sovrastimata
Nella più grande analisi di rete fino ad oggi, Cipriani e colleghi hanno confrontato 21 antidepressivi sulla base di 522 studi controllati con placebo e studi testa a testa con un totale di 116 477 partecipanti [4]. La meta-analisi ha mostrato: tutti i principi attivi testati hanno un’efficacia significativamente migliore rispetto al placebo. Tuttavia, la dimensione dell’effetto è relativamente piccola. “Gli psichiatri tendono anche a sopravvalutare un po’ l’efficacia degli antidepressivi”, commenta il Prof. Gründer. Un’altra osservazione della meta-analisi è stata che le nuove sostanze hanno sempre ottenuto risultati migliori rispetto a quelle che erano già un po’ più vecchie e servivano come sostanze di riferimento. Nel confronto testa a testa, escitalopram, mirtazapina, paroxetina, agomelatina e sertralina si sono distinti in particolare con una risposta relativamente alta e un basso tasso di abbandono. Al contrario, la reboxetina, il trazodone e la fluvoxamina presentavano profili di efficacia e di accettabilità inferiori.
I dati citati si riferiscono agli antidepressivi per il trattamento degli adulti affetti da depressione. Ma che dire dell’efficacia degli antidepressivi nei bambini e negli adolescenti? “In questo caso, l’efficacia è di solito ancora più modesta”, afferma il Prof. Gründer. “Nessun antidepressivo è significativamente migliore del placebo”. Con un’eccezione: la fluoxetina. Il principio attivo è quindi l’unico approvato per il trattamento della depressione nei bambini e negli adolescenti. Tuttavia, in questo gruppo di pazienti vengono utilizzate terapeuticamente anche altre sostanze.
Gravità e probabilità di placebo
La potenza del cosiddetto “effetto placebo” è stata dimostrata, tra l’altro, in uno studio in doppio cieco che ha esaminato l’efficacia della sertralina e della mirtazapina nei pazienti affetti da demenza depressiva in un confronto con placebo. Dopo 39 settimane, è stato riscontrato che la somministrazione di pillole placebo ha portato a una riduzione dei sintomi depressivi altrettanto buona della somministrazione di uno dei due principi attivi [5]. Tuttavia, questa scoperta non deve assolutamente essere intesa come un invito a trattare i pazienti solo con placebo in futuro. Piuttosto, suggerisce che il placebo non è “solo la pillola di zucchero, ma il contesto del trattamento”.
In effetti, l’efficacia delle sostanze sembra avere a che fare con le aspettative del paziente. Per esempio, uno studio pubblicato di recente ha scoperto che l’efficacia di un antidepressivo era influenzata dal fatto che il paziente si aspettasse di ricevere il verum – o un placebo. Più bassa è la probabilità di ricevere un placebo, più alta è l’efficacia dell’antidepressivo testato e più basso è il tasso di abbandono. In altre parole, l’efficacia dell’antidepressivo dipende in modo cruciale dal contesto [6].
Sebbene tutti siano d’accordo su questo, rimane la questione dell’influenza della gravità della malattia. In un metastudio del 2008, Kirsch e colleghi hanno evidenziato una correlazione positiva tra la gravità della depressione e l’efficacia dell’antidepressivo. Per la depressione lieve, non è stata riscontrata un’efficacia significativa rispetto al placebo, ma per la depressione grave sì [7]. Tuttavia, il Prof. Gründer mette questo risultato in prospettiva, facendo riferimento a meta-analisi più ampie in cui non è stata riscontrata alcuna dipendenza dalla gravità: “Il risultato è questo”.
Cosa dicono le linee guida?
Ciò che rimane è uno sguardo alle raccomandazioni di trattamento [8]. Anche in questo caso, il contesto è importante, ad esempio sotto forma di fiducia tra paziente e medico. La linea guida S3 della DGPPN afferma anche che la farmacoterapia deve essere inserita in un’offerta di dialogo fin dall’inizio. Si sottolinea inoltre che l’uso di antidepressivi nel trattamento iniziale degli episodi depressivi lievi non è indicato a causa del rapporto rischio-beneficio sfavorevole, soprattutto perché gli antidepressivi non mostrano una superiorità significativa rispetto al placebo. Soprattutto, se il paziente con sintomi depressivi lievi non desidera ricevere una terapia farmacologica o se è possibile ottenere un sollievo senza antidepressivi, la linea guida raccomanda un “supporto di attesa attiva” con un’ulteriore revisione entro le due settimane successive. L’intervento farmacologico anche per gli episodi depressivi lievi è giustificato se i sintomi persistono dopo altre forme di terapia, se gli episodi depressivi precedenti erano di gravità almeno moderata o se il paziente richiede esplicitamente l’intervento. L’uso di antidepressivi è indicato per gli episodi depressivi da moderati a gravi. Anche per il Prof. Gründer, in ultima analisi, è la gravità della depressione a determinare l’uso di un antidepressivo.
Fonte: DGIM 2019, Wiesbaden (D)
Letteratura:
- Schwabe U, et al.: Arzneiverordnungs-Report 2018. Dati attuali, costi, tendenze e commenti. Berlino: Springer, 2018.
- Schuler D, et al.: Salute mentale in Svizzera. Monitoraggio 2016. Rapporto Obsan 72. Osservatorio svizzero della salute, 2016.
- Storm A, ed.: Relazione sulla salute 2019. Analisi dei dati sull’incapacità lavorativa. Dipendenze vecchie e nuove sul posto di lavoro. Heidelberg: medhochzwei, 2019.
- Cipriani A, et al: Efficacia comparativa e accettabilità di 21 farmaci antidepressivi per il trattamento acuto di adulti con disturbo depressivo maggiore: una revisione sistematica e una meta-analisi di rete. Lancet 2018; 391(10128): 1357-1366.
- Banerjee S, et al: Sertralina o mirtazapina per la depressione nella demenza (HTA-SADD): uno studio randomizzato, multicentrico, in doppio cieco, controllato con placebo. Lancet 2011; 378(9789): 403-411.
- Salanti G, et al: Impatto dei bracci placebo sui risultati negli studi antidepressivi: revisione sistematica e analisi di meta-regressione. Int J Epidemiol 2018; 47(5): 1454-1464.
- Kirsch I, et al: Gravità iniziale e benefici antidepressivi: una meta-analisi dei dati presentati alla Food and Drug Administration. PLoS Med 2008; 5(2): e45.
- DGPPN, ed.: S3-Leitlinie Unipolare Depressione. Versione lunga. Prima edizione, versione 5.
- Kelly CM, et al: Inibitori selettivi della ricaptazione della serotonina e mortalità per cancro al seno nelle donne che ricevono tamoxifene: uno studio di coorte basato sulla popolazione. BMJ 2010; 340: c693.
InFo NEUROLOGY & PSYCHIATRY 2019; 17(4): 29-30 (pubblicato il 20/6/19; in anticipo sulla stampa).