Al Congresso SGIM di Basilea, il Prof. Dr. med. Roland von Känel, Medico Capo della Medicina Psicosomatica, Psichiatria e Psicoterapia della Clinica Barmelweid, ha fornito un aggiornamento sulla connessione tra stress, depressione e malattie cardiache. Si è scoperto che: i problemi psicologici non solo sono importanti fattori di rischio per un attacco cardiaco, ma sono anche inversamente causati dall’esperienza traumatica di un attacco cardiaco che effettivamente si verifica. Tali depressioni e disturbi da stress post-traumatico rappresentano una sfida nella pratica, non da ultimo perché richiedono strategie diagnostiche e terapeutiche diverse rispetto alle forme classiche di questi disturbi.
“I fattori emotivi scatenanti la sindrome coronarica acuta (SCA) sono frequenti e quindi clinicamente rilevanti”, ha detto il Prof. Roland von Känel, Primario di Medicina Psicosomatica, Psichiatria e Psicoterapia presso la Clinica Barmelweid, introducendo la sua presentazione. I fattori di rischio psicosociali, come lo stress emotivo acuto, lo stress sociale cronico, gli affetti negativi, alcuni fattori di personalità e gli stati di affaticamento, mostrano aumenti di rischio per la cardiopatia coronarica (CHD) paragonabili ai parametri stabiliti (ad esempio, fumo, diabete, obesità, mancanza di attività fisica). Gli studi supportano soprattutto il ruolo comprovato dello stress: secondo una meta-analisi [1], gli scoppi d’ira causano un aumento di quasi cinque volte del rischio di infarto miocardico/ACS (rapporto di incidenza 4,74; 95% CI 2,50-8,99). L’intervallo di tempo critico è di due ore dopo uno scoppio d’ira. A quanto pare, esiste anche una relazione dose-effetto: maggiore è il disturbo, maggiore è il pericolo. L’uso regolare di aspirina e beta-bloccanti, invece, ha ridotto il rischio di ACS.
Anche dopo un evento di questo tipo, i pazienti non sono immuni dagli effetti negativi dello stress: l’attivazione piastrinica indotta dallo stress è significativamente più alta nei soggetti che hanno subito un’ACS con un evento emotivo scatenante (negativo) due ore prima dell’insorgenza dei sintomi, circa un anno fa, rispetto a quelli con un’ACS che ha avuto luogo senza fattori emotivi scatenanti. Anche il tempo di recupero delle piastrine è prolungato [2].
I modulatori che riducono l’ipercoagulabilità indotta dallo stress includono i flavanoidi alimentari, i beta-bloccanti non selettivi, l’aspirina, i calcio antagonisti, le emozioni positive e la melatonina. È stato dimostrato che il cioccolato fondente ricco di flavanoidi riduce significativamente la formazione di fibrina indotta dallo stress (D-dimero) in una popolazione sana, rispetto al cioccolato placebo [3]. Lo stesso vale per 3 mg di melatonina orale un’ora prima del test da sforzo standardizzato [4].
I fattori di stress cronico come fattori di rischio psicosociale per l’infarto del miocardio
Un importante fattore di stress cronico è la tensione sul lavoro. Aumenta il rischio di CHD di circa il 23% [5] e rimane pericoloso anche dopo l’infarto: László et al. ha riscontrato un aumento del 73% del rischio per l’endpoint combinato di infarto miocardico non fatale e mortalità cardiaca, e un aumento del 65% della mortalità per tutte le cause [6]. Inoltre, la mancanza di supporto sociale funzionale e strutturale è rilevante per i pazienti con CHD preesistente: le meta-analisi ipotizzano un aumento del rischio di mortalità di 1,4-1,7 volte [7].
L’infarto come fattore di stress
Il 20% dei pazienti si sente molto stressato durante l’infarto e ha una grande paura della morte. Un altro 50% riferisce uno stress moderato e la paura della morte. Circa il 10-15% sviluppa sintomi post-traumatici di entità clinicamente rilevante (disturbo da stress post-traumatico, PTSD) nei mesi successivi [8]. “Questi fattori, a loro volta, aumentano il rischio di ricovero in ospedale a causa di un evento cardiovascolare”, afferma il Prof. von Känel. Secondo Edmondson et al. il rischio di una prognosi sfavorevole (mortalità e/o recidiva di ACS) addirittura raddoppia [8]. “Da non dimenticare: Lo stress, l’ansia e la depressione sono talvolta più pronunciati nel partner che nel paziente con infarto.
Le ultime novità sulla depressione
La depressione maggiore è comune nei pazienti infartuati (19,8%). I sintomi clinicamente rilevanti si riscontrano in circa il 7-31% [9]. La depressione è anche un fattore di rischio rilevante per una prognosi sfavorevole dopo un attacco cardiaco, con un aumento di circa due volte del rischio di mortalità generale e di quasi tre volte del rischio di mortalità cardiaca.
“Secondo il DSM-IV/V, la depressione è un complesso eterogeneo di sintomi diversi, i più importanti dei quali sono l’umore depresso e la riduzione dell’interesse o del piacere nelle attività”, ha detto il relatore. Nella patogenesi della depressione nei pazienti con infarto, l’esperienza infartuale e l’infiammazione giocano un ruolo importante. Secondo diversi studi, questi due parametri interagiscono nello sviluppo dei sintomi depressivi. Per esempio, la paura della morte durante l’infarto si correla positivamente con il TNF-α al momento del ricovero e con la depressività una settimana e tre mesi dopo. A causa di queste condizioni specifiche, la “depressione cardiaca” deve essere distinta dalla depressione “psichiatrica” e probabilmente deve essere trattata in modo diverso.
Se la depressione venisse suddivisa in dimensioni cardiotossiche (Tab. 1) e da ciò derivassero terapie o nuovi modelli di assistenza, la prognosi potrebbe essere migliorata.

Gli approcci preventivi per ridurre l’esperienza dell’infarto traumatico hanno un potenziale in questo senso [10]. Fondamentalmente, i seguenti componenti terapeutici appartengono al trattamento antidepressivo nella CHD: autogestione, psicoterapia, farmacoterapia e modelli di assistenza integrati basati su team (Fig. 1).
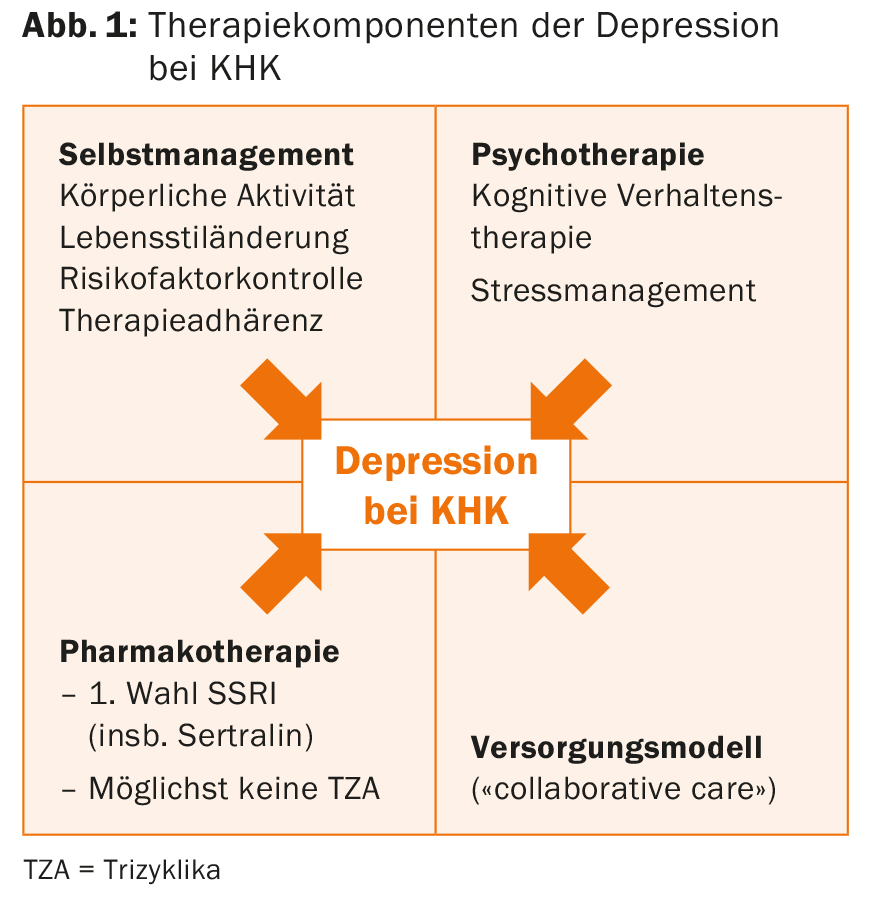
Va ricordato che gli SSRI, sebbene siano la prima scelta nella farmacoterapia, hanno anche le loro insidie. Per esempio, la tendenza al sanguinamento aumenta con i farmaci antiaggreganti [11]. Inoltre, bisogna considerare le interazioni con altri farmaci (gli SSRI inibiscono gli enzimi CYP450) e per quanto riguarda il citalopram c’è la questione del prolungamento dell’intervallo QTc alla dose >40 mg/d [12].
Fonte: “Stress, depressione e cardiopatia coronarica – un aggiornamento”, presentazione al Congresso SGIM, 20-22 maggio 2015, Basilea.
Letteratura:
- Mostofsky E, Penner EA, Mittleman MA: Gli scoppi d’ira come fattore scatenante di eventi cardiovascolari acuti: una revisione sistematica e una meta-analisi. Eur Heart J 2014 Jun 1; 35(21): 1404-1410.
- Strike PC, et al: Processi fisiopatologici alla base dell’innesco emotivo di eventi cardiaci acuti. Proc Natl Acad Sci USA 2006 Mar 14; 103(11): 4322-4327.
- von Känel R, et al.: Effetti del consumo di cioccolato fondente sulla risposta protrombotica allo stress psicosociale acuto negli uomini sani. Thromb Haemost 2014 Dic; 112(6): 1151-1158.
- Wirtz PH, et al: Effetto della melatonina orale sulla risposta procoagulante allo stress psicosociale acuto negli uomini sani: uno studio randomizzato controllato con placebo. J Pineal Res 2008 maggio; 44(4): 358-365.
- Kivimäki M, et al: La tensione lavorativa come fattore di rischio per la malattia coronarica: una meta-analisi collaborativa dei dati dei singoli partecipanti. Lancet 2012 Oct 27; 380(9852): 1491-1497.
- László KD, et al: Lo sforzo lavorativo predice gli eventi ricorrenti dopo un primo infarto miocardico acuto: lo Stockholm Heart Epidemiology Program. J Intern Med 2010 Jun; 267(6): 599-611.
- Barth J, Schneider S, von Känel R: La mancanza di supporto sociale nell’eziologia e nella prognosi della malattia coronarica: una revisione sistematica e una meta-analisi. Psychosom Med 2010 Apr; 72(3): 229-238.
- Edmondson D, et al: prevalenza del disturbo da stress post-traumatico e rischio di recidiva nei pazienti con sindrome coronarica acuta: una revisione meta-analitica. PLoS One 2012; 7(6): e38915.
- Thombs BD, et al: Prevalenza della depressione nei sopravvissuti all’infarto miocardico acuto. J Gen Intern Med 2006 Jan; 21(1): 30-38.
- Meister R, et al: Myocardial Infarction – Stress PRevention INTervention (MI-SPRINT) per ridurre l’incidenza dello stress post-traumatico dopo un infarto miocardico acuto attraverso una consulenza psicologica incentrata sul trauma: protocollo di studio per un trial controllato randomizzato. Trials 2013 Oct 11; 14: 329.
- Labos C, et al: Rischio di emorragia associato all’uso combinato di inibitori selettivi della ricaptazione della serotonina e terapia antiaggregante dopo un infarto miocardico acuto. CMAJ 2011 Nov 8; 183(16): 1835-1843.
- Vieweg WV, et al.: Citalopram, prolungamento dell’intervallo QTc e torsade de pointes. Come dobbiamo applicare la recente sentenza della FDA? Am J Med 2012 Sep; 125(9): 859-868.
InFo NEUROLOGIA & PSICHIATRIA 2015; 13(4): 34-36