A Basilea, esperti di diversi settori della dermatologia e dell’allergologia hanno discusso, tra l’altro, le innovazioni nella classificazione e nella terapia dell’orticaria, i moderni metodi di test nel campo delle allergie alimentari IgE-mediate e le difficoltà nell’anamnesi esatta delle reazioni di ipersensibilità ai farmaci.
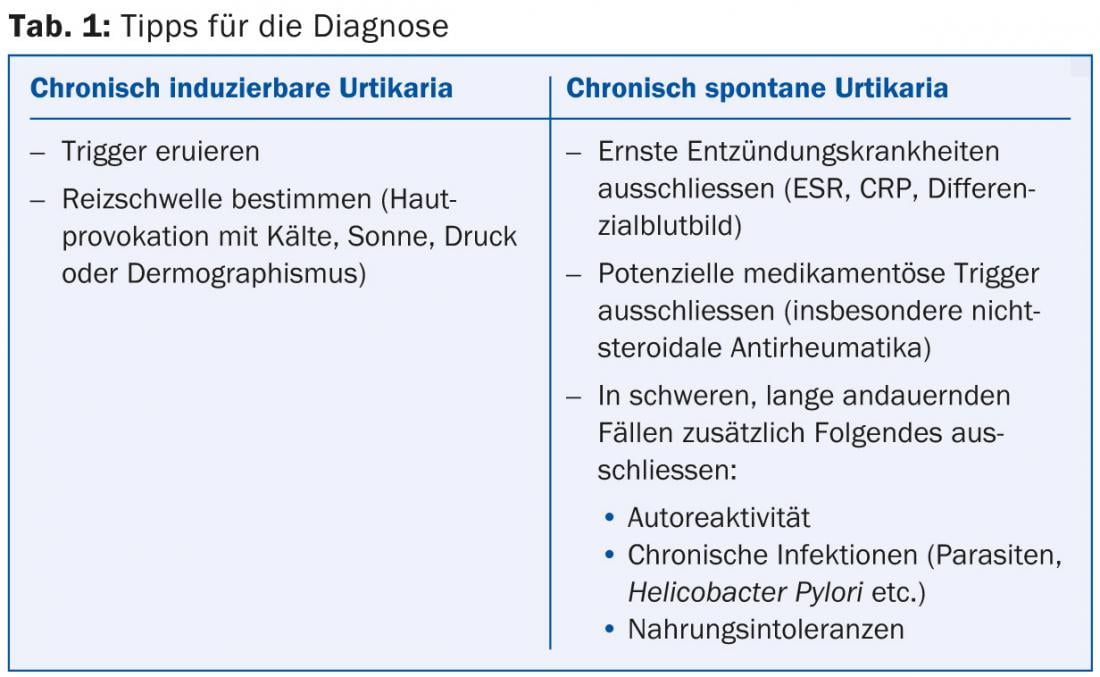
All’inizio, la PD Dr. med. Kathrin Scherer Hofmeier del Dipartimento di Allergologia dell’Ospedale Universitario di Basilea ha parlato di orticaria e angioedema. Finora, l’orticaria spontanea con i due sottotipi acuta e cronica era stata distinta dall’orticaria di origine fisica (ad esempio, solare, legata al freddo, ecc.) e da altri tipi di orticaria, come la forma colinergica. Il quarto incontro di consenso internazionale su questo tema, tenutosi nel novembre 2012, ha proposto una semplificazione della classificazione: Orticaria acuta con una durata massima di… sei settimane si distingue dalla cronica, che può essere spontanea o inducibile, rendendo superfluo il termine “orticaria idiopatica cronica”. Il tipo inducibile comprende cause fisiche, colinergiche, di contatto o acquageniche [1]. I percorsi diagnostici dell’orticaria cronica spontanea e dell’orticaria cronica inducibile sono riportati nella Tabella 1.
Dal punto di vista terapeutico, l’obiettivo in entrambe le forme (con o senza angioedema) è quello di controllare il più possibile i sintomi. Il nuovo algoritmo di trattamento, in contrasto con le precedenti linee guida, non include gli antagonisti H2, il dapsone, i sedativi o un mix di diversi antistaminici (Fig. 1).

Allergia alimentare
Secondo il Dr. med. Peter A. Eng degli Ospedali Cantonali di Aarau e Lucerna, le intolleranze alimentari possono essere suddivise in forme immunologiche e non immunologiche, con le prime che comprendono il tipo immediato mediato dalle IgE, che è stato il fulcro della presentazione. “La patogenesi può essere causata dal contatto dell’allergene con la mucosa gastrointestinale o principalmente dalla sensibilizzazione agli allergeni inalati (ad esempio il polline) e solo secondariamente agli alimenti”, afferma il dottor Eng. “Dopo un test di provocazione alimentare positivo, spesso si osservano reazioni immediate (<2 h): Comprendono orticaria, sintomi gastrointestinali, respiratori e, in rari casi, cardiovascolari. La maggior parte reagisce attraverso la pelle”.
La procedura diagnostica per il sospetto di allergia alimentare è la seguente
- un’attenta anamnesi
- Test cutanei/diagnostica in vitro
- in casi particolari, un test di provocazione.
“Per quanto riguarda il secondo punto, va notato che il test cutaneo richiede esperienza da parte del medico curante. Inoltre, richiede in ogni caso una pelle intatta ed è difficile da eseguire sui bambini piccoli. Un vantaggio è rappresentato dai risultati immediati e dai costi ridotti. I punti positivi della diagnostica in vitro sono che non è influenzata dai farmaci, non richiede collaborazione ed è indipendente dalla condizione della pelle. Lo svantaggio è il prezzo elevato”, ha riassunto il dottor Eng.
“In ogni caso, i risultati dei test devono essere messi in relazione con l’anamnesi e i risultati clinici. Inoltre, la sensibilizzazione non significa necessariamente allergia. Solo se la relazione con i sintomi allergici è chiara, diventa necessaria un’astinenza da allergeni e una successiva rivalutazione dopo 6-12 mesi”.
Nuove modalità di diagnosi
Nel campo delle reazioni incrociate, si stanno sviluppando nuovi metodi diagnostici: la diagnostica molecolare specifica basata sui componenti analizza oltre un centinaio di componenti allergenici purificati da materie prime biologiche o prodotti in modo ricombinante in un test multi-immunologico basato su microchip. I vantaggi sono l’accuratezza (migliore differenziazione allergia – reazione immunologica crociata), la migliore prognosi (crescita o persistenza, gravità dei sintomi allergici) e quindi, in alcuni casi, l’evitabilità dei test di provocazione.
La composizione degli oltre cento componenti degli allergeni è difficile. Esistono esigenze diverse a seconda della regione geografica. “I singoli componenti dello scarafaggio, ad esempio, sono meno interessanti in Svizzera”, ha spiegato il dottor Eng. Inoltre, manca ancora la valutazione della sensibilità, della specificità e dei punti di cut-off dei singoli componenti allergenici. Inoltre, rimangono questioni di praticabilità: la marea di dati potrebbe confondere piuttosto che aiutare. Pertanto, il test dovrebbe essere prescritto solo da allergologi che hanno una conoscenza precisa delle proprietà e del significato dei vari componenti allergenici testati.
Allergia ai farmaci
“Trattare le reazioni di ipersensibilità ai farmaci è una delle discipline supreme dell’allergologia”, afferma il Prof. Andreas J. Bircher, MD, Presidente del corso e Primario di Allergologia presso l’Ospedale Universitario di Basilea. Bisogna innanzitutto fare una distinzione tra la dipendenza dalla dose (“aumentata”, tipo A) e -indipendente (“bizzarro”, tipo B) Forme.
Nel tipo A, gli effetti collaterali in questione sono direttamente correlati agli effetti farmacologici reali del farmaco, cioè sono in parte prevedibili: ad esempio, l’emorragia in caso di sovradosaggio con anticoagulanti o l’atrofia cutanea in caso di uso prolungato di corticosteroidi.
Nel caso del tipo B, reagiscono solo le persone sensibilizzate o ipersensibili, per cui la dose gioca un ruolo minore, cioè l’effetto non è direttamente correlato all’effetto del farmaco. Pertanto, questa forma è imprevedibile: ad esempio, esantema quando si assumono antibiotici o orticaria quando si assumono farmaci analgesici.
Cosa bisogna considerare?
I seguenti cinque punti sono importanti nell’approccio a una reazione ipersensibile ai farmaci:
- orfologia nel modo più accurato possibile: manifestazione clinica (analisi delle lesioni, distribuzione, sviluppo, ecc.), eventualmente istologia.
- Ottenere l’anamnesi medica attuale e passata nel modo più completo possibile.
- Traccia la cronologia nel modo più accurato possibile.
- Fare una diagnosi clinica appropriata (considerare la diagnosi differenziale).
- Inoltre, se necessario, formulare un’ipotesi patogenetica precisa (selezionare e interpretare test adeguati e pertinenti).
“In particolare, l’anamnesi è difficile perché di solito si presenta come altamente instabile: La memoria del paziente sui sintomi passati e sugli episodi di malattia può essere incoerente, incompleta o addirittura sbagliata. Episodi simili separati vengono riportati confusi come fatti generali [2].
La ricostruzione mentale dei farmaci assunti offre quindi delle insidie, perché alcuni nomi di farmaci vengono generalizzati o confusi. Per esempio, il paziente in genere parla di penicilina quando prende degli antibiotici, o di aspirina quando usa degli analgesici”, dice il Prof. Bircher.
Cause e segnali di pericolo
I farmaci che spesso provocano effetti collaterali sono gli antibiotici e gli antinfettivi, ma anche gli antinfiammatori non steroidei e gli analgesici (principalmente pseudoallergia, raramente esantema, fotoallergia), gli anticonvulsivanti e gli antipertensivi. Infine, il Prof. Bircher ha riassunto i segnali di pericolo più importanti che il medico curante dovrebbe percepire come allarmanti in ogni caso (Tab. 2).

Fonte: 8° Corso di Dermato-Allergologia del SGDV, 18 ottobre 2013, Basilea.
Letteratura:
- Maurer M, et al: Revisioni delle linee guida internazionali sulla diagnosi e la terapia dell’orticaria cronica. JDDG 2013; 11(10): 971-978. Articolo pubblicato per la prima volta online: 19 AGOSTO 2013. DOI: 10.1111/ddg.12194.
- Barsky AJ: Dimenticare, fabbricare e telescopare: l’instabilità dell’anamnesi. Arch Intern Med 2002; 162: 981-984.
Pratica dermatologica 2013; 23(6): 21-24











