Il trattamento della stenosi del tronco principale e della malattia multivessuale mediante PCI è equivalente all’intervento di bypass se il punteggio di sintassi è basso. La complessità delle stenosi coronariche è fondamentale per la decisione di trattamento: più sono complesse, maggiori sono i vantaggi dell’intervento di bypass. I diabetici, in particolare, beneficiano dell’intervento di bypass per la malattia multivasale. La decisione terapeutica individuale – da parte di un’équipe cardiologica con cardiologi, cardiologi e, se necessario, esperti di altre discipline – tenendo conto delle comorbidità del paziente è di importanza cruciale, soprattutto per i pazienti con malattie più complesse.
L’intervento chirurgico di bypass (CABG) era l’unica opzione di rivascolarizzazione per la malattia coronarica (CAD) fino a quando Andreas Grüntzig ha eseguito la prima dilatazione percutanea con palloncino (PCI) nel 1977. Tuttavia, agli albori della PCI, il tasso di complicanze dovute all’occlusione acuta del vaso e il rischio di ristenosi erano elevati, il che impediva l’uso della PCI nella CHD complessa. Con l’introduzione dello stent, il successo acuto della PCI è stato assicurato e quindi la PCI si è rapidamente affermata come terapia per l’infarto miocardico acuto e per la malattia a uno e due vasi. Lo sviluppo degli stent a rilascio di farmaco (DES) ha anche ridotto in modo significativo l’elevato rischio di restenosi nello stent associato all’uso di stent non rivestiti e ha ampliato l’uso della PCI per includere lesioni più complesse, la malattia multivessuale e lo stelo principale. Questo ha portato a una diminuzione del numero di rivascolarizzazioni chirurgiche e a un aumento del numero di PCI.
La rivascolarizzazione miocardica è stata studiata in un gran numero di studi randomizzati rispetto alla maggior parte degli altri interventi medici, con solo piccoli studi di confronto tra la rivascolarizzazione chirurgica e la PCI con stent a rilascio di farmaco fino al 2009. Pertanto, l’evidenza scientifica per l’uso della PCI nella malattia multivessuale e/o nella stenosi del tronco principale non era disponibile.
Studio SINTETICO
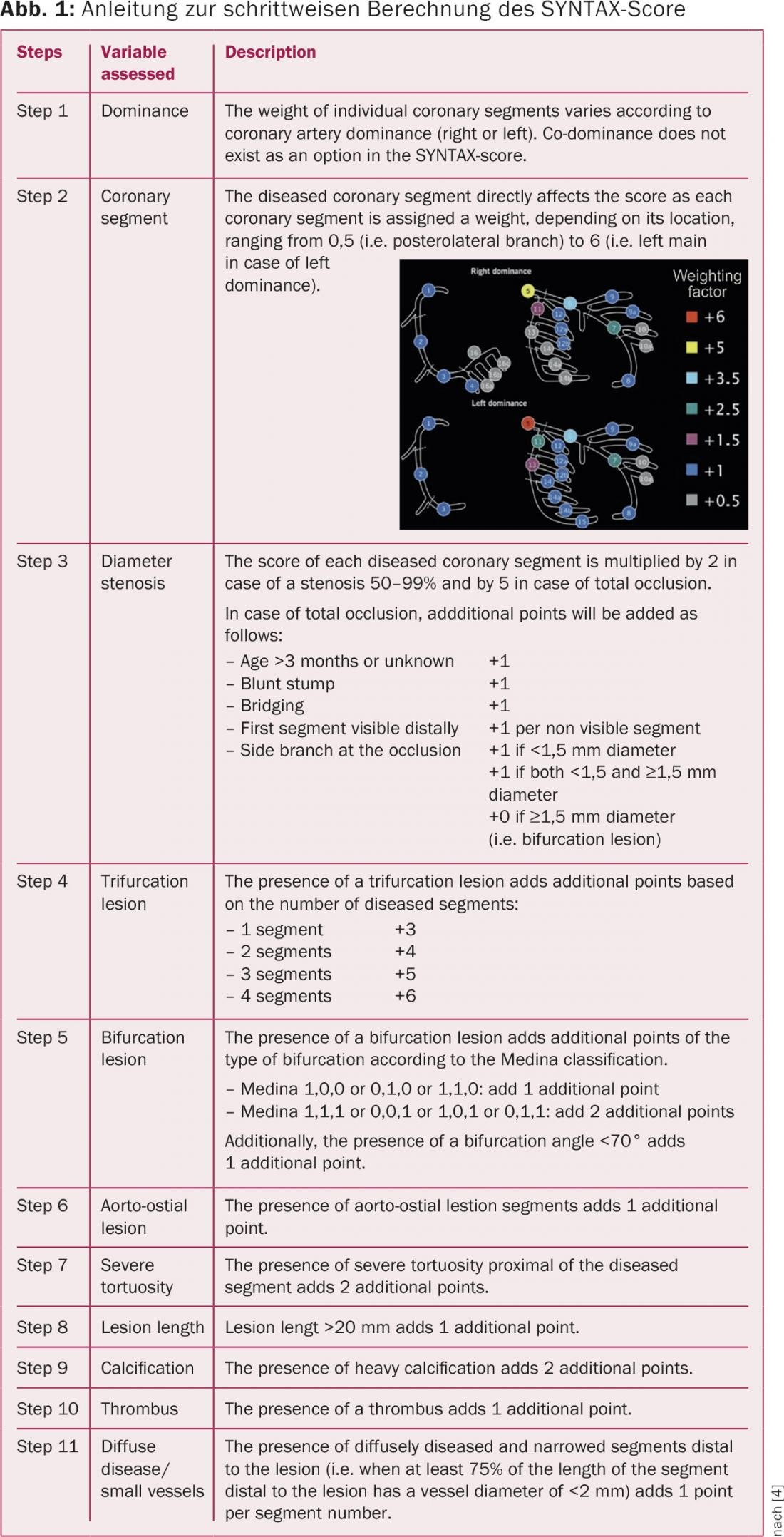
Lo studio SYNTAX (SYNergy between percutaneous coronary intervention with TAXus and cardiac surgery) è stato progettato per trovare la forma ottimale di terapia per i pazienti con malattia coronarica multivesselare e/o stenosi del tronco principale [1]. Lo studio multicentrico prospettico e randomizzato ha incluso 1800 pazienti provenienti da 85 centri in Europa e negli Stati Uniti, che presentavano una malattia coronarica a tre vasi e/o una stenosi del tronco principale accertata. Una novità significativa nel disegno dello studio SYNTAX, rispetto agli studi precedenti, è che un team composto da un cardiologo interventista e da un cardiochirurgo ha valutato l’idoneità del paziente per entrambe le forme di trattamento. Inoltre, la complessità dei reperti coronarici è stata quantificata utilizzando il punteggio SYNTAX di nuova concezione (Fig. 1), che è stato utilizzato per dividere la popolazione dello studio in gruppi con un punteggio basso (<23), intermedio (23-32) o alto (>32). I pazienti sono stati randomizzati in un rapporto 1:1 a una procedura interventistica (gruppo PCI) o a una rivascolarizzazione miocardica chirurgica (gruppo CABG). La PCI è stata eseguita con un DES di prima generazione, lo stent Taxus a rilascio di paclitaxel. Inoltre, 1275 pazienti che non erano adatti alla PCI a causa della complessità dei risultati coronarici sono stati assegnati al registro CABG e i pazienti non operabili con comorbilità multiple sono stati assegnati al registro PCI e seguiti in un registro prospettico nello stesso periodo.
Risultati dello studio SYNTAX
A un anno, il 12,4% dei pazienti CABG e il 17,8% dei pazienti PCI hanno raggiunto l’endpoint primario combinato (p=0,002), senza alcuna differenza statistica nella mortalità (3,5% vs. 4,4%; p=0,37) e nel tasso di infarto miocardico (4,8 vs. 3,3%). Il fattore decisivo per la differenza significativa è stato il tasso più alto di rivascolarizzazione ripetuta (5,9% vs. 13,5%; p=0,001), con il tasso di ictus più alto nel braccio chirurgico (2,2% vs. 0,6%; p=0,003). È stato dimostrato che la complessità della CHD era decisiva: nel gruppo a basso rischio con malattia coronarica multivessuale semplice (punteggio SYNTAX <22), la PCI era uguale all’intervento chirurgico, ma più complessa era la CHD, maggiori erano i vantaggi della chirurgia. Il trattamento della stenosi del tronco principale mediante PCI è apparso per la prima volta basato sull’evidenza per i cardiologi interventisti, poiché l’endpoint combinato non era significativamente diverso tra PCI e CABG (15,8% vs. 13,7%). Tuttavia, le linee guida della Società Europea di Cardiologia (ESC) del 2010 non includevano ancora i dati sull’equivalenza della PCI per la malattia multivessuale meno complessa (punteggio SYNTAX <22) e per la stenosi del tronco principale (raccomandazione di classe IIb B per la PCI contro una IA per la chirurgia) [2].
Dopo cinque anni di follow-up nello studio SYNTAX, il tasso di eventi cardiaci o cerebrovascolari gravi (morte, infarto miocardico, ictus, rivascolarizzazione ripetuta) si è dimostrato significativamente inferiore dopo la chirurgia cardiaca rispetto alla PCI nella popolazione generale (26,9% vs. 37,3%). Tuttavia, non c’era alcuna differenza significativa nella mortalità per tutte le cause (11,4% vs. 13,7%), e anche il tasso di ictus leggermente aumentato dopo il bypass non era più significativamente diverso dopo cinque anni (3,7% vs. 2,4%).
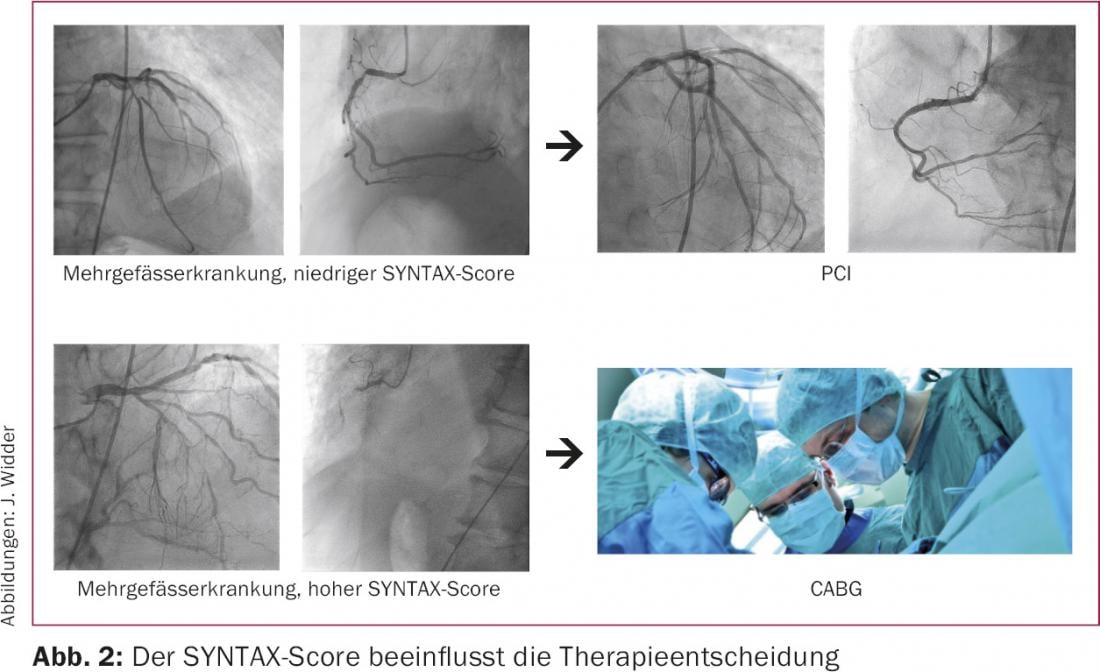
I dati a 5 anni hanno confermato l’equivalenza della PCI e della chirurgia anche nel corso di un periodo più lungo in presenza di una malattia multivessuale a bassa complessità e/o di una stenosi del tronco principale (punteggio SYNTAX <23) [3]. Nei pazienti con punteggio SYNTAX intermedio, il tasso complessivo di eventi cardiaci e cerebrovascolari (25,8% vs. 36,0%), il tasso di infarto miocardico (3,6% vs. 11,2%) e il tasso di rivascolarizzazione ripetuta (12,7% vs. 24,1%) sono rimasti significativamente inferiori dopo CABG rispetto a PCI. I benefici della chirurgia coronarica erano particolarmente evidenti nel gruppo di pazienti con un punteggio SYNTAX elevato (endpoint combinato: 26,8% vs. 44,0%; mortalità per tutte le cause: 11,4% vs. 19,2%; infarto miocardico: 3,9% vs. 10,1%, procedure di rivascolarizzazione ripetute: 12,1% vs. 30,9%). Quindi, è stato dimostrato che nella CHD complessa c’è un vantaggio di sopravvivenza con la chirurgia coronarica rispetto alla PCI. Tuttavia, la stenosi semplice del tronco principale e la malattia multivasale meno complessa non sono più chiaramente l’unico dominio dell’assistenza chirurgica; questo è stato preso in considerazione nelle nuove linee guida ESC pubblicate nel 2014 ed è stato anche incorporato nelle linee guida nazionali per l’assistenza alla CHD (tab. 1, fig. 2) [4,5].

Studi comparativi secondo SYNTAX
Lo stent Taxus a rilascio di paclitaxel della prima generazione di DES, utilizzato nello studio SYNTAX, ha lasciato il posto a stent più moderni, con montanti più sottili e polimeri biocompatibili. Questi hanno un rischio significativamente inferiore di trombosi dello stent e di reintervento. Questo non rende già i dati SYNTAX non validi? Lo studio randomizzato BEST, pubblicato quest’anno, ha confrontato la PCI con DES di seconda generazione a rilascio di everolimus con la chirurgia in 880 pazienti [6]. Per quanto riguarda l’endpoint primario di morte, infarto miocardico o rivascolarizzazione ripetuta, i dati (PCI 17% vs. CABG 11,7%) sembrano confermare chiaramente lo studio SYNTAX. I diabetici hanno beneficiato in modo più evidente dell’intervento chirurgico, come nello studio Freedom [7], e ancora una volta il CABG si è dimostrato vantaggioso in malattia multivessuale più complessa; tuttavia, il PCI è stato di nuovo equivalente nel punteggio SYNTAX basso. Bisogna considerare che, come nel SYNTAX, solo il tasso di rivascolarizzazione più elevato è stato decisivo per la differenza significativa nell’endpoint primario. L’intervento di bypass non ha mostrato un minor numero di infarti miocardici o un beneficio in termini di sopravvivenza rispetto alla PCI.
Nello stesso numero del New England Journal of Medicine, è stata pubblicata un’analisi retrospettiva dei dati del registro che confronta gli esiti retrospettivi di 9223 pazienti sottoposti a PCI con uno stent a rilascio di everolimus rispetto a 9332 pazienti operati [8]. Anche in questo caso non c’era alcuna differenza di mortalità, anche in questo caso il tasso di rivascolarizzazione era più basso, ma il tasso di ictus era più alto dopo il CABG. L’incidenza di infarto miocardico è stata la stessa quando è stata raggiunta la rivascolarizzazione completa in entrambi i gruppi, ma più alta nel gruppo PCI quando non è stata possibile la rivascolarizzazione completa. Questo, come i dati dello studio SYNTAX, sottolinea l’importanza della rivascolarizzazione completa [9].
I dati a 5 anni pubblicati di recente dallo studio PRECOMBAT (600 pazienti stent sirolimus 1:1 vs CABG) hanno confermato la fattibilità della PCI per la stenosi del tronco principale, anche se la potenza è limitata a causa della natura sottopotenziata dello studio [10]. Lo studio Excel in corso (Everolimus-eluting DES vs. CABG in stenosi del tronco principale con punteggio SYNTAX <32) fornirà ulteriori prove in merito.
Quindi, con i moderni DES di seconda generazione, non sembra più esserci un vantaggio di mortalità a favore dell’intervento di bypass, almeno per le malattie multivessuali meno complesse e le stenosi del tronco principale, anche nel decorso a lungo termine.
Malattie concomitanti
I pazienti nello studio SYNTAX e nel Best Trial erano ancora relativamente giovani (circa 65 anni) e ben operabili. Tuttavia, sempre più pazienti sono anziani e spesso presentano diverse comorbilità, per cui occorre valutare attentamente fino a che punto il trattamento chirurgico sia vantaggioso. Il punteggio SYNTAX-II cerca di ponderare questo aspetto poiché, oltre all’anatomia coronarica, prende in considerazione anche fattori come l’età, la pAVK, il sesso e la BPCO che influenzano l’esito dopo CABG e PCI [11]. Le valutazioni del rischio sono utili, ma hanno anche dei limiti. Pertanto, per i pazienti più complessi è essenziale una decisione individuale da parte di un team cardiologico con cardiologi, cardiochirurghi e, se necessario, altri specialisti. Nelle linee guida, anche il team cardiaco è chiaramente chiamato a prendere decisioni terapeutiche nei casi complessi.
Sommario
Dall’introduzione della dilatazione percutanea con palloncino (PCI), la domanda per i pazienti con malattia coronarica (CAD) è stata: PCI o intervento di bypass (CABG)? Il rapido progresso delle possibilità tecniche della PCI e degli stent a rilascio di farmaco (DES) ha portato all’espansione dell’uso della PCI, ma senza prove scientifiche concrete nella CHD stabile. Grazie allo studio SYNTAX con il Taxus DES di prima generazione, la PCI è diventata basata sull’evidenza anche nella malattia multivessuale e nella stenosi del tronco principale a bassa complessità ed è basata sulle linee guida dal 2014. Tuttavia, nei casi più complessi e soprattutto nei diabetici, la PCI è inferiore al CABG.
I DES più moderni hanno un rischio significativamente inferiore di complicazioni (soprattutto di trombosi dello stent). Tuttavia, gli studi comparativi pubblicati di recente e i dati dei registri con i DES di seconda generazione hanno continuato a confermare un tasso di reintervento più elevato dopo la PCI, anche se non in modo così chiaro come prima. D’altra parte, non sembra più esistere un chiaro vantaggio di sopravvivenza per il CABG. La PCI si avvicina quindi ai risultati del CABG nei casi di malattia multivessuale e/o stenosi del tronco principale; tuttavia, soprattutto nei casi di stenosi dalla morfologia complessa, la PCI non raggiunge ancora i risultati del CABG.
Se si tiene conto del fatto che un’ampia percentuale di pazienti con CHD non è rappresentata negli studi a causa dell’età avanzata e delle malattie concomitanti, per questi pazienti è evidente la necessità di una decisione terapeutica individuale presa congiuntamente dal team cardiaco.
Letteratura:
- Serruys PW, et al: Intervento coronarico percutaneo rispetto all’innesto di bypass aorto-coronarico per la malattia coronarica grave. N Engl J Med 2009; 360(10): 961-972.
- Wijns W, et al: Linee guida sulla rivascolarizzazione miocardica. Eur Heart J 2010; 31(20): 2501-2555.
- Mohr FW, et al: Intervento chirurgico di bypass aorto-coronarico rispetto all’intervento coronarico percutaneo nei pazienti con malattia a tre vasi e malattia coronarica principale sinistra: follow-up di 5 anni dello studio clinico randomizzato SYNTAX. Lancet 2013; 381(9867): 629-638.
- Windecker S, et al: Linee guida ESC/EACTS 2014 sulla rivascolarizzazione miocardica: la Task Force sulla rivascolarizzazione miocardica della Società Europea di Cardiologia (ESC) e dell’Associazione Europea di Chirurgia Cardio-Toracica (EACTS). Eur Heart J 2014; 35(37): 2541-2619.
- Bundesärztekammer (BÄK), K.V.K., Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AMWF): Nationale Versorgungsleitlinie Chronische KHK – Langfassung 3. Auflage Version 1, www.khk.versorgungs leitlinien.de, 2014. DOI: 10.6101/AZQ/000217.
- Park SJ, et al: Studio sugli stent a rilascio di everolimus o sull’intervento di bypass per la malattia coronarica. N Engl J Med 2015; 372(13): 1204-1212.
- Farkouh ME, et al: Strategie per la rivascolarizzazione multivasale nei pazienti con diabete. N Engl J Med 2012; 367(25): 2375-2384.
- Bangalore S, et al: Stent a rilascio di Everolimus o intervento di bypass per la malattia coronarica multivasale. N Engl J Med 2015; 372(13): 1213-1222.
- Farooq V, et al: Quantificazione della rivascolarizzazione incompleta e della sua associazione con la mortalità a cinque anni nello studio Synergy between percutaneous coronary intervention with taxus and cardiac surgery (SYNTAX) convalida del punteggio SYNTAX residuo. Circolazione 2013; 128(2): 141-151.
- Ahn JM, et al: Studio randomizzato sugli stent rispetto alla chirurgia di bypass per la malattia coronarica principale sinistra: risultati a 5 anni dello studio PRECOMBAT. J Am Coll Cardiol 2015; 65(20): 2198-2206.
- Farooq V, et al: Caratteristiche anatomiche e cliniche per guidare il processo decisionale tra l’intervento di bypass aorto-coronarico e l’intervento coronarico percutaneo per i singoli pazienti: sviluppo e validazione del punteggio SYNTAX II. Lancet 2013; 381(9867): 639-650.
CARDIOVASC 2015; 14(6): 4-8