L’enfisema polmonare è spesso definito come lo “stadio finale” della BPCO. L’iperinflazione è una componente importante del distress respiratorio nei pazienti affetti. La riduzione del volume polmonare è un trattamento efficace per i pazienti con enfisema e iperinflazione.
Ridurre il volume di un organo malato sembra inizialmente controintuitivo, persino imprudente o pericoloso. Tuttavia, con una conoscenza adeguata della fisiopatologia dell’enfisema, l’idea e l’effetto della riduzione del volume polmonare (LVR) sono quasi geniali e sono stati una procedura pionieristica solo pochi decenni fa. Per comprendere il principio di azione del LVR, è necessaria una breve escursione nella propedeutica.
L’enfisema polmonare è spesso definito come lo “stadio finale” o la “forma estrema” della broncopneumopatia cronica ostruttiva (BPCO). La BPCO stessa è, in senso stretto, inizialmente una malattia respiratoria infiammatoria cronica che porta a tosse cronica (possibilmente produttiva) e dispnea con ostruzione crescente delle vie aeree. L’intervento profilattico e terapeutico più importante è la cessazione costante del fumo, poiché il fumo di tabacco, oltre alla bronchite cronica, porta alla distruzione irreversibile degli alveoli con perdita delle forze elastiche di ripristino dei polmoni. Il risultato è un’iperinflazione polmonare dinamica e statica, che può essere misurata corporeamente con un aumento del volume residuo (RV) [1]. L’iperinflazione nell’enfisema è una componente importante della dispnea. Questa consapevolezza ha portato ai primi sforzi negli anni ’50 per ridurre l’iperinflazione mediante LVR, con l’obiettivo di migliorare la dispnea [2]. Infine, grazie al National Emphysema Treatment Trial (NETT), il trattamento invasivo sotto forma di LVR è ora una terapia consolidata per l’enfisema, in quanto può migliorare significativamente la qualità della vita, nonché la capacità del primo secondo (FEV1) e la distanza di cammino di 6 minuti [3]. Nei candidati idonei, il FEV1 può essere migliorato di circa 100-600 ml. La distanza di cammino di 6 minuti, come misura oggettiva della resilienza fisica, migliora di circa 50-100 metri dopo la LVR. In studi individuali, si è potuto persino dimostrare un prolungamento del tempo di sopravvivenza. Nel frattempo, sia la LVR chirurgica che quella broncoscopica con valvole endobronchiali, bobine o vapore acqueo sono tra le raccomandazioni terapeutiche ufficiali della “Global Initiative of Chronic Obstructive Lung Disease” (GOLD) per l’enfisema avanzato [4]. Tuttavia, oltre ai prerequisiti di base menzionati nella parte precedente, è necessario soddisfare diversi criteri nella valutazione di una procedura LVR adatta, a seconda del metodo. Questo articolo intende fornire al lettore una panoramica delle procedure, dei requisiti e dell’efficacia di un LVR.
Principio attivo della riduzione del volume polmonare
L’ipergonfiaggio dei polmoni, che a sua volta è una conseguenza della perdita delle forze elastiche di ripristino e dell’ostruzione bronchiale, porta all’appiattimento e alla perdita di funzione del diaframma, il muscolo respiratorio più importante, che svolge circa l’80% del lavoro respiratorio negli individui sani. Questo porta a un crescente fallimento della pompa muscolare respiratoria. Inoltre, le parti polmonari sovraespanse (distrutte) comprimono sempre più le aree polmonari meno colpite, il che porta a un’altra componente, ossia il cosiddetto disturbo della distribuzione (mismatch ventilazione-perfusione). In terzo luogo, l’ipergonfiaggio durante l’espirazione porta a una compressione delle vie aeree, che a sua volta favorisce l’ipergonfiaggio, nel senso di un circolo vizioso. Attraverso la rimozione resp. Eliminando un’area polmonare ipergonfiata, si ottiene un “effetto decompressivo” che contrasta i tre meccanismi patologici sopra menzionati e spesso migliora la dispnea del paziente in modo repentino e, soprattutto, duraturo.
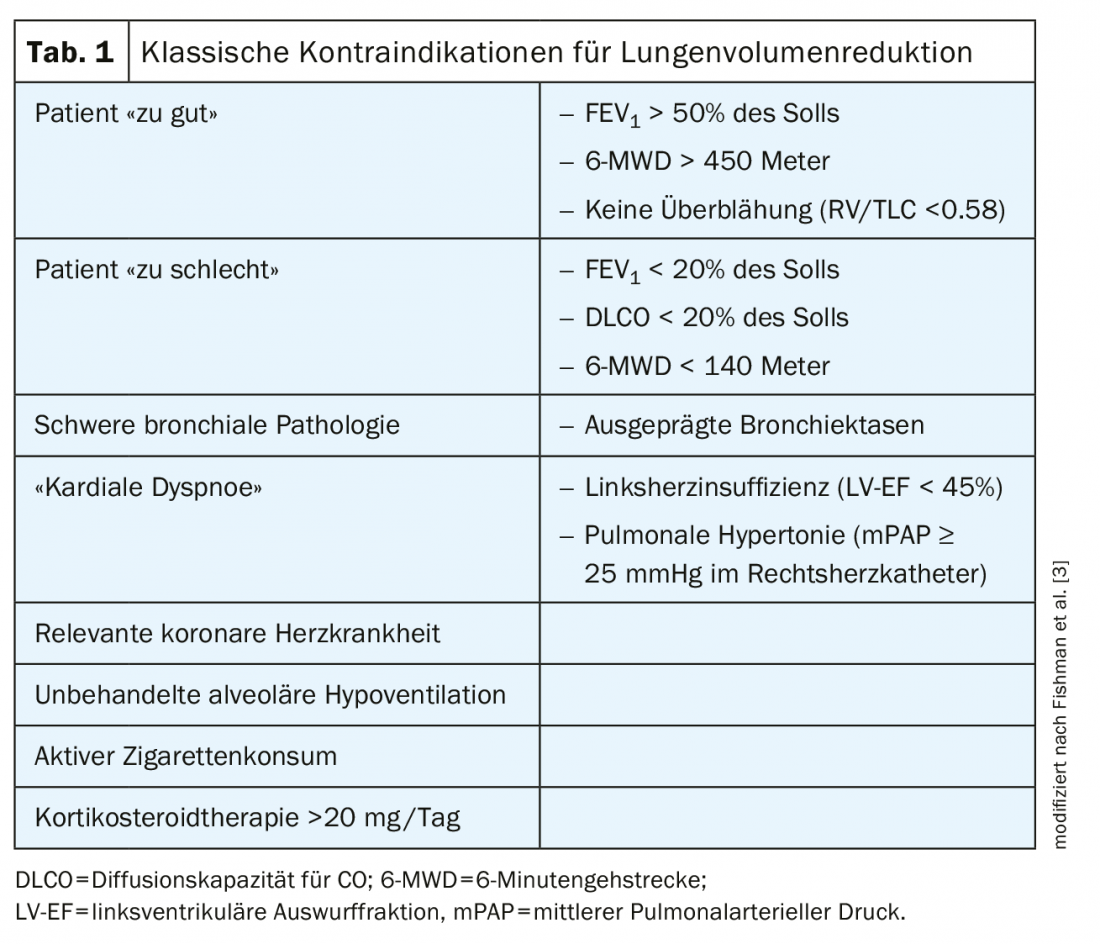
Prerequisito fondamentale per la riduzione del volume polmonare
Quando si valuta una LVR, bisogna innanzitutto stabilire – indipendentemente dal metodo – se il paziente è adatto in linea di principio a tale procedura. I criteri e le indicazioni/controindicazioni utilizzate si basano essenzialmente sui criteri di inclusione ed esclusione del NETT [3], che sono stati ampiamente adottati negli studi successivi sui metodi di LVR broncoscopici (valvole, bobine, vapore). (Tab.1). I prerequisiti fondamentali per la LVR sono una terapia di base stabilita per la BPCO, compresa la cessazione del fumo secondo le raccomandazioni GOLD. [4], nonché un’iperinflazione misurabile corporeamente (RV >175% del target, RV/TLC 0,58). La presenza di caratteristiche cliniche (ad esempio, torace a botte) o radiologiche (ad esempio, diaframma appiattito sulla radiografia convenzionale) di iperinflazione può enfatizzare ulteriormente la decisione per la LVR [5]. Inoltre, una causa cardiaca (o di altro tipo) rilevante della dispnea deve essere esclusa con indagini appropriate e trattata prima della LVR. Il paziente non deve essere né troppo buono (ad esempio FEV1 >50% del target) né troppo cattivo (ad esempio FEV1 <15% del target) prima della LVR. Nel primo caso, il paziente probabilmente non trarrebbe un beneficio significativo dalla LVR, mentre altrimenti si dovrebbe prevedere un aumento del rischio di morbilità e mortalità periinterventistica/perioperatoria. Tuttavia, occorre sottolineare chiaramente che alcune di queste controindicazioni tradizionali della tabella 1 sono state messe in discussione negli ultimi anni e non sono più considerate una chiara linea di demarcazione. Le deviazioni dalle controindicazioni classiche, tuttavia, sono assolutamente da affidare a specialisti con un’esperienza rilevante nella LVR.
Riduzione chirurgica del volume polmonare
La riduzione chirurgica del volume polmonare (LVRS) viene solitamente eseguita per via toracoscopica (chirurgia keyhole). I pazienti vengono ricoverati in media per 10-12 giorni. Con un’adeguata selezione dei pazienti, si può ottenere un miglioramento significativo della qualità di vita, delle prestazioni fisiche e della funzione polmonare [6,7]. Inoltre, è stato dimostrato che il rischio di future esacerbazioni della BPCO diminuisce dopo l’intervento [8]. Questi effetti positivi possono durare fino a cinque o più anni dopo l’intervento [6]. Dopo che i valori della funzione polmonare e i sintomi sono tornati ai livelli preoperatori, in casi selezionati si può valutare una LVRS ripetuta o, più recentemente, una LVR broncoscopica, che può ripristinare un miglioramento che dura almeno un anno [9]. Prima dell’intervento, deve essere esclusa una malattia coronarica rilevante (ad esempio con una scintigrafia di perfusione miocardica). Un focus rotondo scoperto incidentalmente e sospettato di essere un carcinoma non è una controindicazione alla riduzione chirurgica del volume polmonare. Se il reperto sospetto si trova in una zona bersaglio enfisematosa, si può addirittura ottenere un concetto curativo con la resezione anatomica [10]. Mentre ci si deve aspettare una perdita di funzionalità polmonare con altri interventi di tumore polmonare, questo modo (“resezione secondo il concetto LVRS”) comporta addirittura un miglioramento. Le complicazioni dopo la LVRS si verificano con una frequenza di circa il 30% entro 30 giorni. Le complicazioni più comuni sono le fistole aeree prolungate. La mortalità a 90 giorni dopo la LVRS pubblicata è del 5,5% [11]; tuttavia, secondo la nostra esperienza, questa cifra è significativamente più bassa e si aggira intorno all’1%.
Riduzione broncoscopica del volume polmonare con valvole endobronchiali
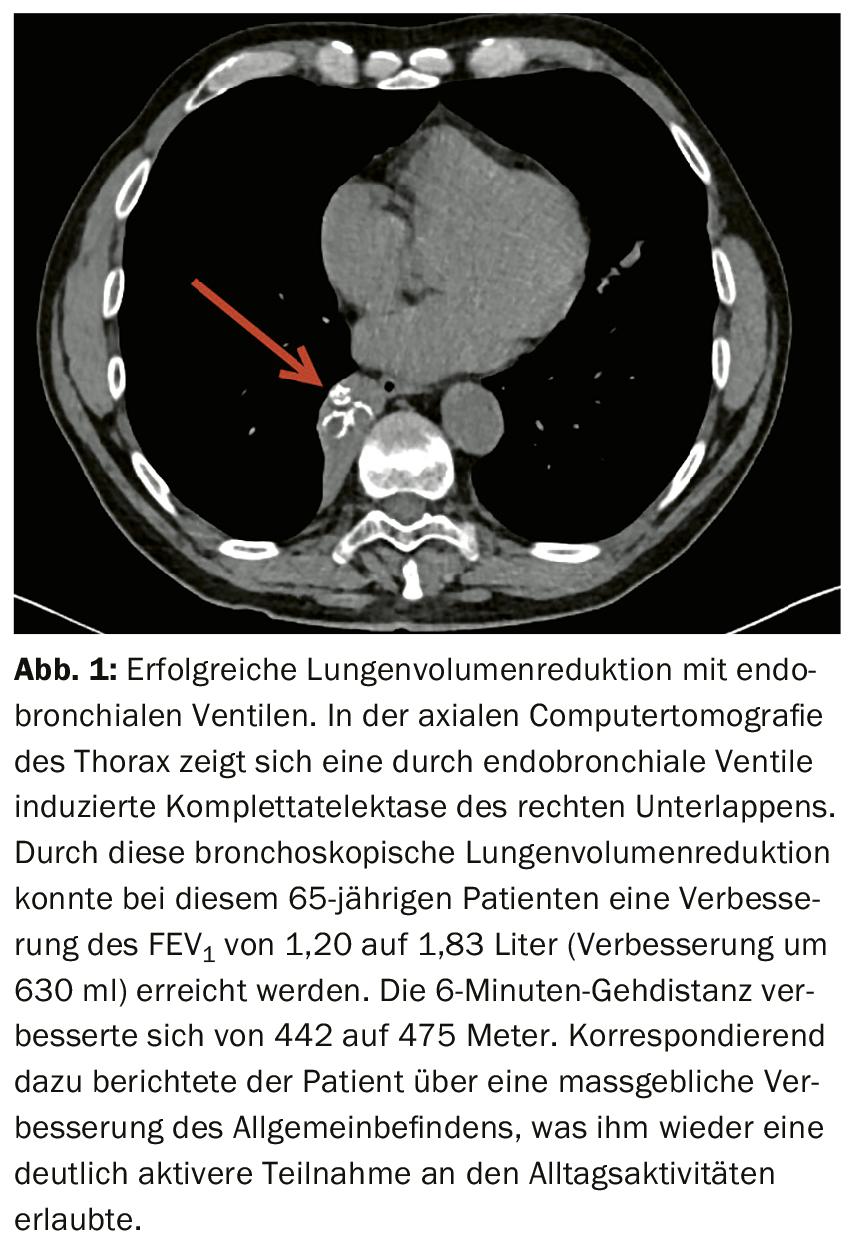
Nella LVR broncoscopica con valvole endobronchiali (EBV), la “deflazione” è prodotta da un’atelettasia artificiale nel lobo polmonare valvolato (Fig. 1), con le valvole che consentono un flusso d’aria esclusivamente unidirezionale, cioè in espirazione. Il flusso d’aria inspiratorio non può più ritornare al lobo del polmone a causa delle valvole, quindi “sfoga” il lobo. L’effetto positivo in termini di dispnea, tolleranza all’esercizio e qualità della vita è stato dimostrato in sei studi randomizzati [12–18] ed è paragonabile alla LVRS. I vantaggi significativi del trattamento dell’EBV sono sia la natura minimamente invasiva della procedura sia la reversibilità, perché le valvole possono solitamente essere rimosse di nuovo senza difficoltà per via broncoscopica, se ciò è desiderato o necessario nel corso della procedura. I pazienti vengono solitamente ricoverati in ospedale per 5-6 giorni per l’impianto della valvola. L’effetto avverso più comune del trattamento è il pneumotorace, che può verificarsi in circa il 20-30% (di solito nelle prime 24 ore dopo la procedura).
Il prerequisito cruciale per il successo del trattamento dell’EBV o per lo sviluppo di atelettasia è la mancanza di ventilazione collaterale tra il lobo polmonare trattato e quello adiacente [19], con connessioni bronchiolo-alveolari (Lambert) e interbronchiolari (Martin) che presumibilmente agiscono come canali collaterali [20]. La presenza di ventilazione collaterale può essere misurata sia con strumenti speciali (“Chartis”) durante la broncoscopia, sia stimata con l’analisi tomografica computerizzata delle fessure interlobari (“StratX”). Se si deve ipotizzare una ventilazione collaterale nel lobo bersaglio sulla base dei due esami, il trattamento con le valvole è fuori questione. In questo caso, si deve scegliere la LVR chirurgica o un’altra procedura broncoscopica. Tuttavia, ha senso valutare sempre in primo luogo la LVR broncoscopica con l’EBV per due motivi. Da un lato, il trattamento valvolare ha una base di prove estremamente solida, con sette studi randomizzati che dimostrano l’efficacia e la sicurezza [12–18]. D’altra parte, si tratta di un processo potenzialmente reversibile. Ad oggi non esiste un confronto diretto tra le diverse procedure LVR.
Riduzione broncoscopica del volume polmonare con le bobine
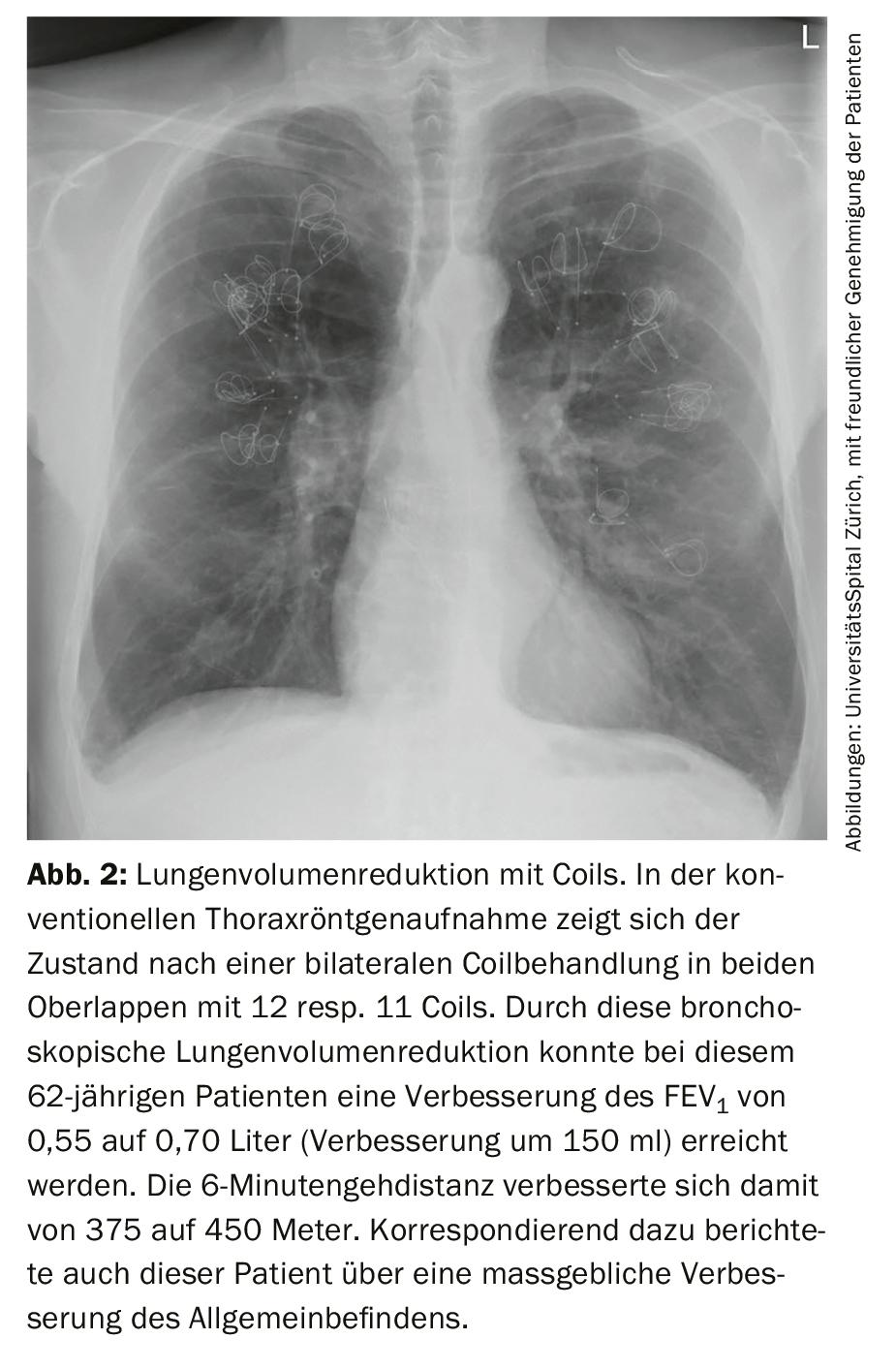
Le bobine sono spirali o molle di filo altamente elastico in nitinolo (lega di nichel e titanio), che vengono inserite broncoscopicamente in uno o due lobi del polmone (Fig. 2). Di norma, il trattamento viene effettuato in due sessioni. Vengono utilizzate 10-14 bobine per ogni lobo polmonare. L’esatto meccanismo d’azione delle bobine non è noto. Si ritiene che le bobine contraggano i polmoni, sostenendo le forze elastiche di ripristino che sono state in gran parte distrutte nei polmoni con enfisema. Il conseguente miglioramento della dispnea e della qualità di vita è stato dimostrato in tre studi randomizzati [21–23]. Questa procedura ha anche un ottimo profilo di sicurezza, ma occasionalmente può verificarsi una lieve emottisi temporanea. Il trattamento della bobina è indipendente dalla ventilazione collaterale. Le controindicazioni importanti sono l’allergia grave al nichel e l’anticoagulazione orale o l’anticoagulazione doppia piastrinica già consolidata. Il tempo di degenza per il trattamento con la spirale è di 3-5 giorni.
Riduzione broncoscopica del volume polmonare con vapore o schiuma polimerica
Il vapore o la schiuma polimerica (AeriSeal®), che viene introdotta nel polmone malato attraverso un broncoscopio flessibile, provoca un’infiammazione indotta termicamente o chimicamente nei segmenti polmonari trattati. Dopo alcune settimane, in quest’area si sviluppa una cicatrice localizzata, che porta al restringimento e quindi alla LVR. L’efficacia di entrambe le procedure è stata dimostrata in uno studio randomizzato ogni [24,25]. L’effetto avverso più comune dopo queste due procedure è una reazione infiammatoria esuberante (sistemica) con febbre, che deve essere trattata con cortisone e antibiotici macrolidi. AeriSeal®, che viene utilizzato per l’LVR chimico, non era più disponibile fino a poco tempo fa a causa di problemi di finanziamento. Nel frattempo, però, è stato acquistato da un’altra azienda e ora può essere nuovamente utilizzato in alcuni centri nell’ambito di uno studio di registro. Entrambe le procedure sono indipendenti dalla ventilazione collaterale.
Selezione della migliore procedura individuale di riduzione del volume polmonare e ruolo del medico di base
L’esperienza/infrastruttura locale e i desideri individuali del paziente devono certamente essere presi in considerazione quando si seleziona la procedura LVR appropriata. Infine, tenendo conto di queste circostanze e degli strumenti diagnostici, ogni caso dovrebbe essere discusso in una conferenza interdisciplinare [26]. Tuttavia, è fondamentale per i pazienti che i potenziali candidati alla LVR siano indirizzati a un centro di eccellenza adeguato. In questo senso, la Figura 3 vuole essere una guida e un promemoria di facile utilizzo per un’efficace aggiunta alla terapia dell’enfisema, senza confondere il medico di riferimento/primario con dettagli sulle procedure specifiche e sulla selezione dei pazienti.
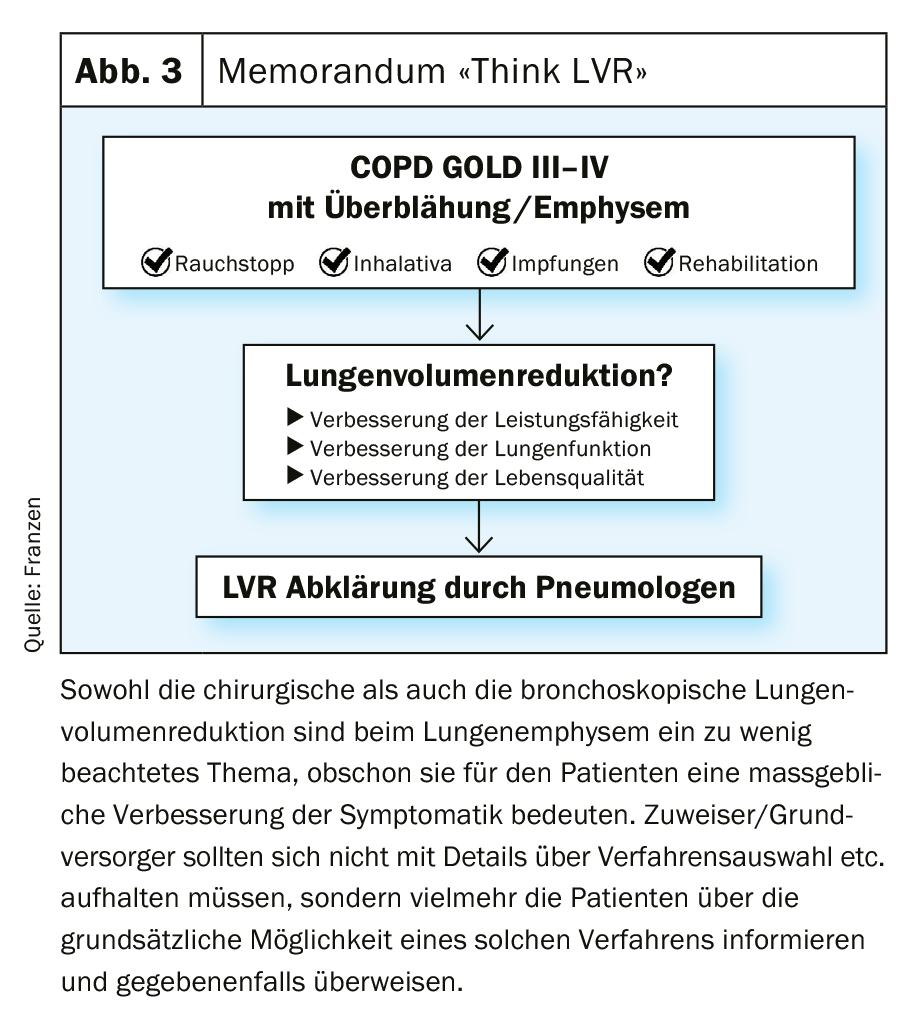
Messaggi da portare a casa
- L’iperinflazione (aumento del volume residuo) è di solito una componente significativa del distress respiratorio nei pazienti con enfisema.
- La riduzione del volume polmonare è un trattamento molto efficace per la dispnea nei pazienti con enfisema e iperinflazione.
- Per la riduzione del volume polmonare sono disponibili diverse procedure broncoscopiche e interventi chirurgici. Tutte le procedure hanno un buon profilo di sicurezza. La selezione della procedura individualmente più adatta si basa principalmente su vari criteri clinici, radiologici e anatomici.
- I pazienti con BPCO GOLD III o superiore devono essere visitati da uno pneumologo per valutare la riduzione del volume polmonare.
Letteratura:
- Kemp SV, Polkey MI, Shah PL: Epidemiologia, eziologia, caratteristiche cliniche e storia naturale dell’enfisema. Thorac Surg Clin 2009; 19: 149-158.
- Brantigan OC, Mueller E: Trattamento chirurgico dell’enfisema polmonare. Am Surg 1957; 23:789-804.
- Fishman A, Martinez F, Naunheim K, et al: Uno studio randomizzato che confronta la chirurgia di riduzione del volume polmonare con la terapia medica per l’enfisema grave. N Engl J Med 2003; 348: 2059-2073.
- Strategia Globale di Diagnosi M, e Prevenzione della Broncopneumopatia Cronica Ostruttiva, Iniziativa Globale per la Broncopneumopatia Cronica Ostruttiva (GOLD): https://goldcopd.org 2019
- Straub G, Caviezel C, Frauenfelder T, et al: Intervento chirurgico di riduzione del volume polmonare di successo nell’enfisema polmonare combinato e nella fibrosi senza iperinflazione corporea-pletismografica – un rapporto di caso. J Thorac Dis 2018; 10: pp. 2830-2834.
- Tutic M, Lardinois D, Imfeld S, et al: L’intervento di riduzione del volume polmonare come alternativa o procedura ponte al trapianto di polmone. Ann Thorac Surg 2006; 82: 208-213; discussione 213.
- Hamacher J, Buchi S, Georgescu CL, et al: Miglioramento della qualità di vita dopo l’intervento di riduzione del volume polmonare. Eur Respir J 2002; 19: 54-60.
- Washko GR, Fan VS, Ramsey SD, et al: L’effetto della chirurgia di riduzione del volume polmonare sulle esacerbazioni della broncopneumopatia cronica ostruttiva. Am J Respir Crit Care Med 2008; 177: 164-169.
- England DM, Hochholzer L, McCarthy MJ: Tumori fibrosi benigni e maligni localizzati della pleura. Una revisione clinicopatologica di 223 casi. Am J Surg Pathol 1989; 13: 640-658.
- Choong CK, Mahesh B, Patterson GA, et al: Resezione concomitante del tumore al polmone e chirurgia di riduzione del volume polmonare. Thorac Surg Clin 2009; 19: 209-216.
- Naunheim KS, Wood DE, Krasna MJ, et al: Predittori di mortalità operativa e morbilità cardiopolmonare nel National Emphysema Treatment Trial. J Thorac Cardiovasc Surg 2006; 131: 43-53.
- Sciurba FC, Ernst A, Herth FJ, et al: Uno studio randomizzato sulle valvole endobronchiali per l’enfisema avanzato. N Engl J Med 2010; 363: 1233-1244.
- Herth FJ, Noppen M, Valipour A, et al: Predittori di efficacia della riduzione del volume polmonare con le valvole Zephyr in una coorte europea. Eur Respir J 2012; 39: 1334-1342.
- Davey C, Zoumot Z, Jordan S, et al: Riduzione broncoscopica del volume polmonare con valvole endobronchiali per pazienti con enfisema eterogeneo e fessure interlobari intatte (The BeLieVeR-HIFi trial): disegno dello studio e razionale. Torace 2014
- Klooster K, Ten Hacken NH, Hartman JE, et al: Valvole endobronchiali per l’enfisema senza ventilazione collaterale interlobare. N Engl J Med 2015; 373: 2325-2335.
- Valipour A, Slebos DJ, Herth F, et al: Terapia con valvole endobronchiali nei pazienti con enfisema omogeneo. Risultati dello Studio IMPACT. Am J Respir Crit Care Med 2016; 194: 1073-1082.
- Kemp SV, Slebos DJ, Kirk A, et al: Uno studio multicentrico randomizzato e controllato del trattamento con valvole endobronchiali Zephyr nell’enfisema eterogeneo (TRANSFORM). Am J Respir Crit Care Med 2017; 196: 1535-1543.
- Criner GJ, Sue R, Wright S, et al: A Multicenter Randomized Controlled Trial of Zephyr Endobronchial Valve Treatment in Heterogeneous Emphysema (LIBERATE). Am J Respir Crit Care Med 2018; 198: 1151-1164.
- Herth FJ, Eberhardt R, Gompelmann D, et al: Risultati radiologici e clinici dell’uso di Chartis per pianificare il trattamento della valvola endobronchiale. Eur Respir J 2013; 41: 302-308.
- Gompelmann D, Eberhardt R, Herth FJ: Ventilazione collaterale. Respirazione 2013; 85: 515-520.
- Sciurba FC, Criner GJ, Strange C, et al: Effetto delle spirali endobronchiali rispetto alla cura abituale sulla tolleranza all’esercizio fisico nei pazienti con enfisema grave: lo studio clinico randomizzato RENEW. Jama 2016; 315: 2178-2189.
- Shah PL, Zoumot Z, Singh S, et al: Bobine endobronchiali per il trattamento dell’enfisema grave con iperinflazione (RESET): uno studio randomizzato controllato. Lancet Respir Med 2013; 1: 233-240.
- Deslee G, Klooster K, Hetzel M, et al: Trattamento con spirale di riduzione del volume polmonare per i pazienti con enfisema grave: uno studio multicentrico europeo. Thorax 2014; 69: 980-986.
- Shah PL, Gompelmann D, Valipour A, et al: Ablazione termica del vapore per ridurre il volume segmentale nei pazienti con enfisema grave: risultati STEP-UP a 12 mesi. Lancet Respir Med 2016; 4: e44-e45.
- Come CE, Kramer MR, Dransfield MT, et al: Uno studio randomizzato sul sigillante polmonare rispetto alla terapia medica per l’enfisema avanzato. Eur Respir J 2015; 46: 651-662.
- Oey I, Waller D: Il ruolo della riunione del team multidisciplinare per l’enfisema nella fornitura di riduzione del volume polmonare. J Thorac Dis 2018; 10: pp. 2824-2829.
InFo PNEUMOLOGIA & ALLERGOLOGIA 2019; 1(1): 6-9.