Para diagnosticar a diabetes, existem diferentes métodos com certas vantagens e desvantagens. Dado que hoje em dia um em cada dois adultos com diabetes ainda não foi diagnosticado, o rastreio é fortemente recomendado para pessoas com 40 ou mais anos de idade. Um critério para o método de rastreio na prática é a facilidade de utilização. Numa das suas apresentações na Diabetes Update em Zurique, o Prof. Roger Lehmann comparou os diferentes métodos e mostrou que declarações são possíveis com eles. HbA1c é agora também recentemente aprovado para diagnósticos.
HbA1c refere-se à hemoglobina glicosilada, em que a proporção de HbA1c no total de hemoglobina fornece informação sobre o nível médio de açúcar no sangue durante as últimas doze semanas. Com uma vida média dos eritrócitos (e portanto da sua hemoglobina) de cerca de 100 dias, o valor normal de HbA1c é inferior a 5,5% da hemoglobina total. “A medição do HbA1c é extremamente significativa, não só para monitorizar o curso da doença, mas também para diagnosticar a diabetes”, disse o Prof. Roger Lehmann, médico sénior do Departamento de Endocrinologia, Diabetologia e Nutrição Clínica do Hospital Universitário de Zurique e um dos oradores principais da Diabetes Update. Além disso, os critérios de diagnóstico da glucose no sangue são mais simples para o HbA1c do que para a glucose plasmática [1].
Vantagens das medições de HbA1c
Com o HbA1c o desenvolvimento da diabetes dentro de cinco anos pode ser previsto da seguinte forma: com um HbA1c de 5,5-6%, as probabilidades de diabetes serem diagnosticadas são de 9-25%, o HbA1c 6,0-6,5%, as hipóteses são 25-50%, ou seja, são 20 vezes maiores do que para um HbA1c de 5,0% [2]. Num estudo, foi investigada a relação entre a ocorrência de retinopatia e o valor de HbA1c[3]: O resultado mostra um aumento significativo de um valor de 6,5%, em que 6,5% corresponde ao valor limite para o diagnóstico da diabetes. Este resultado mostra também que quanto melhor for o controlo da glicemia, menor será o risco de doenças secundárias para os doentes com diabetes.
O Prof. Lehmann também explicou quão elevada é a influência do controlo do açúcar no sangue dos últimos três meses no HbA1c: No primeiro mês é de 50%, no segundo mês 25% e no terceiro e quarto mês também 25%. “Desta forma, também se pode registar uma melhoria no controlo da glicemia após apenas um mês, por exemplo, no caso de uma mudança na terapia”. O Prof. Lehmann vê uma grande vantagem do HbA1c no melhor mapeamento da glicemia crónica. Em comparação com a glicose de plasma em jejum e o OGGT, as outras vantagens são:
- É um método de medição estandardizado.
- A variabilidade biológica (2%) é inferior à da glicose de plasma em jejum (12-15%).
- Melhor correlação e previsão de complicações secundárias.
- É pré-analíticamente mais estável e independente da hora do dia ou do stress.
- É o parâmetro principal para o ajustamento terapêutico.
Algumas limitações devem, contudo, ser notadas; HbA1c não é adequado para diagnóstico nas seguintes condições:
- Hemoglobinopatias (HbS, HbC, HbF, HbE),
- Aumento da rotação de eritrócitos (anemia hemolítica, transfusão de sangue, hemólise subclínica no VIH)
- insuficiência hepática e renal grave
- Diabetes gestacional ou diabetes associada à fibrose cística
- A interferência com a deficiência de ferro resulta num HbA1c falsamente elevado, ingestão de doses elevadas
- As vitaminas C e E fornecem um valor falsamente baixo; em pacientes com mais de 70 anos de idade, o HbA1c é geralmente cerca de 0,4% mais elevado.
Conversão para ser simplificada
A conversão de HbA1c para glucose plasmática média não é linear, e existem dois padrões: DDCT, que é expresso em percentagem, e o mais recente IFCC, que é medido em mmol/mol. Para obter a glicose de plasma média de HbA1c, calcular como se segue: Um HbA1c de 6% corresponde a uma glucose no sangue de 7 mmol/l. Adicionar 1,6 mM por cento HbA1c [4]. Isto significa que um HbA1c de 7,0% corresponde a uma média de açúcar no sangue de 8,6 mM. O Prof. Lehmann salienta que no futuro estas conversões serão simplificadas para que sejam mais fáceis de compreender pelos médicos e pacientes. O Prof. Lehmann refere-se aqui ao esquema do método de medição normalizado internacionalmente [5], ver figura 1.
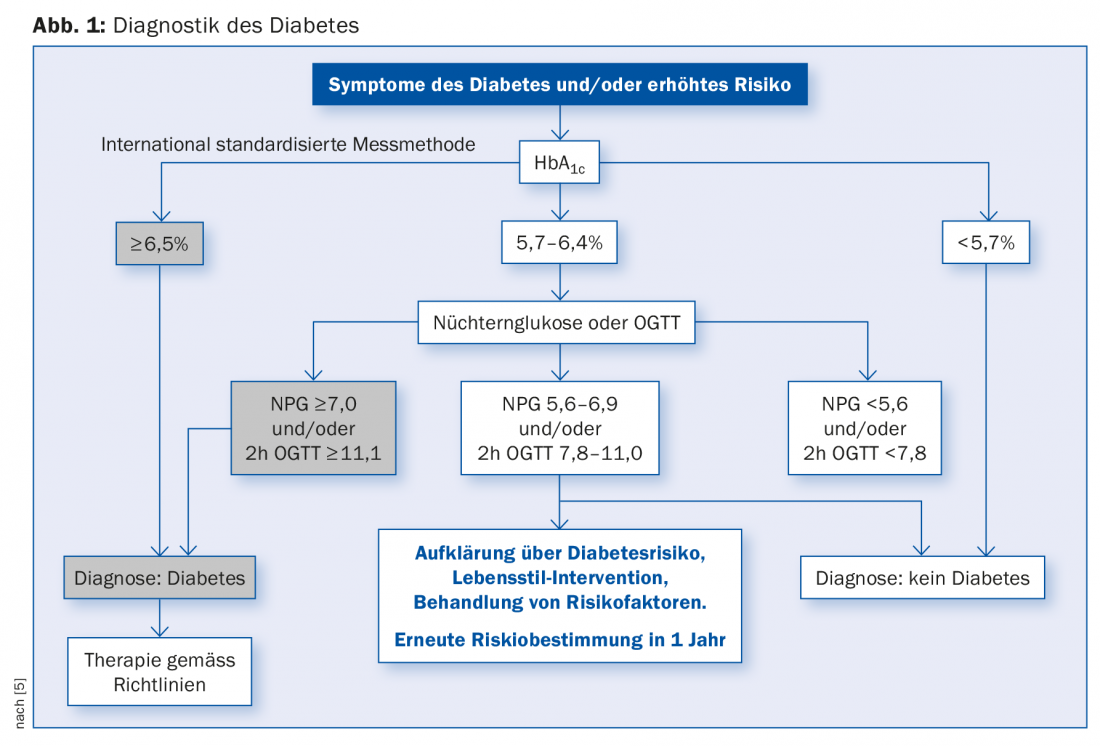
Uma comparação de testes para prever a incidência acumulada de diabetes ao longo de cinco a seis anos mostra que as previsões usando HbA1c são semelhantes às que usam glicose de plasma em jejum ou o OGTT com 75 g de glicose [6]. O estudo Whitehall II examinou a progressão da diabetes [7], em 6538 pessoas sem diabetes com idades compreendidas entre os 35 e 55 anos. No processo, foram detectados 505 casos de diabetes. As medições de glicose e insulina mostraram os seguintes resultados: O NPG aumenta dois anos antes do diagnóstico da diabetes, glucose pós-prandial seis anos antes. Para a secreção de insulina, o estudo mostrou que esta aumenta quatro anos antes do diagnóstico e diminui dois anos antes do diagnóstico, enquanto que a sensibilidade à insulina diminui mais cinco anos antes do diagnóstico.
Fonte: Fórum para a Educação Médica Continuada, Actualização da Actualização da Diabetes, apresentação “Diagnosis of diabetes mellitus”, 24 de Novembro de 2016.
Literatura:
- Diabetes Care 2011; 34: 11-61
- Diabetes Care 2009; 32, online 5 de Junho
- Diabetes Care 2010; 33: 1655-73
- Diabetes Care 2008; 31: 1473-78
- Kerner W: Definição, classificação e diagnóstico, Diabetologia 2010; 5: 109-112.
- Declaração de Posição da ADA: Diabetes Care 2003, Suppl. 1, 26: 562-69
- Tobacco AG, et al.: Lancet 2009; 373: 2215-21
PRÁTICA DO GP 2017; 12(1): 38-39











