Com o aumento da idade, a tensão arterial sistólica aumenta continuamente, enquanto que a tensão arterial diastólica aumenta até à sexta década de vida e depois cai novamente. Assim, na velhice, a hipertensão sistólica isolada ocorre predominantemente. Em geral, a terapia anti-hipertensiva em pacientes mais idosos justifica-se pelas provas. Especialmente nesta população, porém, a decisão a favor ou contra a terapia anti-hipertensiva deve ser sempre tomada no contexto médico global. As modificações do estilo de vida são também a base da terapia anti-hipertensiva em pacientes mais idosos. Contudo, a redução de peso não é aconselhável em todos os casos, uma vez que a perda muscular na idade mais avançada tem frequentemente consequências adversas e é muitas vezes irreversível. Diuréticos e antagonistas do cálcio têm sido melhor estudados em hipertensão sistólica isolada. No entanto, a escolha da terapia medicamentosa deve basear-se principalmente nas comorbilidades existentes. Basicamente, “comece baixo, vá devagar”.
A hipertensão arterial continua a ser o principal factor de risco para a mortalidade e morbilidade cardiovascular em todo o mundo. Na Suíça, a sua prevalência é de cerca de 30-35%, e com o aumento da idade, a prevalência sobe para até 70% [1].
17% da população suíça tem actualmente mais de 65 anos de idade. As previsões do Instituto Federal de Estatística falam de cerca de 2,1 milhões de pessoas com mais de 65 anos e cerca de 685.000 pessoas com mais de 80 anos em 2030 [2]. Isto significa que também se pode esperar um aumento maciço da prevalência da hipertensão arterial. Isto difere de forma importante nas pessoas idosas da hipertensão nas pessoas mais jovens. Isto é de importância essencial tanto em termos de diagnóstico como de terapia.
Em seguida, serão apresentadas as provas actualmente disponíveis sobre o diagnóstico e tratamento da hipertensão arterial nos idosos.
Quando é que uma pessoa é realmente velha?
Quando se é “velho”, não se define universalmente. As Nações Unidas definem “velho” como acima dos 60 anos de idade, em África já se tem 50 anos e na Suíça considera-se “velho” a partir dos 65 [3] anos de idade de reforma. Tal como as definições oficiais, a utilização do termo “velhice” na literatura médica é também inconsistente. Os termos “jovem velho” (60-69 anos), “meio velho” (70-79 anos), “muito velho” (≥80 anos) ou também “jovem velho” (65-74 anos), “velho” (75-84 anos) e “velho velho” (≥85 anos) são frequentemente utilizados aqui [4,5].
Tendo em conta um grupo crescente de pessoas idosas que levam uma vida activa durante muitos anos após a reforma e muitas vezes mostram sinais de incapacidade mental e/ou física ou fragilidade relativamente tarde na vida, é óbvio definir a velhice não só em termos do número de anos de vida [6].
Incluindo este aspecto, a velhice é bastante definida pela perda dos papéis tradicionais ou do potencial para assumir novos papéis na sociedade e, mais geralmente, pela perda do potencial do indivíduo para participar ou tomar parte activa na vida social [3].
Hipertensão na velhice – diferente dos pacientes mais jovens
Com o aumento da idade, a tensão arterial sistólica aumenta continuamente tanto nos homens como nas mulheres, enquanto que a tensão arterial diastólica aumenta até à sexta década de vida e depois cai novamente. Esta é a razão pela qual a hipertensão sistólica isolada é predominantemente observada na velhice [7]. Os responsáveis por isto são processos fibróticos na parede do vaso com perda de extensibilidade elástica, especialmente nos grandes vasos, aumento da velocidade da onda de pulso e assim aumento da pressão arterial sistólica [8].
A desregulação circulatória autonómica frequentemente observada na velhice favorece o desenvolvimento da hipotensão ortostática, mas também da hipertensão. Enquanto o primeiro está associado a um risco acrescido de quedas, síncope e eventos cardiovasculares, o segundo favorece o desenvolvimento de danos de órgãos terminais, tais como hipertrofia ventricular esquerda, doença arterial coronária ou doença cerebrovascular e também piora o controlo da pressão arterial [8].
Além disso, observa-se um aumento da esclerose glomerosa e da fibrose renal intersticial com o aumento da idade. Em suma, este desenvolvimento leva a uma diminuição da taxa de filtração glomerular, aumento do teor de sódio intracelular, redução da troca de Na-Ca e, em última análise, expansão do volume. Além disso, os danos microvasculares contribuem para a insuficiência renal crónica frequentemente observada na velhice. A redução dos túbulos renais limita a capacidade dos rins de excretar potássio, que é um importante factor etiológico para a hipercalemia frequentemente observada na velhice [8].
Por último mas não menos importante, a hipertensão secundária (por exemplo, como resultado de hiperaldosteronismo, disfunção da tiróide, estenose da artéria renal aterosclerótica) é observada mais frequentemente em pacientes mais velhos do que em pacientes mais jovens. A síndrome da apneia obstrutiva do sono também promove o desenvolvimento da hipertensão arterial na velhice. O estilo de vida (exercício, tabagismo, álcool), bem como a polifarmácia, que é frequentemente observada na velhice, também desempenham um papel importante, razão pela qual a ingestão de drogas potencialmente geradoras de aumento da pressão arterial, tais como anti-inflamatórios não esteróides, glicocorticóides, hormonas, remédios à base de cálcio e/ou ervas e preparados vitamínicos, deve ser sempre questionada sobre [8].
Há algum benefício na terapia anti-hipertensiva em idosos?
Numerosos estudos mostram que o tratamento da hipertensão arterial sistólica isolada, que como mencionado é principalmente observada na velhice, pode reduzir a incidência de AVC, eventos cardiovasculares e mortes e mesmo a mortalidade por todas as causas [9]. Este efeito favorável poderia ser demonstrado em pessoas com mais de 65 anos não só para os diuréticos de tiazida ou antagonistas do cálcio utilizados em estudos iniciais, mas também para grupos de substâncias “mais modernas”, tais como inibidores da ECA ou bloqueadores dos receptores de angiotensina [10]. A rigor, porém, estes resultados não são aplicáveis a maiores de 80 anos, uma vez que este limite de idade foi um critério de exclusão em quase todos os estudos. Contudo, as sub-análises sugeriram que este grupo de doentes também beneficia de uma redução da tensão arterial em termos de AVC e de redução do risco de insuficiência cardíaca [11].
Só existem provas directas desde a publicação da Hipertensão no Julgamento dos Muito Idosos (HYVET), que compara a terapia anti-hipertensiva com indapamida ± perindopril com placebo. A tensão arterial sistólica na inclusão teve de se situar entre 160 e 199 mmHg. Os critérios de exclusão foram a pressão arterial >220/110 mmHg em terapia, uso de mais de um medicamento anti-hipertensivo adicional durante mais de três meses, hipertensão secundária, história de AVC ou insuficiência cardíaca, e insuficiência renal (creatinina ≥150 μmol/l) ou hipo/hiperkalaemia. A tensão arterial alvo era <150/80 mmHg. O HYVET foi interrompido precocemente porque o risco de insuficiência cardíaca e também a mortalidade por todas as causas foram significativamente reduzidos no grupo tratado com indapamida ± perindopril. Além disso, houve claras tendências para a redução do risco de AVC e para a redução da mortalidade cardiovascular e dos acidentes vasculares cerebrais [12].
Noutros estudos, a terapia anti-hipertensiva pelo menos abrandou o desenvolvimento da demência e reduziu o risco de quedas em doentes idosos [13,14]. Portanto, com base nas provas disponíveis, a terapia anti-hipertensiva no paciente idoso não só se justifica como deve ser sempre tentada – com poucas excepções.
Recomendações diagnósticas
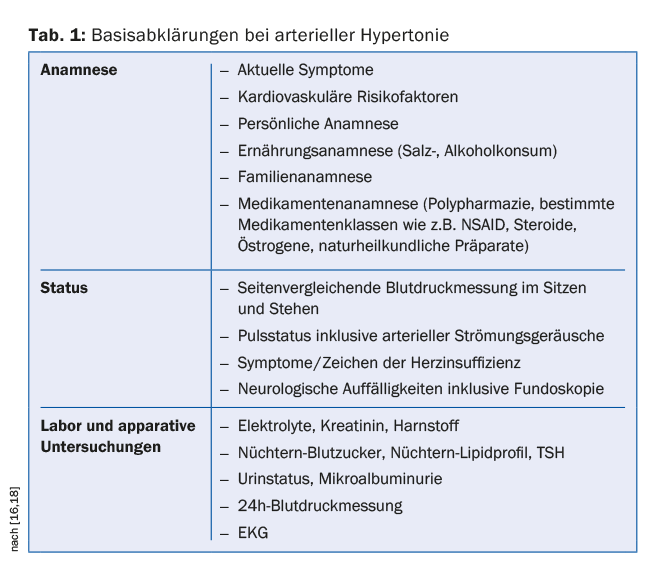
O procedimento de diagnóstico para pacientes mais velhos não difere significativamente do procedimento para pacientes mais jovens. Os objectivos são detectar e classificar a hipertensão arterial, detectar a etiologia (primária vs. secundária) e avaliar exaustivamente outros factores de risco cardiovascular e danos de órgãos terminais hipertensivos. Especialmente em pacientes mais idosos, os actuais medicamentos e hábitos alimentares também devem ser determinados com precisão. A medição da tensão arterial 24h deve ser realizada generosamente neste grupo de pacientes, uma vez que não só as fases hipertensivas mas também hipotensivas (por exemplo, no contexto da desregulação autonómica) podem ser diagnosticadas desta forma. Muitos medicamentos anti-hipertensivos são renalmente eliminados, pelo que um trabalho completo deve incluir a determinação de electrólitos e creatinina, incluindo a taxa de filtração glomerular. A hipertensão secundária é mais comum em pacientes mais velhos do que em pacientes mais jovens. As mais comuns são a estenose da artéria renal, hipertensão renal e disfunção da tiróide [15]. O quadro 1 resume as investigações básicas [16].
Recomendações terapêuticas
As modificações do estilo de vida são a base da terapia anti-hipertensiva tanto em pacientes mais jovens como em pacientes mais velhos. Isto inclui a abstinência de nicotina e, se necessário, uma redução no consumo de álcool, uma dieta rica em vegetais e frutas, e uma actividade física regular. A restrição do sal a <6 g/d parece ser particularmente eficaz [17]. Por outro lado, a redução de peso não é aconselhável em todos os casos, uma vez que a perda muscular tem frequentemente consequências prejudiciais, especialmente na idade mais avançada, e é frequentemente irreversível.
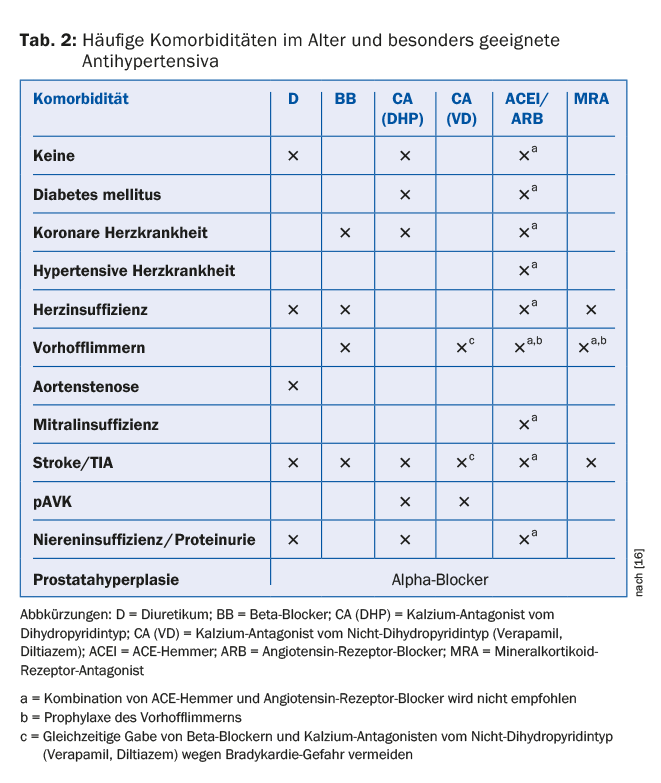
Os doentes idosos têm geralmente um risco cardiovascular basal aumentado devido a comorbilidades frequentemente pré-existentes, o que, de acordo com directrizes internacionais, requer frequentemente o início imediato da terapia anti-hipertensiva. Diuréticos e antagonistas do cálcio têm sido melhor estudados em hipertensão sistólica isolada. No entanto, a escolha da terapia medicamentosa deve basear-se principalmente nas comorbilidades existentes [18]. O quadro 2 resume os anti-hipertensivos recomendados para as co-morbilidades mais comuns [16].
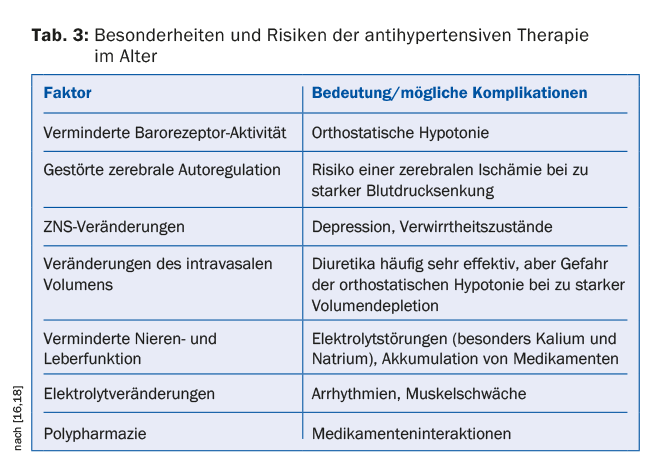
Em pacientes mais idosos, em particular, várias peculiaridades fisiológicas devem também ser tidas em conta (tab. 3) . A terapia deve ser iniciada com doses baixas e lentamente aumentada (“Start low, go slow!”). Os pacientes devem ser clinicamente acompanhados regularmente e de perto. Durante a fase de ajustamento, no caso de alterações de dose ou doenças que possam estar associadas ao esgotamento do volume (por exemplo, doenças gastrointestinais, infecções febris), deve ser efectuada uma monitorização regular e de malha fechada da função renal e dos electrólitos e, se necessário, um ajustamento adequado da terapia, especialmente quando são administrados diuréticos, inibidores da ECA ou bloqueadores dos receptores de angiotensina [18].
Reduzir a tensão arterial em doentes idosos – de quando e até que ponto?
Em doentes com menos de 80 anos de idade sem comorbilidades significativas, as directrizes actuais recomendam a terapia anti-hipertensiva a uma tensão arterial sistólica >140 mmHg. O mesmo se aplica a pessoas com mais de 80 anos de idade sem indicações de fragilidade devido a uma tensão arterial sistólica de ≥160 mmHg. Em princípio, todos os grupos de substâncias podem ser utilizados para baixar a tensão arterial, embora na hipertensão sistólica isolada o efeito de diminuição da tensão arterial e de protecção dos órgãos da terapia anti-hipertensiva seja melhor demonstrado para diuréticos e antagonistas do cálcio.
As terapias que já foram iniciadas e que são bem toleradas podem e devem continuar inalteradas após os 80 anos [18]. O actual alvo de tensão arterial recomendado para pessoas com mais de 80 anos é 140-150 mmHg sistólica, e para pessoas com menos de 80 anos e bem toleradas um valor de <140 mmHg sistólica.
Ainda não foram definidos valores-alvo para a tensão arterial diastólica. Contudo, há provas de que a tensão arterial diastólica não deve ser reduzida abaixo dos 65-70 mmHg na velhice, uma vez que uma maior redução da tensão arterial poderia aumentar a mortalidade cardiovascular [19,20].
Ao contrário dos pacientes mais velhos sem comorbidades significativas, o benefício da terapia anti-hipertensiva em pacientes frágeis não está claramente estabelecido. A fragilidade caracteriza-se por uma força física e resistência reduzidas, bem como uma redução das funções fisiológicas, e está associada a um risco acrescido de dependência e morte [21]. A presença de fragilidade pode ser avaliada, por exemplo, através de um teste de 6 metros de caminhada. Aqui, o paciente caminha o mais rápido possível ao longo de uma distância de 6 metros. Com uma velocidade de marcha <0,8 m/s ou falha em andar a 6 metros de distância, a tensão arterial normal parece estar associada a um pior prognóstico em comparação com a tensão arterial elevada [18,22]. Nesta situação, a indicação de terapia anti-hipertensiva deve certamente ser feita com cuidado. Além disso, é geralmente verdade, especialmente para os pacientes mais idosos, que a decisão a favor ou contra a terapia anti-hipertensiva deve ser sempre tomada no contexto médico global.
Literatura:
- Wolf-Maier K, et al: prevalência de hipertensão e nível de pressão arterial em 6 países europeus, Canadá, e Estados Unidos. JAMA 2003; 289: 2363-2369.
- Instituto Estatístico Federal Suíço: Desenvolvimento populacional futuro. www.bfs.admin.ch/bfs/portal/de/index/themen/01/03/blank/key/ind_erw.html (último acesso: 01.11.2015).
- OMS: Estatísticas de saúde e sistemas de informação. www.who.int/healthinfo (último acesso: 01.11.2015).
- Zizza CA, Ellison KJ, Wernette CM: Total de entradas de água de adultos de meia idade e de idade mais antiga que vivem na comunidade. J Gerontol A Biol Sci Med Sci 2009 Abr; 64(4): 481-486.
- Cicirelli VG: Opiniões de Adultos Antigos sobre a Morte. Springer 2002.
- Torpy JM: Fragilidade em adultos mais velhos. JAMA 2006; 296: 2280.
- Chobanian AV: Prática clínica. Hipertensão sistólica isolada em pessoas idosas. Novo Engl J Med 2007; 357: 789-796.
- Aronow WS, et al: Documento de consenso de peritos ACCF/AHA 2011 sobre a hipertensão nos idosos. Circulação 2011; 123: 2434-2506.
- Staessen JA, et al: Riscos de hipertensão sistólica isolada não tratada e tratada nos idosos: meta-análise dos ensaios de resultados. Lancet 2000; 355: 865-872.
- Colaboração de ensaios de tratamento para baixar a tensão arterial: Efeitos de diferentes regimes para baixar a tensão arterial nos principais eventos cardiovasculares em adultos mais velhos e mais jovens: meta-análise de ensaios aleatórios. BMJ 2008; 336: 1121-1123.
- Gueyffier F, et al: Medicamentos anti-hipertensivos em pessoas muito idosas: uma meta-análise de subgrupos de ensaios controlados aleatórios. Grupo INDIANA. Lancet 1999; 353: 793-796.
- Beckett NS, et al: Tratamento da hipertensão em doentes com 80 anos de idade ou mais. N Engl J Med 2008; 358: 1887-1898.
- Igase M, Kohara K, Miki T: A associação entre hipertensão e demência nos idosos. Int J Hypertens 2012; 2012: 320648. DOI: 10.1155/201/320648.
- Gangavati A, et al: Hypertension, orthostatic hypotension, and the risk of falls in a community-dwelling elderly population: the maintenance of balance, independent living, intellect, and zest in the elderly of Boston study. J Am Geriatr Soc 2011; 59: 383-389.
- Viera AJ, Neutze DM: Diagnóstico da hipertensão secundária: uma abordagem baseada na idade. AmFam Physician 2010; 82: 1471-1478.
- Schönenberger AW, Erne P, Stuck AE: Hipertensão arterial na velhice. Ther Umsch 2012 Maio; 69(5): 299-304.
- Weinberger MH, Fineberg NS: Sensibilidade do sódio e do volume da pressão arterial. A idade e a pressão mudam ao longo do tempo. Hipertensão arterial 1991; 18: 67-71.
- Task Force para a gestão da hipertensão arterial da Sociedade Europeia de Hipertensão (ESH) e da Sociedade Europeia de Cardiologia (ESC): 2013 ESH/ESC Guidelines for the management of arterial hypertension. J Hypertens 2013; 31: 1281-1357.
- Somes GW, et al: O papel da tensão arterial diastólica no tratamento da hipertensão sistólica isolada. Arch Int Med 1999; 159: 2004-2009.
- Denardo SJ, et al: Pressão arterial e resultados em doentes muito idosos com doença coronária hipertensiva: um subestudo INVEST. Am J Med 2010; 123: 719-726.
- Fried LP, et al: Frailty in older adults: evidência para um fenótipo. J Gerontol Med Sci 2001; 56A: M146-M156.
- Odden MC, et al: Rethinking the association of high blood pressure with mortality in elderly adults: the impact of frailty. Arch Int Med 2012; 172: 1162-1168.
PRÁTICA DO GP 2016; 11(3): 14-18