Na tarde do GP na USZ desta vez, as emergências ORL foram discutidas, entre outras coisas. Qual é o diagnóstico e tratamento moderno da epistaxe? Que decisões devem ser tomadas na rinossinusite aguda? Estas e outras questões foram respondidas pelo Prof. Dr. med. David Holzmann do Departamento de Otorrinolaringologia, Nariz, Garganta e Cirurgia Facial do Hospital Universitário de Zurique. Sublinhou que a epistaxe, em particular, é uma condição frequentemente subestimada que pode ser um desafio para o médico tratante e associada a tratamentos desagradáveis para o paciente.
Segundo o Prof. Dr. med. David Holzmann, Departamento de Otorrinolaringologia, Nariz, Garganta e Cirurgia Facial do Hospital Universitário de Zurique, um dos factores de risco mais importantes para a epistaxe é a utilização de antiagregantes como o Clopidogrel e a Aspirina®. A epistaxe causada por anticoagulantes como os cumarins já é menos significativa e tem um melhor resultado. Além disso, as doenças hematológicas, traumas, álcool ou hipertensão podem ser responsáveis pela epistaxe. A anamnese inclui os quatro S:
- Lateral(direita, esquerda, bilateral, anterior, posterior)
- Início(onde, quando, como, duração)
- Severidade(traço a hemorragia maciça, primeiro episódio/repetitivo)
- Doenças sistémicasou medicamentos (hematológicos, vasculares).
“Os pacientes descrevem por vezes dramaticamente a hemorragia, porque é uma experiência impressionante quando se sangra da cabeça. É por isso que é importante perguntar novamente o quão grave é realmente a hemorragia”, diz o conferencista. No trabalho, os sinais vitais e a circulação (pressão sanguínea, pulso) devem ser verificados. Além disso, a colocação de uma linha intravenosa é crucial (antes do transporte, duas vezes em casos graves). “É melhor fazer este demasiado cedo, para que o tenha em caso de colapso do paciente”, aconselhou o Prof. Holzmann. Segue-se uma inspecção local com ou sem medidas descongestionantes e, finalmente, um tratamento. A amostragem de sangue fornece informação importante na anticoagulação oral (INR) e em hemorragias recorrentes graves (Hb). O chamado esquema THREAT indica quando uma hemorragia é particularmente perigosa(trauma, doença hematológica,“retaguarda localização” [hintere Lokalisation], necessidade de transfusão).
Como pode ajudar o doente?
As medidas importantes de primeiro cuidado para as hemorragias nasais anteriores são o beliscão nasal correcto, sentar-se direito e inclinar-se para a frente para impedir a deglutição do sangue. “O sangue é o melhor emético”. Além disso, não se vêem as quantidades de sangue que efectivamente fluem quando o doente engole tudo”, disse o orador. “Uma embalagem fria no pescoço não tem qualquer utilidade. Não há provas de diminuição do fluxo sanguíneo septal. O que ajuda, curiosamente, é chupar gelo”.
A oxibuprocaína (1% Novesin®), por exemplo, é utilizada para anestesia; a xilometazolina 0,1% (Otrivin®) e a adrenalina 1:1000 têm um efeito descongestionante. “Os pacientes com hemorragias nasais graves têm geralmente de tossir e espirrar e, por conseguinte, espalhar o sangue por toda a prática. Pode usar uma capa para proteger a roupa do paciente. Não se esqueça de se proteger da contaminação durante o tratamento. O seu pessoal médico também lhe agradecerá se utilizar a protecção ambiental e cobrir o equipamento”, diz o perito. Os auxiliares de exame são uma lâmpada, um espéculo e um aspirador (nasal).
A maior parte do sangramento é na parte da frente do nariz. A coagulação local pode ser feita aqui com pinos de nitrato de prata, por exemplo. A pinça bipolar fornece outra opção para a coagulação focalizada. “Com pacientes com epistaxe, é preciso ter sempre ambas as mãos disponíveis. Os exames e tratamentos são mais fáceis quando outra pessoa faz a sucção”, explicou o Prof. Holzmann.
Uma forma útil de terapia para epistaxe posterior, mas geralmente vista como muito desagradável, é o tamponamento (por exemplo, utilizando Rapid Rhino® 900). O sistema de duas câmaras, auto-umidificante com revestimento hidrocolóide é inserido lenta e cuidadosamente ao longo do chão do nariz (horizontalmente) sob anestesia de superfície, se possível. Deve estar atento aos pontos de pressão. Deve permanecer no nariz durante 48 horas. Os dispositivos especiais impedem a aspiração.
As regras gerais de conduta após a epistaxe estão resumidas no quadro 1.

Rinossinusite aguda
A rinossinusite aguda é de longe o caso mais comum de uma constipação/rinite banal (viral aguda). A rinossinusite pós-viral é encontrada em muito menos pacientes e finalmente uma forma bacteriana aguda numa fracção. Nos adultos, a rinossinusite aguda é definida como: Início súbito de dois ou mais sintomas com duração inferior a doze semanas, um dos quais deve ser obstrução nasal ou corrimento nasal (gotejamento anterior/postnasal). Pode ocorrer dor/pressão facial ou redução ou perda da capacidade olfactiva. A gravidade pode ser avaliada com escalas de classificação tais como a escala visual analógica (VAS): suave (VAS 0-3), moderada (VAS >3-7) e grave (VAS >7-10).
O trabalho de rotina na prática inclui a inspecção externa (dolência de toque, sensibilidade reduzida, motilidade orbita/olhos) e a rinoscopia (otoscópio com grande funil, possivelmente esfregaço de passagem nasal central). Uma via pus posterior e problemas dentários podem ser esclarecidos oralmente. As radiografias convencionais não são muito úteis no diagnóstico e, portanto, não são indicadas. Se a clínica for grave, se houver suspeita de complicações ou se a imunossupressão estiver presente, pode ser realizada uma TC de alta resolução (TC-RH) dos seios paranasais.
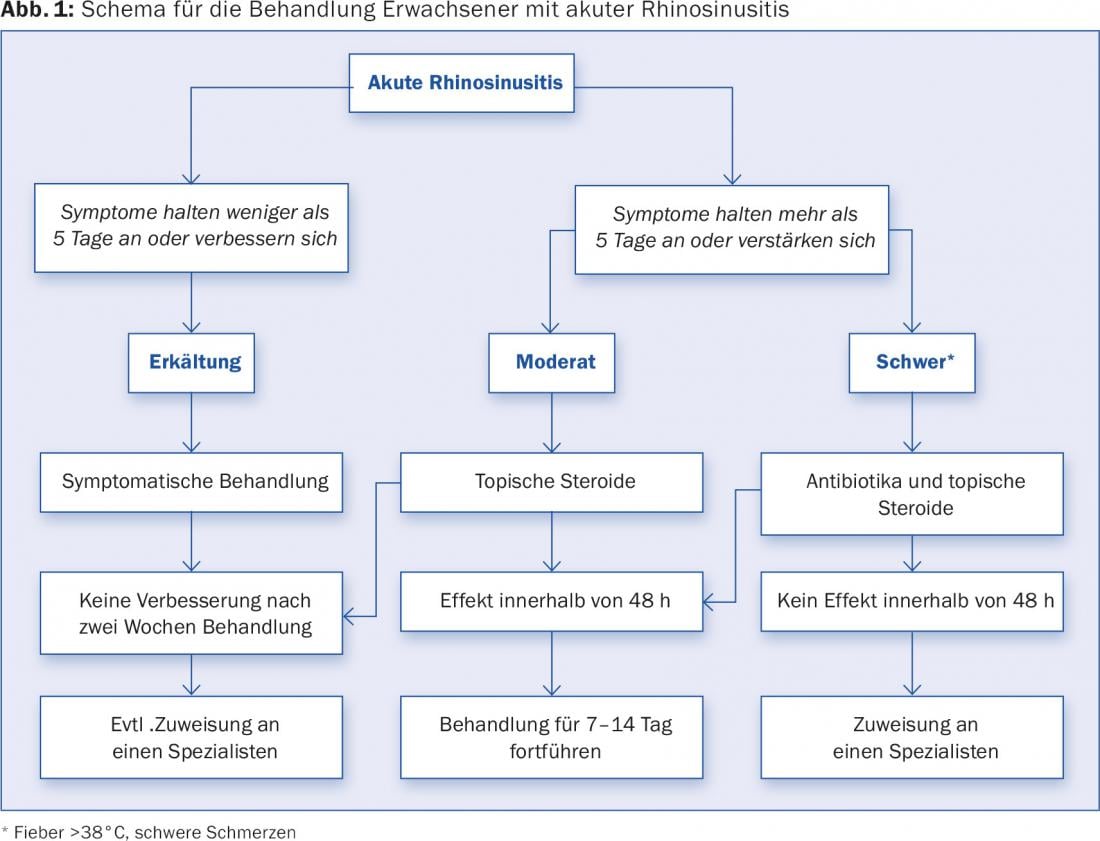

Um esquema para os cuidados primários de pacientes adultos com rinossinusite aguda é mostrado na Figura 1. As opções de tratamento são apresentadas em pormenor no quadro 2. Além disso, deve-se sempre procurar sintomas de aviso que exijam encaminhamento/hospitalização imediata. Estes incluem, entre outros:
- Edema periorbital
- Ophthalmoplegia
- Perda de acuidade visual
- Imagens duplas
- dor de cabeça frontal grave em um ou ambos os lados
- meningite ou outros sinais neurológicos focais.
Fonte: 30th Interactive GP Afternoon, 12 de Novembro de 2015, Zurique
PRÁTICA DO GP 2015; 10(12): 42-44